Diabetik Ayaq Sindromu Bilməli olduğunuz şey
Diabetik ayaq sindromu, periferik sinirlərə, dəri və yumşaq toxumalara, sümüklərə və oynaqlara ziyan fonunda meydana gələn və kəskin və xroniki ülserlər, sümük-oynaq zədələnmələri və yiringli-nekrotik proseslər ilə özünü göstərən diabetli ayağın patoloji vəziyyətidir.
Diabetik ayaq sindromunun üç forması var:
qarışıq (neyroskemik). Diabetik ayaq sindromunun inkişaf hallarının 60-70% -i nöropatik formaya aiddir.
Neyropatik forma. Əvvəlcə, diabetik nöropatiyanın inkişafı ilə distal sinirlər, ən uzun sinirlər təsirlənir. Bu sinirləri meydana gətirən vegetativ liflərə ziyan vurma nəticəsində əzələlərə, tendonlara, ligamentlərə, sümüklərə və dərilərə trofik impuls çatışmazlığı inkişaf edir, bu da onların hipotrofiyasına səbəb olur. Bəslənmənin nəticəsi təsirlənmiş ayağın deformasiyasındadır. Bu vəziyyətdə, ayağındakı yük yenidən bölüşdürülür, bu da müəyyən ərazilərdə həddindən artıq artımla müşayiət olunur. Belə bölgələr dərinin qalınlaşması və bu bölgələrdə hiperkeratozların meydana gəlməsi ilə özünü göstərəcək metatarsal sümüklərin başları ola bilər. Ayağın bu bölgələri davamlı təzyiqə məruz qalması nəticəsində bu bölgələrin yumşaq toxumaları iltihablı otoliz keçir. Bütün bu mexanizmlər nəticədə mədəaltı vəzin əmələ gəlməsinə səbəb olur. Tər vəzilərinin işində pozuntu olduğu üçün dəri quruyur və üzərində çatlar asanlıqla görünür. Ağrı tipli həssaslığın pozulması nəticəsində xəstə bunu hiss edə bilməz. Gələcəkdə təsirlənmiş ərazilərin infeksiyası baş verir, bu da ülserlərin görünüşünə səbəb olur. Diabetin dekompensasiyası nəticəsində yaranan immun çatışmazlığı onların meydana gəlməsinə kömək edir. Çox hallarda kiçik yaralara yoluxan patogen mikroorqanizmlər, stafilokoklar, streptokoklar və bağırsaq qrupunun bakteriyalarıdır. Diabetik ayağın nöropatik formasının inkişafı alt ekstremitələrin damarlarının tonunun pozulması və arteriovenoz şuntların açılması ilə müşayiət olunur. Bu, adrenergik və xolinergik təbiətin damarlarının innervasiyası arasındakı bir balanssızlıq nəticəsində baş verir. Ayağın damarlarının genişlənməsi nəticəsində onun şişməsi və temperaturun artması inkişaf edir.
Şuntların açılması səbəbindən toxuma hipoperfüzyonu və soyğun hadisəsi inkişaf edir. Ayağın ödeminin təsiri altında arterial damarların sıxılmasında və ayağın distal hissələrinin işemiyasında artım ola bilər (mavi barmağın əlaməti).
Klinika xarakterizə olunurüç növ lezyon. Bunlara daxildir neyropatik ülser,osteoartropatiya və nöropatik ödem. Ülserlər ən çox yeganə bölgədə, eləcə də ayaq barmaqları arasındakı boşluqlarda yerləşirlər. Neuropatik osteoartropatiya osteoporoz, osteoliz və hiperostoz nəticəsində, yəni ayağın osteoartikulyar aparatında distrofik proseslərin təsiri altında inkişaf edir. Neyropatiya ilə kortəbii sümük qırıqları baş verə bilər. Bəzi hallarda bu qırıqlar ağrısızdır. Bu vəziyyətdə, ayağın palpasiyası ilə, onun şişməsi və hiperemiyası qeyd olunur. Sümük-bağırsaq aparatında məhvi kifayət qədər uzun çəkə bilər. Bu, ümumiyyətlə Charcot eklemi adlanan ağır sümük deformiyasının meydana gəlməsi ilə müşayiət olunur. Neyropatik ödem ayağın kiçik damarlarında tonun tənzimlənməməsi və şuntların açılması nəticəsində inkişaf edir.
MüalicəBuraya bir neçə tədbir daxildir: şəkərli diabet, antibiotik terapiyası, yara müalicəsi, ayağın istirahət və boşaldılması, hiperkeratoz yerinin qaldırılması və xüsusi seçilmiş ayaqqabı geymək.
Şəkərli diabetdə metabolik proseslərin kompensasiyası böyük dozada insulinin köməyi ilə əldə edilir. II tip diabet üçün belə terapiya müvəqqətidir.
Bakterial dərmanlarla terapiya ümumi bir prinsip olaraq aparılır. Əksər hallarda ayaq qüsurlarının infeksiyası qram-pozitiv və qram-mənfi kokklar, Escherichia coli, klostridiya və anaerob mikroorqanizmlər tərəfindən həyata keçirilir. Bir qayda olaraq, geniş spektrli bir antibiotik və ya bir neçə dərman birləşməsi təyin edilir. Bu, ümumiyyətlə patogen floranın qarışıq olması ilə əlaqədardır.
Bu tip terapiyanın müddəti bir neçə aya qədər ola bilər ki, bu da patoloji prosesin dərinliyi və yayılması ilə müəyyən edilir. Antibiotik terapiyası uzun müddət aparılırsa, onda mikrobioloji tədqiqat aparmaq lazımdır, məqsədi bu dərmana davamlı olan ştammları aşkar etməkdir. Bir nöropatik və ya qarışıq diabetik bir ayaqla, sağalana qədər boşaltmaq lazımdır.
Bu texnika ilə xoralar bir neçə həftə ərzində şəfa verə bilər. Xəstələrdə qırıqlar və ya Charcot oynağı varsa, o zaman ekstremitənin boşaldılması sümüklər tam əriməyə qədər aparılmalıdır.
Bu üsullara əlavə olaraq, yaranın kənarlarının müalicəsi, sağlam içərisində nekrotik toxumaların çıxarılması, həmçinin yara səthinin aseptikliyini təmin edən yerli müalicənin aparılması məcburidir. Dioksidinin kifayət qədər geniş yayılmış həlli 0,25 - 0,5% və ya 1% -dir. Xlorheksidinin bir həllini də istifadə edə bilərsiniz. Yaranın səthində fibrindən ibarət lövhə varsa, o zaman proteolitiklər istifadə olunur.
Sindromun işemik forması diabetik ayaq damarların aterosklerotik lezyonlarının inkişafı ilə meydana gələn əzalardakı əsas qan axınının pozulması ilə inkişaf edir.
Təsirə məruz qalan ayağındakı dəri solğun və ya siyanotik bir rəng alır. Daha nadir hallarda, səthi kapilyarların genişlənməsi nəticəsində dəri çəhrayı-qırmızı rəngə malikdir. Bu damarların genişlənməsi işemiya ilə baş verir.
Bir diabetik ayağın işemik forması ilə dəri toxunuşa soyuq olur. Yaralar barmaqların uclarında və dabanın kənarında əmələ gəlir. Ayağın arteriyasını palpasiya edərkən, həmçinin popliteal və femoral arteriyalarda nəbz zəifləyir və ya tamamilə yox ola bilər ki, bu da damarın lümeninin 90% -dən çoxunu təşkil edir. Böyük damarların auskultasiyası ilə, bəzi hallarda sistolik qarışıqlıq təyin olunur. Bir çox hallarda diabetin ağırlaşmasının bu forması ağrı əlamətlərinin görünüşü ilə xarakterizə olunur.
İnstrumental metodlar tədqiqatlar alt ekstremitələrin damarlarında arterial qan axınının vəziyyətini təyin etmək üçün istifadə olunur. Doppleroqrafiya metodundan istifadə edərək nərdivan-brakial indeksin ölçülməsi aparılır. Bu göstərici ayaq arteriyası və brakiyal arteriyanın sistolik təzyiqinin nisbəti ilə ölçülür.
Normalda bu nisbət 1.0 və ya daha çoxdur. Alt ekstremitələrin arteriyalarının aterosklerotik lezyonları halında, bu göstəricinin 0,8-ə qədər azalması müşahidə olunur. Göstərici 0,5 və ya daha azdırsa, bu nekrozun inkişaf ehtimalı yüksək olduğunu göstərir.
Lazım gələrsə, doppleroqrafiya ilə yanaşı, alt ekstremitələrin damarlarının angioqrafiyası, bilgisayarlı tomoqrafiya, maqnetik rezonans görüntüləmə, həmçinin bu damarların ultrasəs müayinəsi aparılır.
Neyropatik forma ilə olduğu kimi, diabet üçün kompensasiya əldə etmək lazımdır. Diyabetik ayağın bu forması ilə alt ekstremitənin zədələnməsi müxtəlif dərəcədə ağır ola bilər.
Prosesin şiddəti adətən arterial daralmanın şiddəti, əzalardakı girov qan axınının inkişaf səviyyəsi və qan laxtalanma sisteminin vəziyyəti də daxil olmaqla üç amil ilə müəyyən edilir.
Diabetik ayağın işemik formasında üstünlük verilən adi müalicə metodu revaskulyarizasiya əməliyyatıdır. Bu cür əməliyyatlar: bypass anastomozların meydana gəlməsi və trombendarterektomiya.
Minimal invaziv cərrahiyyə, lazer angioplastikası, perkutan transluminal angioplastika və yerli fibrinolizin perkutan transluminal angioplastika və aspirasiya trombektomiyası ilə birlikdə də istifadə edilə bilər. Nekrotik və ülseratif lezyonlar olmadıqda, gündə 1-2 saat davam edən gəzinti tövsiyə olunur ki, bu da ətrafdakı girov qan axınının inkişafına kömək edir (ergoterapiya). Trombozun qarşısının alınması üçün gündə 100 mq dozada və antikoagulyantların tərkibində aspirin istifadəsi tövsiyə olunur. Artıq qan laxtaları varsa, fibrinolytics istifadə olunur. Diabetik ayağın hər hansı bir variantı olan yiringli-nekrotik proses olduqca geniş olduqda, alt ekstremal amputasiya məsələsi həll olunur.
Diabetik ayaq sindromunun inkişafının qarşısını almağın əsas üsulu, şəkərli diabetin lazımi müalicəsi və optimal səviyyədə metabolik kompensasiyanın qorunmasıdır. Həkimin hər ziyarətində xəstənin alt ətraflarının müayinəsi lazımdır.
Bu cür müayinələr 6 ayda ən azı 1 dəfə aparılmalıdır. Ayağa qulluq qaydalarını özündə ehtiva edən diabetli xəstələrin maarifləndirilməsi də vacibdir. Ayaqların təmizliyini və qurumasını qorumaq, isti ayaq hamamları aparmaq, dəridə çatlaqların yaranmaması üçün kremlər tətbiq etmək lazımdır.
İxtisarlar siyahısı
DPN - Diabetik polinevopatiya
DOAP - Diabetik Osteoartropatiya
DR - Diabetik Retinopatiya
DN - Diabetik nefropatiya
ZANK - Aşağı ətraf arteriya xəstəliyi
CINC - Kritik Aşağı Limb İşemiyası
LPI - Ankle-brachial indeks
MHİ - Maqnetik Rezonans Görüntüsü
MSCT - Multispiral bilgisayarlı tomoqrafiya
PPI - Barmaq-çiyin indeksi
Diabet Mellitus
T1DM - Tip 1 Diabet
T2DM - Tip 2 diabet
SDS - Diabetik Ayaq Sindromu
SCF - Glomerular Filtrasiya dərəcəsi
UZDS - Ultrasonik Dupleks Tarama
CKD - Xroniki Böyrək Xəstəliyi
TsRO2 - Transkutan oximetriya / perkutan oksigen ölçülməsi
TOD - mənfi təzyiq terapiyası
HbA1c - Glisated Hemoglobin A1c
Terminlər və təriflər
Diabetik polinevopatiya - karbohidrat metabolizması ilə əlaqəli periferik sinir sisteminə ziyan.
Həssas-motor nöropati - müxtəlif həssaslığın azalması, interosseous əzələlərin atrofiyası, sərt oynaqlar və ayağın xarakterik deformasiyası ilə müşayiət olunan somatik sinir sisteminə ziyan.
Avtonom neyropatiya - periferik sinir sisteminin simpatik və parasempatik bölgüsünün məğlub olması.
Neyropatik ülser - dərinin bütövlüyünün pozulması, əsasən ayağındakı həddindən artıq yük təzyiqi olan yerlərdə inkişaf edir və diabetik polinevopatiya fonunda həssaslığın pozulması ilə əlaqələndirilir.
Neyro-işemik ülser - diabetik polinevopatiya fonunda alt ekstremitələrin arteriyalarında əsas qan dövranının pozulması ilə əlaqəli dərinin bütövlüyünün pozulması.
İskemiya - Klinik və / və ya instrumental müayinə zamanı aşkar olunan arterial qan tədarükünün azalması ilə əlaqəli əlamət və simptomlar.
Kritik alt ekstremal iskemiya - Yumşaq toxuma hipoksiyasına səbəb olan və onların canlılığını təhdid edən alt ekstremitələrin əsas arteriyaları boyunca qan axınının azalması olduğu bir vəziyyət.
Diabetik Osteoartropatiya (neyroartropatiya, Charcot ayağı) neyropatiya fonunda ayağın bir və ya daha çox oynağının ağrısız, mütərəqqi bir məhvidir.
1.1 Tərif
Diabetik Ayaq Sindromu (CDS) nevroloji pozğunluqlarla əlaqəli dərin toxumaların infeksiyası, ülser və / və ya məhv edilməsi kimi müəyyən edilir (və ya müxtəlif dərəcədə olan alt ekstremitələrin arteriyalarında əsas qan axınının azalması (Diabetik ayaqdakı Beynəlxalq Diabetik Ayaq Araşdırma Qrupu, konsensus, 2015).
1.2 Etiologiyası və patogenezi
Şəkərli diabetdə ayaq xoralarının əsas səbəbi neyropatiya, işemiya və infeksiyadır. Həssas motor motor nöropati və / və ya periferik arteriyaların xəstəlikləri fonunda yaralanma, dərinin bütövlüyünün pozulması ilə yoluxucu iltihabın meydana gəlməsi ilə müşayiət olunur. Şiddətli periferik sinir sisteminin zədəsi olan xəstələrdə ilk dəfə yaranan ayaq xoralarının yaranma ehtimalı hər il 5% təşkil edir, diabetik polinevropati (DPN) olmayan diabet xəstələri ilə müqayisədə yeddi dəfə yüksəkdir. Avtonom sinir sisteminin zədələnməsi, "otosimpatektomiya" nəticəsində periferik dövranın əhəmiyyətli dərəcədə azalması, ayağın dövranının artması, quru dərinin yaranmasına, dərinin çatlamasına səbəb olur. Ayaq toxunuşa isti olur, itirilmiş həssaslıq yara riskinə olduqca həssasdır. Propriosepsiyanın pozulması ilə birlikdə motor fəaliyyətinin azalması, gəzinti zamanı və ayaq üstə dayanarkən yüksək yükləmə təzyiqi olan ayağın altındakı bölgələrin meydana gəlməsinə səbəb olur. Bu bölgələrdə epidermisin qalınlaşması, hiperkeratozun meydana gəlməsi, subkutan qanaxma, yumşaq toxumaların otolizi və mədəaltı vəzin əmələ gəlməsi müşahidə olunur. Şəkərli diabetdə ayaq xoralarının meydana gəlməsində digər bir təhlükəli etiologiyalı amil toxuma işemiyasına səbəb olan ZPA-dır və müşayiət olunan hissedici neyropatiyanın olması halında asimptomatik və gözədəyməz olaraq qalır. 1, 2, 6, 7.
1.3 Epidemiologiya
Diabetli xəstələrdə alt ekstremitələrin yumşaq toxumalarının xroniki yara qüsurlarının yayılması 4 ilə 15% arasında 1, 2, 5, 6, 9, 10, 53. Diyabetik trofik ayaq xorası olan xəstələr diabet xəstələri olan bütün xəstələrin 6-10% -ni təşkil edir və xəstəxanada qalma müddəti dərinin bütövlüyü olmayan insanlara nisbətən 60% uzun olur. Naməlum etiologiyalı ayaqların ülseratif qüsurlarının olması ilə əlaqədar olaraq, SDS tip 2 diabetin ilk təzahürü ola bilər, karbohidrat metabolizması pozğunluqlarının olması üçün bir araşdırma aparmaq lazımdır. SDS-in ən dəhşətli nəticəsi alt ətrafın amputasiyasıdır 24, 32, 34. Diabetes mellituslu xəstələrdə, xüsusilə də alt ekstremitələrin amputasiya edildiyi və böyrək dəyişdirmə müalicəsi keçirən xəstələr üçün xərçəngin bəzi formalarına bərabər olan xəstəlik və ölüm riski yüksəkdir.
1.4 ICD-10 uyğun olaraq kodlaşdırma
E10.4 - Nevroloji ağırlaşmaları olan insulindən asılı diabet xəstəliyi,
E10.5 - Periferik qan dövranı pozğunluğu olan insulinə bağlı şəkərli diabet,
E10.6 - Digər təyin olunmuş ağırlaşmalarla birlikdə insulin asılı diabet xəstəliyi,
E 10.7 - Çox fəsadları olan insulinə bağlı şəkərli diabet,
E11.4 - Nevroloji ağırlaşmaları olan insulindən asılı olmayan şəkərli diabet,
E11.5 - Periferik qan dövranı pozğunluğu olan insulindən asılı olmayan diabet xəstəliyi,
E11.6 - Digər təyin olunmuş fəsadlarla insulin asılı olmayan diabet xəstəliyi,
E 11.7 - Çoxlu fəsadları olan insulindən asılı olmayan şəkərli diabet,
E13.4 - Nevroloji ağırlaşmaları olan digər şəkərli diabetin müəyyən olunmuş formaları,
E13.5 - Periferik qan dövranı pozğunluğu olan diabetin digər təyin olunmuş formaları,
E13.6 - Digər göstərilən ağırlaşmalarla birlikdə şəkərli diabetin digər təyin olunmuş formaları,
E13.7 - Bir çox ağırlaşması olan diabet şəkərinin digər təyin olunmuş formaları,
E14.4 - Nevroloji ağırlaşmaları olan müəyyənləşdirilməmiş şəkərli diabet,
E14.5 - Periferik qan dövranı pozğunluqları ilə təyin olunmamış şəkərli diabet;
E14.6 - Digər təyin olunmuş ağırlaşmaları ilə müəyyənləşdirilməmiş diabet xəstəliyi,
E14.7 - Çoxsaylı fəsadlarla təyin olunmamış şəkərli diabet.
1.5 Təsnifat
Aşağıdakı tələblərə cavab verən diabet mellitusunda ayaq zədələnmələrinin təsnifatını istifadə etmək tövsiyə olunur: istifadəsi asandır, xəstənin obyektiv müayinəsindən alınan məlumatlara əsaslanaraq, lezyon növünü fərqləndirməyə imkan verir.
Hal-hazırda, diabetik ayaq sindromunun bir sıra təsnifatları təklif edilmişdir, bunlar periferik sinir sisteminin, periferik arterial yatağın zədələrinin şiddətini, yara qüsurunun ölçüsünü və infeksiya prosesinin şiddətini nəzərə alaraq, bu diabetin ağırlaşmasının inkişafının əsas patogenetik mexanizmləri barədə fikirlərə əsaslanır.
Diabetik Ayaq Tədqiqatı Qrupu tərəfindən təklif olunan və 2015-ci ilin Diabetik Ayaq üçün Konsensus tərəfindən təsdiqlənmiş təsnifat, diabetli xəstələrdə yara ayaq qüsurlarının patogenezi anlayışına əsaslanır. Onun sözlərinə görə, diabetik ayaq sindromunun aşağıdakı klinik formaları fərqləndirilir:
- SDS-nin nevropatik forması
- VDS-nin işemik forması
- Neyroskimik forma
Ülseratif qüsurun dərinliyinə görə, lezyonları 5 dərəcəyə bölmək olar (Vaqner təsnifatı):
0 dərəcə - pozulmamış dəri
I dərəcə - səthi ülser (proses epidermis, dermis tutur)
II dərəcə - yoluxucu proses dərini, dərialtı toxuma, əzələləri tutur
III dərəcə - dərin yara, abses, osteomielit, septik artrit
IV dərəcə - quru / nəm qanqren: ayağın fərdi hissələrinin bütün dəri təbəqələrinin nekrozu (məsələn, barmaq / barmağın bir hissəsi)
V dərəcə - ayağın / bütün ayağın hissəsinin quru / nəm qanqrenası
Müasir klinik praktikada istifadə olunan bəzi SDS təsnifatları ülseratif qüsuru xarakterizə edən bir neçə parametr nəzərə alır.
Texas Universiteti (TU) təsnifatı bir mədəaltı xoranın (dərəcənin) dərinliyini, infeksiya dərəcəsini, qan axınının (mərhələnin) azalmasının varlığı və şiddətini qiymətləndirməyə əsaslanır (cədvəl 1).
Cədvəl № 1. Texas Universitetinin SDS-də mədə xorasının təsnifatı
Dərəcəsi
0
Mən
II
III
Tam epitelizasiya mərhələsindəki və ya xoradan sonrakı lezyonlar
Tendon, oynaqların və ya sümüklərin iştirakı olmadan səthi yaralar
Yaralar, həyəcanlı tendonlar və ya kapsul oynaqları
Sümüklər və ya oynaqlar ilə əlaqəli yaralar
İnfeksiya əlamətləri ilə tam epitelizasiya mərhələsində xoradan əvvəl və ya sonrakı lezyonlar
İnfeksiya əlamətləri olan tendonların, oynaqların və ya sümüklərin iştirakı olmadan səthi yaralar
İnfeksiya əlamətləri olan tendonlar və ya oynaqların kapsulası ilə yaralar
İnfeksiya əlamətləri olan sümüklər və ya oynaqları əhatə edən yaralar
Əza iskemi fonunda tam epitelizasiya mərhələsində əvvəl və ya sonrakı ülser lezyonları
Əzik iskemi fonunda tendonların, oynaqların və ya sümüklərin iştirakı olmadan səthi yaralar
Əllər işemiyası fonunda yaralar, həyəcanlı tendonlar və ya oynaqların kapsulası
Sümüklər və ya ekstremal iskemiyaya qarşı oynaqlar yaralar
İnfeksiya əlamətləri olan əzələ iskemi fonunda tam epitelizasiya mərhələsində əvvəl və ya sonradan xoralar
İnfeksiya əlamətləri olan ekstremal iskemiya fonunda tendonların, oynaqların və ya sümüklərin iştirakı olmadan səthi yaralar
İnfeksiya əlamətləri olan ekstremal iskemiya fonunda yaralar, həyəcanlı tendonlar və ya oynaqların kapsulası
İnfeksiya əlamətləri olan ekstremal iskemiyaya qarşı sümüklər və ya oynaqlar olan yaralar
2003-cü ildə təklif olunan PEDIS təsnifatı (Perfüzyon, Genişlik, Dərinlik, İnfeksiya, Həssaslıq). və 2011-ci ildə yenidən işlənmiş, yalnız yumşaq toxuma ziyanının dərinliyini (əvvəllər inkişaf etmiş təsnifatlardakı kimi) deyil, periferik qan axınının, innervasiyanın və infeksiya prosesinin şiddətini də nəzərə alır (cədvəl 2). Onun istifadəsi müxtəlif mərhələlərdə (cərrahi və endokrinoloji xəstəxana, klinika) diabetik ayaq sindromu olan bir xəstənin müalicəsində iştirak edən müxtəlif ixtisasların həkimlərinin məğlubiyyəti barədə ətraflı məlumat verir.
Cədvəl № 2. PEDIS ülseratif qüsurlarının təsnifatı.
Səherfüzyon - perfuziya
Təsirə məruz qalan ətrafda PPS əlamətləri yoxdur (1). Bu vəziyyətdə:
plantar və posterior tibial arteriya damarlarında pulsasiya
-TsRO 2 (4)> 60 mmHg
Təsirə məruz qalan ətrafda PPP əlamətləri var (1), ancaq kritik işemiya yoxdur.
- aralıq claudication narahat
- PLI (2) (3) 30 mmHg
- TSRO 2 (4) 30-60 mmHg
- qeyri-invaziv testlərdə digər dəyişikliklər
Aşağıdakı simptomları özündə cəmləşdirən təsirlənmiş əzanın işemiyası.
- sistolik ayaq biləyi təzyiqi 2 (4) 2 (ilkin müalicədən sonra tox olmayan dərinin bir kənarından digərinə qədər ölçülür)
Depth dərinliyi
Dermini zədələyən səthi ülser
Dermis və dərialtı quruluşlara, o cümlədən fasyaya, əzələlərə və tendonlara zərər verən dərin bir ülser
Dermisə, dərialtı quruluşlara, sümüklərə və / və ya oynaqlara dərin yara
Mənnfection - infeksiyalar
İnfeksiya əlamətləri yoxdur
Yoluxucu proses dəri və dərialtı toxuma zədələnir (dərin quruluşlar olmadan və prosesin ümumiləşdirmə əlamətləri olmadan). Aşağıdakı simptomların ən azı 2-si olmalıdır:
- yerli ödem və ya induksiya
xoranın ətrafındakı eritema> 0,5-2 sm
- yerli toxuma gərginliyi və ya ağrı
- yerli temperatur artımı
II sənət ilə əlaqəli işarələrlə birləşən eritema> 2 sm. və ya dərinin və dərialtı toxumadan daha dərinlərə uzanan bir yoluxucu bir proses, məsələn, prosesin ümumiləşdirmə əlamətləri olmayan bir abses, osteomielit, septik artrit, fasiit.
prosesin ümumiləşdirilməsi iştirakı ilə ayaqdakı proses:
bədən istiliyi> 38 0 C
- ürək dərəcəsi (5)> dəqiqədə 90 vuruş.
- NPV (6)> 20 dəq.
10% yetişməmiş hüceyrələr
Stəmin - həssaslıq
Təsirə məruz qalan əzalardakı qoruyucu həssaslığın itkisi olaraq təyin olundu
- öyrənilən 3 nöqtədən 2-də 10 q monofilamentə toxunma hissinin olmaması (Diabetik Ayaq üzrə Beynəlxalq Sazişin praktik bələdçisində təsvir olunduğu kimi);
- 128 Hz tezliyi olan bir tənzimləmə çəngəsi və ya bioteziometr ilə müayinə edilərkən baş barmağındakı> 25 V titrəmə həssaslığı ilə müayinə edildikdə baş barmağında titrəmə həssaslığının olmaması;
(1) PPS - periferik damar patologiyası
(2) PLI - brakio-ayaq biləyi indeksi (tədqiq olunan arteriyaya arterial təzyiq / brakiyal arteriyadakı arterial təzyiq)
(3) PPI - brachio-barmaq indeksi (baş barmağının arterial təzyiqi / brakiyal arteriyadakı arterial təzyiq)
(4) TSRO2 - transkutan oksigen gərginliyi
(5) Ürək dərəcəsi - ürək dərəcəsi
(6) NPV tənəffüs dərəcəsi
Cədvəllərdə təqdim olunan WIFI təsnifatı (yara, işemiya, ayaq infeksiyası) yaranın dərinliyini, periferik qan tədarükünün vəziyyətini və yoluxucu prosesin şiddətini nəzərə alır (cədvəl 3).
Cədvəl № 3. WIFI təsnifatı
İnfeksiyanın klinik əlamətləri
Dərəcəsi (şiddəti)
İnfeksiya əlamətləri və ya əlamətləri yoxdur.
Sadalanan simptomlardan 2-si qeyd edildikdə bir infeksiya var:
- yerli ödem və ya infiltrasiya
- eritema> yaranın ətrafında 0,5 - 2 sm
- yerli gərginlik və ya kədər
- yerli hipertermi
- yiringli axıdma
Hiperemiya> 2 sm və ya dəri və dərialtı toxuma (absesi, osteomielit, septik artrit, fasiit) ilə daha dərin quruluşa malik yerli infeksiya.
Sistemik iltihab əlamətlərinin olmaması
2 (orta)
Sistemik iltihab əlamətləri ilə yerli infeksiya (sadalanan simptomlardan ikisinin və ya daha çoxunun olması)
- bədən istiliyi> 380? C və ya 90 bpm
- BH> 20 dəq. ya da RASO2 12.000 və ya 6 qram toxuma və ya? -Hemolitik streptokok aşkarlanması (sübut səviyyəsi 1B). Yara infeksiyasının törədicisinin müəyyən edilməsi, yaradan gələn materialın bakterioloji müayinəsi ilə aparılır. Tədqiqat üçün material biopsiya və ya yaranın dibinin küretajı ilə əldə edilə bilər. Daha az məlumatlandırıcı, əvvəllər təmizlənmiş və yaranın dibinin steril salin məhlulu ilə yuyulmuş yara eksudatının və ya qarışıqların öyrənilməsidir.
% 11 2.4.2. Arterial qan axını pozğunluqlarının müəyyən edilməsi (alt ekstremitələrin makroangiopatiyası)
- Normal olaraq 0,9-dan çox olan ayaq biləyi-brakial indeksin (LPI) təyini ilə ultrasəs doppleroqrafiyasından (Doppler ultrasəs) istifadə edərək əza iskemiyasının diaqnozu tövsiyə olunur. LPI> 1.3, arterial divarın möhkəmliyini göstərir. 47, 48, 49, 50
Tövsiyə sinfi I (sübut səviyyəsi A)
- Rəqəmsal arteriyadakı qan təzyiqini (barmaq-brakial indeksin dəyəri, IPI) və ya transkutan oximetriya məlumatlarını (TcpO2> 40 mmHg) ölçməklə ABI> 1.2 olan xəstələrdə arterial qan axınının vəziyyətini təsdiqləmək tövsiyə olunur. 47, 48, 49, 50
Tövsiyə sinfi I (sübut səviyyəsi A)
- Şəkərli diabet xəstələrində əzələ iskemiyasının şiddətini bildirmək üçün transkutan oksimetriyadan istifadə etmək tövsiyə olunur.
I sinif tövsiyələri (sübut səviyyəsi B)
Şərhlər:Transkutan oksimetriya, ZANK-nın klinik simptomları olan xəstələrdə ekstremal işemiyanın şiddətini, ülser müalicəsinin proqnozu, konservativ müalicənin effektivliyi və revaskulyarizasiya nəticələrini və ekstremitələrin amputasiya səviyyəsini müəyyənləşdirməyə imkan verir. Arteriyaların ultrasəs dupleks tarama arterial okklyuziyanı təsdiqləyir, onun anatomik lokalizasiyasını və dərəcəsini ortaya qoyur.
- Aşağıdakı simptomların ən azından birinə əsaslanaraq kritik alt ekstremal işemiya diaqnozu tövsiyə olunur:
1) istirahətdə olan daimi işemik ağrı, iki həftədən çox müddətə mütəmadi analjeziya tələb edir;
2) tibial arteriyalarda sistolik təzyiq fonunda barmaqların və ya ayaqların xorası və ya qanqrenası var? 50 mmHg yoxsa barmaq təzyiqi? 30 mmHg
Tövsiyələr sinfi I (sübut səviyyəsi A) 11%
2.4.3. Sümük ziyanının diaqnozu
- İki proqnozda ayaqların və ayaq biləyi eklemlerinin rentgenoqrafiyası diabetik ayaq sindromu olan bütün xəstələr üçün tövsiyə olunur. 9, 10, 38, 45
I sinif tövsiyələri (sübut səviyyəsi B)
Şərhlər:Radioqrafiya, yüksək etibarlılığı ilə osteoliz (osteomielit) mərkəzlərini müəyyən etməyə imkan verən sümüklərin və oynaqların vəziyyətini qiymətləndirmək üçün əsas metod olaraq qalır.
- Ayaqların və ayaq biləklərinin MSCT uzunmüddətli sağalmayan yara qüsurları və diabetik osteoartropatisi olan xəstələr üçün tövsiyə olunur. 9, 10, 38, 45
I sinif tövsiyələri (sübut səviyyəsi B)
Şərhlər:Multispiral bilgisayarlı tomoqrafiya, cərrahi müdaxilənin həcmini planlaşdırarkən osteomielit fokusunun lokalizasiyasını və ölçüsünü dəqiqləşdirməyə imkan verir.
4. Reabilitasiya
- Yaralı qüsurları yaxşılaşdıqdan sonra diabetik ayaq sindromu olan bütün xəstələrin ortopedinin məcburi məsləhətləşməsi tövsiyə olunur. 9, 10, 43, 53
Tövsiyə sinfi I (sübut səviyyəsi B)
Şərhlər:Yara yaxşılaşdıqdan sonra diabetli insanlarda yaraların təkrarlanmasının qarşısını almaq üçün xəstə ortopedik yardım (terapevtik ayaqqabılar, RPI, yarıq və ya ortoz istehsalı, fərdi ortopedik ayaqqabıları hazırlamaq) seçmək üçün ortoped tərəfindən müayinə olunmalıdır.
- Xəstələrə və onların ailələrinə ayaq baxımı qaydaları, yara qüsuru olduqda, təsirlənmiş ekstremal paltarların dəyişdirilməsi və dəriyə qulluq qaydaları öyrədilməsi tövsiyə olunur. 15, 35, 47
Tövsiyə sinfi I (sübut səviyyəsi B)
Şərhlər:Diyabetik ayaq sindromu olan xəstələrdə trofik ülserlərin və mümkün əzələ amputasiyasının qarşısının alınması üçün zəruri şərt bu kateqoriyalı xəstələrin uzunmüddətli təqibini təşkil etməkdə fasiləsizliyi və çoxşaxəli bir yanaşmanı təmin etməkdir.
Profilaktik rolu mövcud yara qüsurları və / və ya onların inkişaf riski yüksək olan xəstələrin fərdi hazırlığı, habelə (lazım olduqda) yaxınları və dostları, ayaq baxımı qaydaları (sübut səviyyəsi 2C) oynayır. Təlimin məqsədi gündəlik ayaq baxımında xəstənin düzgün davranışını formalaşdırmaq və həkimin təyin etdiyi terapiyaya riayət etməkdir. Yaşlı bir qrup insanlara, xüsusən görmə qüsuru olan insanlara xüsusi diqqət yetirilməlidir. Bir qayda olaraq, özləri ayaqlarına qulluq edə bilmirlər və kənar peşəkar yardım tələb edirlər.
Unutmamalıyıq ki, alt ekstremitələrin trofik ülserləri olan hər yaşda olan xəstələr qrupda təlim keçmirlər. Onlarla dərslər yalnız fərdi qaydada keçirilir.
- Diyabet xəstələri üçün xüsusi ortopedik ayaqqabıların daimi geyilməsi trofik ayaq xoralarının inkişaf riski yüksək olan bütün xəstələr üçün (əhəmiyyətli arterial çatışmazlıq, ağır nöropati, ayaq xoraları və anamnezdə amputasiya) və ayaq daxilində amputasiya edən xəstələr, kompleks ortopedik ayaqqabılar üçün tövsiyə olunur. 9, 10, 17, 27, 53
Tövsiyə sinfi I (sübut səviyyəsi B)
Şərhlər:Mürəkkəb ortopedik ayaqqabıların təyin edilməsi üçün bir əlamət diabetik osteoartropatiyanın xroniki mərhələsidir, kifayət qədər böyük həcmdə amputasiya (ayaq barmaqları, bir neçə barmaq). İstehsal olunan ortopedik ayaqqabıların adekvatlığı mütəmadi olaraq iştirak edən həkim (endokrinoloq, cərrah, diabetik ayaq kabinetinin mütəxəssisi) tərəfindən qiymətləndirilməlidir və ildə ən azı 1 dəfə dəyişdirilməlidir.
5. Profilaktika və təqib
Alt ekstremitələrin yaralarının təkrarlanma tezliyi xəstənin (və ya onun qohumunun) ayaqlarının gündəlik müayinəsi, ayaq baxımı qaydalarına əməl edilməsi ilə azalır. Diyabetik bir ayaq kabinetində xüsusi təlim keçmiş tibb bacısı tərəfindən aparılmalı olan peşəkar podiatrik qulluq prosedurları mühüm rol oynayır.
- Aşağıdakı profilaktik tədbirlərin siyahısı tövsiyə olunur:
- ayaq xorası üçün yüksək riskli xəstələrin müəyyənləşdirilməsi,
- müntəzəm müayinə və xorası riski yüksək olan xəstələrin müayinəsi,
- xəstələrə, onların ailələrinə və tibb işçilərinə ayaq baxımı qaydaları haqqında təlim;
- uyğun ayaqqabıların seçilməsi və ya istehsalı,
Ülseratif qüsurların birbaşa səbəbi olmayan, lakin SDS-nin inkişafına kömək edən bir araya gətirən patologiyanın müalicəsi (məsələn, arterial hipertansiyon, dislipidemiya). 1, 2, 15, 16, 53
I sinif tövsiyələri (sübut səviyyəsi B)
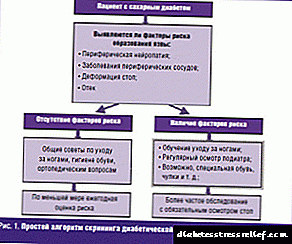
- Periferik qan axını pozğunluqlarının və innervasiyanın vaxtında aşkarlanması üçün diabetli bütün xəstələrin skrininq müayinəsi tövsiyə olunur. Alt ekstremitələrin xroniki yaralarının inkişafının ən yüksək riski, xorası və amputasiyası olan xəstələrdə (xüsusilə ayaq daxilində) olur.
Tövsiyə sinfi I (sübut səviyyəsi B)
Şərhlər:Müayinənin nəticələrinə görə xəstə müəyyən bir risk kateqoriyasına təyin edilə bilər. Öz növbəsində, müəyyən edilmiş riskin dərəcəsi (və ya kateqoriyası) uyğun ziyarətlərin çoxluğunu nəzərdə tutur (cədvəl 5).
Cədvəl 5. SDS inkişaf riski kateqoriyasından asılı olaraq diabetik bir ayağın ofisində ziyarətlərin çoxluğu
həssaslığın pozulması var
6 ayda 1 dəfə
əsas qan axınının və / və ya deformasiyanın pozulması əlamətləri ilə birlikdə həssaslığın pozulması var
3 ayda 1 dəfə
xoralar və amputasiya tarixi
- hər 1-3 aydan bir
6. Xəstəliyin gedişatına və nəticəsinə təsir edən əlavə məlumatlar
Diabetik osteoartropatiya, xülasə
6.1.1. Tərif
Diabetik osteoartropatiya (DOAP), neyroartropatiya və ya Charcotun ayağı - nevropatiya fonunda ayağın bir və ya daha çox oynaqlarının ağrısız, mütərəqqi bir şəkildə məhv edilməsi. Motor liflərinin demyelinasiyası nəticəsində ayaqların ligamentous aparatının zəifliyi inkişaf edir, bu da birgə qeyri-sabitliyə səbəb olur. Avtonom neyropatiya damar divarının denervasiyasına və bunun nəticəsində arteriovenoz şuntların inkişafına və nəticədə qan axınının artmasına səbəb olur, bu da sümük rezorbsiyasının və osteopeniyanın aktivləşməsinə səbəb olur. Sümük təkcə sıxlığı deyil, elastikliyini də itirir, bu da ayağın skeletini zədələnməyə daha az davamlı edir. Bir qayda olaraq, DAP-ı tetikleyici amil xəstənin hiss etmədiyi kiçik bir mexaniki zədədir. Əhəmiyyətli olmayan xarici qüvvə sümük qırıqlarına, oynaqların subluksasiyasına və dislokasiyalarına səbəb olur. Vəziyyət qoruyucu ağrı həssaslığının olmaması ilə ağırlaşır. Xəstə zədələnmiş bir əzaya etibar etməyə davam edir, bu da yeni sümüklərin və oynaqların prosesə cəlb olunmasına səbəb olur. Osteokondral parçalanma və oynaqların ağır degenerasiyası inkişaf edir. Ağır hallarda ayaq amputasiya tələb oluna bilən dəstək funksiyasını tamamilə itirə bilər. Travma ilə yanaşı, neyropatiya fonunda meydana gələn ayaqların osteoartikulyar aparatındakı hər hansı bir iltihab prosesi (məsələn, alt sümüyün osteomieliti ilə mürəkkəbləşən çoxdan mövcud olan trofik ülser) iltihablanma zamanı qan axınının artması səbəbindən DAP inkişafına səbəb ola bilər.
6.1.2 Etiologiyası və patogenezi
6.1.3. Epidemiologiya
6.1.4. ICD kodlaşdırması - 10
6.1.5. Təsnifat
Charcot ayağının klinik görünüşündə kəskin və xroniki mərhələlər fərqlənir. Kəskin mərhələ Mövcud zədələrə cavab olaraq iltihablı proseslərin üstünlük təşkil etməsi ilə xarakterizə olunur
Bir komplikasiyanın kəskin mərhələsində tipik bir şikayət, ayaqlardan birinin ödeminin olmasıdır. Bəzən soruşulduqda, ayağın ödeminin görünüşü ilə xarici travmatik amil arasındakı aydın bir əlaqəni izləmək mümkündür, lakin xəstə daha tez-tez ödem görünüşündən əvvəl nə deyə bilmir.
Müayinə zamanı təsirə məruz qalan əzanın ödemi və hipertermi aşkar edilir. Hipertermi davam edən dağıdıcı və iltihablı bir prosesin bir işarəsidir. Bir qayda olaraq, təsirlənmiş ekstremitənin yerli temperaturu kontralateraldan 2-5 ° C-dir. Ayağın deformasiyası prosesin yeri və müddəti ilə müəyyən edilir. Beləliklə, erkən mərhələlərdə, lezyonun yerindən asılı olmayaraq, ayağın yüngül şişkinliyi və hipertermi aşkar edilir. Ayağın deformasiyası və xarakterik radioqrafik dəyişikliklər, bir qayda olaraq, deyil. Bunun nəticəsi ayağın deformasiyasına səbəb olacaq bir səhv və ya müalicədə gecikmə ola bilər.
Cədvəl № 8. Klinikaya, MHİ / MSCT görünüşlərinə əsaslanan neyroosteartropatiyanın təsnifatı (E.A. Shantelau, G. Crutzner, 2014).
Orta dərəcədə şiddətli iltihab (ödem, yerli hipertermi, bəzən ağrı, gəzinti zamanı travma riskinin artması), açıq deformasiya yoxdur
Məcburi: sümük iliyi və yumşaq toxumaların şişməsi, kortikal qatın pozulması yoxdur.
Mümkündür: subkondral trabecular mikro çatlar, ligamentlərə zərər.
Şiddətli iltihab (ödem, yerli hipertermi, bəzən ağrı, gəzinti zamanı travma riskinin artması), ağır deformasiya
Məcburi: kortikal qatın, sümük iliyi ödeminin və / və ya yumşaq toxuma ödeminin pozulması ilə sınıqlar.
Mümkündür: osteoartrit, kistlər, qığırdaq zədələnməsi, osteokondroz, intraartikulyar efüzyon, oynaqlarda mayenin yığılması, sümük eroziyası / nekroz, sümük lizisi, sümüyün parçalanması və parçalanması, oynaqların dislokasiyası / subluksasiyası, ligament zədələnməsi, tenosinovit, sümük dislokasiyası.
İltihab əlamətləri, deformasiya yoxdur
Dəyişikliklərin olmaması və ya bir az sümük iliyi ödemi, subkondral skleroz, sümük kistləri, osteoartroz, ligamentin zədələnməsi.
İltihab yoxdur, davamlı şiddətli deformasiya, ankiloz
Qalıq sümük iliyi ödemi, kortikal kallus, efüzyon, subkondral kistlər, birgə məhv və yerdəyişmə, fibroz, osteofit meydana gəlməsi, sümük düzəldilməsi, qığırdaq və ligament pozuntuları, ankiloz, psevdoartroz.
6.2 Diaqnostika
6.2.3 Şikayətlər və tibbi tarix
- DAP diaqnozunun klinik və instrumental müayinə əsasında tərtib edilməsi tövsiyə olunur.
Tövsiyə sinfi I (sübut səviyyəsi A)1,48,49
Şərhlər:DAPA diaqnozu xarakterik tarixə, şikayətlərə və klinik mənzərə (hipertermi, deformasiya, təsirlənmiş əzanın ödemi), instrumental və laborator tədqiqat metodlarının nəticələri əsasında qurulur. Tipik hallarda, diaqnoz düzdür.
6.2.4 Laboratoriya üsulları
Hal-hazırda osteoartropatiya üçün xüsusi bir sümük metabolizması markerləri və laboratoriya diaqnostik testləri yoxdur.
6.2.5 Instrumental metodlar
- Ayaqları və ayaq biləklərinin rentgenoqrafiyası ADA şübhəsi olan bütün xəstələr üçün tövsiyə olunur.
Tövsiyə sinfi I (sübut səviyyəsi A)9, 10, 38, 45
- Diyabetik osteoartropatiyanın kəskin mərhələsinin yoxlanılması üçün ayaq və ayaq biləyi ekleminin MRT tövsiyə olunur.
Tövsiyə sinfi I (sübut səviyyəsi B)9, 10, 38, 45
Şərhlər:Charcot ayağının instrumental diaqnostikasının əsas metodu rentgenoqrafiyadır. Bu vəziyyətdə ziyana cavab olaraq meydana gələn hipertrofik və ya atrofik dəyişikliklər radioqrafiyada əks olunur. Tipik hallarda, DOAP-ın xroniki mərhələsində diaqnoz üçün digər əlavə instrumental müayinə metodları tələb olunmur. Əsas çətinliklər, tipik bir klinik mənzərənin olması halında, rentgenoqrafik dəyişikliklər olmadıqda, həmçinin Charcot ayağının və osteomielitin differensial diaqnozunda kəskinləşmə mərhələsinin diaqnozunda yaranır. Bu baxımdan, bir klinik mənzərənin (ödem, hipertermi, ayağın deformasiyası) olması halında rentgenoqrafiyada dəyişiklik olmamasının neyroosteoartropatiyanın olmaması anlamına gəlməməsinə xüsusi diqqət yetirilməlidir..
Klinik və radioloji şəkillər arasındakı uyğunsuzluq komplikasiyanın inkişafının erkən mərhələlərində çox vaxt müşahidə olunur ("ilkin mərhələ", "mərhələ 0"). Belə bir vəziyyətdə diqqətlə toplanmış bir tibbi tarix, nevroloji testlər və əsas qan axınının qiymətləndirilməsi ilə klinik müayinə Charcotun ayağına diaqnoz qoyma ehtimalının yüksək olmasına kömək edəcəkdir.
- Ayaqların maqnetik rezonans görüntüləməsi (MRİ) neyroosteoartropatiyanın instrumental təsdiqi üçün tövsiyə olunur.
Tövsiyə sinfi II (sübut səviyyəsi B)9, 10, 38, 45
6.2.3 Digər diaqnostika
- DAPA və osteomielitin differensial diaqnozu zamanı fistuloqrafiya və / və ya multispiral bilgisayarlı tomoqrafiya aparmaq tövsiyə olunur.
Tövsiyə sinfi II (sübut səviyyəsi B)9, 10, 38, 45
Şərhlər:Bir plantar xorası olan osteoartropatiya varsa, Charcot ayağının kəskin mərhələsi və osteomielit arasında differensial diaqnoz qoymaq lazımdır. Bu adekvat antibiotik terapiyasının təyin edilməsi və cərrahi düzəliş taktikalarının açarıdır. Diaqnostik axtarış üçün əlavə müayinə metodları (fistuloqrafiya, multispiral bilgisayarlı tomoqrafiya) göstərilir. Pozitron emissiya tomoqrafiyası və bilgisayarlı tomoqrafiyanın (PET / CT) birləşməsi prosesin erkən mərhələlərdə lokalizasiyasını yüksək dəqiqliklə aşkar etməyə, inkişaf mərhələlərini izləməyə və komplikasiyanın gedişatını idarə etmək üçün prosesin metabolik aktivliyini qiymətləndirməyə imkan verir.
6.3 Müalicə
6.3.1. Mühafizəkar müalicə
- DOAP-ın kəskin mərhələsi olan bütün xəstələrdə təsirlənmiş əzanın fərdi boşaltma sarğı (IRP, TSS) və ya ortozdan istifadə edərək boşaldılması tövsiyə olunur.
Tövsiyə sinfi I (sübut səviyyəsi B)3, 27, 46
Şərhlər:DOAP üçün müalicəvi tədbirlər kompleksi ağırlaşma mərhələsi ilə müəyyən edilir. Müalicənin əsas məqsədi kəskin prosesin mərhələsi ayağın osteoartikulyar aparatında dağıdıcı proseslərin gedişatını dayandırmaq, ayağın sonrakı deformasiyasının və travmasının inkişafının qarşısını alır. Bu məqsədə çatmaq üçün, təsirlənmiş ekstremitənin maksimum boşaldılması üsulları tətbiq olunur - fərdi boşaltma sarğı (IRP) və ya ortopedik aparatın istifadəsi (ortoz). Limfa immobilizasiyasına mümkün qədər erkən başlanılmalıdır. Charcot ayağının kəskin mərhələsinə (ödem, ayaq hipertermi) və instrumental təsdiqlənmənin olmamasına (rentgenoloji mənfi mərhələ, MRT mümkün olmaması) uyğun bir klinik mənzərənin olması halında, müalicə taktikası müəyyən edilmiş osteoartropatiya diaqnozu ilə eyni olmalıdır.
Charcotun ayağı üçün çıxarılmayan bir IRP seçiminin tətbiq edilməsinə nisbi bir kontrendikasyon, gündəlik izləmə və sarğı dəyişdirməyi tələb edən bir mədə xorasının olmasıdır. Bir IRP tətbiq etmək üçün mütləq bir kontrendikasyon (həm çıxarıla bilən, həm də çıxarıla bilən variantlar) məcburi cərrahi müalicə tələb edən geniş bir irinli-dağıdıcı bir prosesin olmasıdır.
- Neyroosteoartropatiyanın kəskin mərhələsinin xroniki mərhələyə keçməsindən əvvəl IRP istifadə etmək tövsiyə olunur. Orta hesabla immobilizasiya müddəti 4-8 aydır. Bu dövr prosesin lokalizasiyasından və dərəcəsindən asılıdır.
Tövsiyə sinfi II (sübut səviyyəsi B)3, 27,28 46
Hal-hazırda, nöroosteartropatiyanın (bifosfonatlar, kalsitonin) müalicəsi üçün dərmanların istifadəsinin effektivliyinə dair inandırıcı bir sübut yoxdur. Bundan əlavə, bifosfonatlar böyrəklərin azaldılmış azot ifrazat funksiyasının pozulması hallarında kontrendikedir, bu da uzun müddətli və zəif idarə olunan diabet xəstələrində aşkar olunur.
- Kompleks ortopedik ayaqqabıların daimi geyilməsi DAP-ın xroniki mərhələsi olan bütün xəstələr üçün tövsiyə olunur.
Tövsiyə sinfi II (sübut səviyyəsi B)
Şərhlər:Birləşdirmə mərhələsində (xroniki mərhələ) müalicə və profilaktik tədbirlərin məqsədi ayağındakı travmaların, yeni sınıqların və plantar ülseratif qüsurların meydana gəlməsinin qarşısını almaqdır. Bu mərhələdə, əzanın maksimum daimi immobilizasiyasına ehtiyac yoxdur. IRP aradan qaldırıldıqdan sonra, motor rejiminin tədricən genişləndirilməsi tövsiyə olunur. Ayağın düzəldilməsi və boşaldılmasının aralıq üsulları olaraq, bütün gün üçün deyil, çıxarıla bilən IRP-dən də istifadə edə bilərsiniz, həm də ortopedik cihazlardan istifadə edə bilərsiniz. Xroniki mərhələdə fundamental əhəmiyyət kəsb edən ayaqqabı seçimi. Ayaqqabılar üçün tələblər lezyon növünə və ayağın meydana gələn deformasiyasına bağlıdır. Ayağın deformasiyası minimal olarsa, diabet xəstələri üçün daim profilaktik ayaqqabı geymək kifayətdir. Ayağın açıq bir deformasiyası və ya "ayaq silkələmək" növünün deformasiyası meydana gəlmişdirsə, ortopedik məsləhətləşmə və kompleks ortopedik ayaqqabıların istehsalı zəruridir.
6.3.2 Cərrahi müalicə
- DAP səbəbiylə ağır ekstremal deformasiyası olan bütün xəstələrə cərrahi düzəliş müdaxiləsi məsələsini həll etmək üçün ortopedik bir mütəxəssisin məsləhətləri tövsiyə edildi.
Tövsiyələr sinfi II (sübut səviyyəsi C)29.
Şərhlər:Son zamanlarda Charcot ayağının rekonstruktiv əməliyyatı daha geniş yayılmışdır. Ayağındakı cərrahi müdaxilələrin əsas əlaməti, təkrarlanan plantar ülseratif qüsurlar və / və ya gedərkən ayağın sabitliyini qorumaqla özünü büruzə verən konservativ müalicə metodlarının təsirsizliyidir. Cərrahiyyə tapşırığa dəqiq uyğun olmalıdır. Ayaq biləyi və ya digər oynaqlarda qeyri-sabitlik hökm sürürsə, sərt daxili fiksasiya ilə artrodez istifadə olunur. Ülseratif qüsurların təkrarlanması halında ekzostektomiya aparılır, sonra yaranın cərrahi müalicəsi aparılır. Bir mədəaltı vəzi osteomielit ilə mürəkkəbdirsə, antimikrobiyal terapiya, ekzostektomiya və yaranın cərrahi müalicəsi aparılır. Çox vaxt Axilles tendonunun qısalması aşkar edilir, bu da ayağın əlavə deformasiyasına və ayaq altındakı yük təzyiqinin artmasına səbəb olur. Bu cür xəstələrə Axilles tendonunu uzatmaq üçün əməliyyat göstərilir.
Əməliyyatdan sonrakı dövrdə terapevtik taktika Charcot ayağının kəskin bir mərhələsi olan bir xəstənin idarə edilməsinə tam uyğundur: immobilizasiya, o cümlədən bir IRP istehsalı, sağaldıqdan sonra motor rejiminin genişlənməsini təyin etdi.
Diabetik ayaq sindromu nədir
Əgər, sevdiyiniz insanın "diabete" diaqnozu eşitmisinizsə, ümidsiz olmayın. Bu xəstəliklə insanlar illərlə və on illərlə yaşayırlar. Ancaq həkimin bütün tövsiyələrinə əməl etməlisiniz, qandakı şəkərin miqdarına nəzarət etməlisiniz, sağlamlığınıza diqqət yetirməlisiniz. Əlbətdə ki, “başınızı quma basdırmayın”: gerçəkliyə obyektiv, tənqidi nəzərlə baxsanız, nə gözlədiyinizi başa düşə biləcəksiniz. “Əvvəlcədən xəbərdar olan adam silahlıdır” sözünü yadınıza salın?
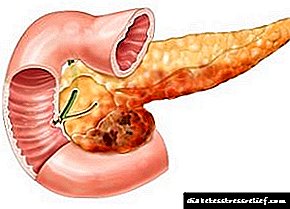
Diabetik ayaq - periferik sinirlərdə, qan damarlarında baş verən dəyişikliklərlə ortaya çıxan diabetiklərdə ayağın patoloji vəziyyəti dəri bağırsaqlarının, oynaqların və sümüklərin müxtəlif zədələnmələri (trofik ülserlərdən, irinli nekrotik proseslərdən və sümük-artikulyar deformasiyalara qədər) müşayiət olunur. Xəstəliyin bu tərifi 1987-ci ildə ÜST Cenevrə Simpoziumunda verilmişdir.
Fəsadların riskinin diabet növü ilə deyil, müddəti ilə təyin olunduğunu qeyd etmək vacibdir. ÜST görə, beş illik "təcrübəsi" olan diabet xəstələrinin on beş faizi SDS yaşayır. "Təcrübə" 15-20 ildirsə, bu fəsadın qarşısını almaq demək olar ki, mümkün deyil - belə xəstələrin 90% ayaqlarında flegmon, ülser və xora tapır.
Sindromun səbəbləri
Diabetik bir ayaq kimi ciddi bir problemlə üzləşməli olsanız, komplikasiyanın səbəbləri mümkün qədər tez müəyyən edilməlidir. Yalnız bunları aradan qaldıraraq, xəstəliyin məğlub olacağını (və ya ən azından kursunu yavaşlatacağını) və bacakların dərisindəki zədələrin aradan qaldırılacağını gözləmək olar.
Artıq qeyd edildiyi kimi, diabetdə ayağın zədələnməsi olduqca yaygın bir haldır. Müxtəlif səbəblər fəsadların inkişafına səbəb ola bilər:
- otonomik və periferik sensör nöropati (diabet xəstələri tez-tez bu xəstəlikdən əziyyət çəkirlər),
- tez-tez ateroskleroz ilə müşayiət olunan bacakların xroniki arterial çatışmazlığı
- ayaqların deformasiyası,
- müxtəlif ayaq xəsarətləri
- amputasiya və / və ya xoralar tarixi,
- sosial-psixoloji səbəblər (risk altında - yaşlı xəstələr),
- bəzi irqlərə aid
- narahat, sürüşən ayaqqabı,
- diabetin uzun "təcrübəsi".
Xəstəliyin inkişaf mexanizminə ciddi təsir göstərir:
- periferik nöropati
- xəstənin bacaklarının qan damarlarının zədələnməsi,
- ikincil infeksiya
- kiçik sinirlərin zədələnməsi fonunda osteoartropatiya (müşayiət olunan artikulyar lezyonlar).
Hansı bir xüsusi səbəbin VDS səbəb olduğuna bağlı olaraq, ayaq toxumasında müxtəlif dəyişikliklər olur. Məhz bu amil başqaları ilə birlikdə (toxuma dəyişikliklərinin təbiəti və dərinliyi) müalicə üsullarının seçilməsini, insanın sonrakı davranışını müəyyənləşdirir.
Diabetik ayaq sindromu növləri
Qeyd edək ki, müasir tibbdə ayağın zədələnməsinin təsnifatı bir neçə formada (dünya tibb cəmiyyətinin fikirlərinə uyğun olaraq) təmsil olunur:
- bacakların damarlarında qan tədarükünün pozulması ilə xarakterizə olunan işemik forma,
- nöropatik (həm osteoartropatiya ilə, həm də onsuz) forma. Sinir toxumasına sümüklə və ya ayrıca təsir edə bilər,
- neyro-işemik (hər iki formanın əlamətlərini birləşdirir).
Müalicə təyin etməzdən əvvəl, həkim formanı müəyyənləşdirməlidir - bunun üçün müayinə aparılır və testlər təyin olunur.

Müalicə taktikasını təyin etmək üçün həkimə lazım olan əlavə təsnifatlar var:
- sistemləşdirmə, xoraların riskini, amputasiya ehtiyacını qiymətləndirmək,
- bir mədəaltı vəzin dərəcəsi və mərhələsi nəzərə alınmaqla diabetik xoralar sistemi.
Əvvəlcə diabetik ayağın xarici əlamətləri aşkarlanır, sonra diabetik daxili toxumalarda, sümüklərdə dəyişiklik aşkar etmək üçün ayaqların bir MRS ya da X-ray göndərilir. Xəstənin ayaqlarında xoralar varsa, mütəxəssis bakteriya növünü təyin etmək və effektiv antibiotik terapiyası təyin etmək üçün bir smear götürərək laboratoriyaya göndərəcəkdir.
Sonra, mərhələ Vaqner təsnifatına əsasən təyin olunur (sıfırdan beşə qədər) və müalicə təyin olunur.
Diabetik ayaq mərhələləri
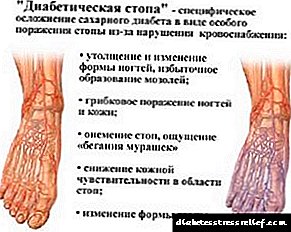
Şəkərli diabetdə ayaqların zədələnməsi çox sürətli inkişaf edə biləcək bir komplikasiyadır. Problem ayrıca ayaqların həssaslığını (həssas neyropatiya) itirməsində olur - hər gün ayaqları müayinə etməlisiniz: ilk dəyişiklikləri görsəniz dərhal bir cərrah və ya pediatrla əlaqə saxlayın.
Dərəcəsindən, mərhələsindən asılı olaraq mütəxəssislər müxtəlif terapevtik və cərrahi üsullar təklif edirlər. Xəstəliyin inkişafını nə qədər tez görsəniz, onun tərəqqisini dayandırmaq daha asan olacaq.
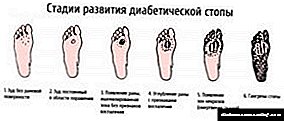
- Bu mərhələdə xəstə dərinin solğunluğunu hiss edə bilər, böyük qarğıdalıları görə bilər, ayaq deformasiyasını təyin edə bilər. Bu simptomlar varmı? Bir həkimə müraciət edin - xəstəliyin aradan qaldırılması şansları hər zamankindən daha yüksəkdir.
- Artıq ayağındakı bir ülser görsən - bu ilkin mərhələdir (şəkillər veb saytımızda təqdim olunur). Həkimə qaçmaq çox gec deyil.
- Artıq ülser ayağın içərisinə yayılaraq əzələ toxumasına və tendonlara təsir edərsə, müalicənin ciddi olduğunu əminliklə söyləyə bilərik.
- Üçüncü mərhələdə ülser sümük deformasiyasına səbəb olur.
- Dördüncü mərhələdə qanqren inkişaf etməyə başlayır. Kiçik bir sahə hələ də örtülüdür, amma aldanmayın - bu xəstəlik çox tez yayılır.
- Nəhayət, beşinci mərhələ qanqrenin geniş lokalizasiyası ilə xarakterizə olunur - bütün ayaq artıq çürüməyə başlayır və heç bir tədbir görülməzsə, ayağın bütün sahəsi risk altındadır.
Fotolardan ayağın bütün mərhələlərə necə baxdığını görəcəksən - şəkillər fərqli VDS növlərini göstərir. Saytımız diabetik ayağın müxtəlif şəkillərini - ilkin mərhələdən sona qədər təqdim edir. Bu cür toxuma qüsurlarının qarşısını almaq üçün bir endokrinoloq, podiatrist və cərrah tərəfindən daim izlənilməlidir.
Semptomlar və müalicə
Başqa bir problem aşağıdakı kimi tərtib edilə bilər: tez-tez diabetik bir ayaqda simptomlar bulanıqdır - alt ekstremitələrdə həssaslığın itirilməsi səbəbi ilə diabet xəstələri ayaqlarında yaralar, cızıqlar, kəsiklər hiss edə bilməzlər.
Xəstəliyin inkişaf riskini azaltmaq istəyirsiniz? Ayaqlarının vəziyyətini müşahidə etmək lazımdır. Dərinin hər hansı bir deformasiyası halında, bir mütəxəssislə əlaqə qurmaq lazımdır (ümumi praktikant, ortoped, ixtisaslaşmış podiatrist). Bu gün şəkərli diabet, SDS müalicəsi üçün aydın şəkildə təsdiqlənmiş standartlar mövcuddur, buna görə vaxtında müalicə bizə ayağın zədələnməsinin tam bir müalicəsi üçün yüksək dərəcədə ümid yaratmağa imkan verir.
Diaqnostika
CDS-in ilk əlamətində bir mütəxəssis həkimə müraciət etməlisiniz. Ən yaxşı çıxış yolu bir podiatristi ziyarət etməkdir. Biri var? Terapevt, endokrinoloq və ya cərrah ilə görüş təyin edin.
Təqib olunduğunuz xəstəxanada Diabetli Ayaq şöbəsi olduqda yaxşıdır, əgər yoxdursa, ümidsizliyə qapılmayın və çaxnaşma etməyin: Yuxarıda göstərilən istiqamətlərdən hər hansı birində səlahiyyətli bir həkim problemin mənbəyini müəyyənləşdirmək və uyğun müalicəni seçmək üçün testlər təyin edəcəkdir.
Hər halda, mütəxəssis ümumi klinik tədqiqatlar aparacaq, sinir sistemini araşdıracaq, bacaklarda qan axını qiymətləndiriləcək, xoralar və təsirlənmiş bölgələrə rentgen aparacaq. Bütün bu təhlillər və tədqiqatlar həkimə vəziyyətiniz barədə tam məlumat əldə etməyə və müvafiq terapiya təyin etməyə imkan verəcəkdir.
Bir neçə il əvvəl, "diabetik ayaq" diaqnozu bir cümlə kimi səsləndi - demək olar ki, həmişə bir diabetikin ayağında bir xoranın görünüşü amputasiya ilə tamamlandı. Bu gün vəziyyət kəskin şəkildə dəyişdi: əgər xəstə ayaqların vəziyyətini izləyirsə, bütün profilaktik tədbirləri, həkimin göstərişlərini yerinə yetirir, qan şəkərinin səviyyəsini izləyirsə, proqnoz əlverişlidir. Ayaqlardakı dərinin vəziyyətini diqqətlə izləyin, qarğıdalı və qarğıdalı, yaraların görünüşünə icazə verməyin. VDS-in ilk əlamətlərində profil həkiminin ofisinə baxın və ciddi problemlərdən qaçınacaqsınız.
Ayaqlarınızın vəziyyətinə lazımi diqqət yetirmədən, xəstəliyin hələ də terapevtik olaraq müalicə edilə biləcəyi anı qaçıra bilərsiniz. Daha pis bir ssenari necə inkişaf edə bilər? Gəzinti zamanı xəstə yüngül bir xəsarət ala bilər (məsələn, ayaqqabıdan sürtmək). Ayağındakı qan dövranının qeyri-kafi olması əvvəlcə yumşaq toxumalara, daha sonra sümüklərə təsir edən bir xoranın meydana gəlməsinə səbəb olacaq. İnfeksiya çox tez yayılır, buna görə ayağın amputasiya edilməsi riski var.
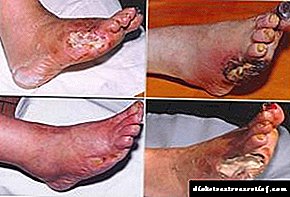
Yaş qanqren
Diabetik ayaq qanqrenası quru və ya yaş ola bilər. Quru qanqren xəstənin həyatını təhdid etmirsə (ümumiyyətlə ayaq barmaqlarına uzanır və daha çox kosmetik məqsədlər üçün amputasiya edilir), onda nəm fəlakətli nəticələrə səbəb olur: ayağın qanqrenası ilə nekroz bədəni zəhərləyən parçalanma məhsullarının meydana gəlməsi ilə müşayiət olunur, nəticədə qan zəhərlənir. ölümcül ola bilər. Nəm qanqrena müalicəsi, təsirlənmiş orqanın amputasiyası və antibiotik terapiyasından ibarətdir. Xüsusilə inkişaf etmiş hallarda, həkimlər yalnız ayağı deyil, diz və hətta bud səviyyəsində ayağı amputasiya etməyə məcbur olurlar.
Diabetik ayaq profilaktikası

Hər hansı bir xəstəliyin müalicəsinin ən yaxşı yolu onun qarşısını almaqdır. SDS də istisna deyildi. Cərrah otağının tez-tez qonağı olmaq istəmirsinizsə, tədbir alın və diabetikdə ayaq xoralarını müalicə etməyin nə olduğunu heç bilməyəcəksiniz.
Ən vacib qayda, VDS inkişaf riskiniz olub olmadığını müəyyən etməkdir. Neyropatiya diaqnozu qoyulubsa, bacakların damarlarının aterosklerotik lezyonları müşahidə olunur, mütəxəssis ayaqlarda dağıdıcı dəyişikliklər, diabet səbəbi ilə böyrək problemlərini aşkar edibsə, görmə kəskinliyini azaltmış və ya əzələ xəstəlikləri tarixçəsi varsa, SDS almaq riski təəssüf ki mövcuddur.
Yalnız bu məlumatları nəzərə alın və xəstəliklərin qarşısının alınmasında iştirak edin. Bir mütəxəssislə əlaqə saxlayın, o, qan şəkərinizi izləməyi və nəzarət etməyi (diyetlərin, insulinin, şəkər azaltan dərmanların köməyi ilə), optimal fiziki fəaliyyətə sahib proqramları seçməyi, günün rejimini müəyyənləşdirməyi öyrədir. Gündəlik ayaqqabıların seçilməsinə diqqət yetirilməlidir - xüsusi ortopedik atelyedə ayaqqabı sifariş etmək üstünlük verilir.
Diabet Pedikürü
Diyabetik ayaq üçün pedikür yalnız kəsilməmiş şəkildə göstərilir - hər hansı bir, hətta kiçik kəsiklər də fəlakətli nəticələrə səbəb ola bilər. Bir salon ustasının sizin üçün edə biləcəyi ən çox, ayaq dırnaqlarını (dırnaq faylı) formalaşdırmaq, dırnaq lövhələrini lak ilə örtmək, ölü dəri sahələrini, qarğıdalıları pomza və ya kosmetik bir fayl ilə çıxarmaqdır.
Bir diabet xəstəsi üçün ayaq gigiyenasının xüsusiyyətləri
Ayaqların dərisi həmişə mükəmməl təmiz və quru vəziyyətdə saxlanılmalıdır. Gündəlik ayaqlarınızı yuyun, barmaqlarınızdakı boşluqlara diqqət yetirin və hamam dəsmalı ilə çox incə silin. Gündəlik corab və corab dəyişdirin, alt ekstremitələrin istiliyinə nəzarət edin (həddindən artıq istiləşmə və hipotermiyadan çəkinin). Vaxtında çatlaq, cızıq, kəsik və ya başqa bir ziyan görməyiniz üçün ayaqları hər gün yoxlamaq üçün tənbəllik etməyin.
Müalicə üsulları
Bir mütəxəssisə vaxtında müraciət yalnız CDS inkişafını dayandırmayacaq, həm də xəstəni müalicə edə bilər. Diabetik ayağın müalicəsində xalq müalicəsi kömək etməyəcək (hətta zərər verə bilər) - yalnız düzgün aparılmış dərman müalicəsi istədiyiniz nəticəni əldə edəcəkdir.
- Yuma, məlhəmlər. Ən erkən mərhələlərdə bandajlar və məlhəmlər kömək edəcək: həkim, infeksiyanın yayılmasının qarşısını alan ölü toxumanı çıxaracaq, yaranı şoran və ya mülayim antiseptiklərlə yuyacaq. Ayrıca mütəxəssis mütləq infeksiyaların yayılmasının qarşısını alan antibiotiklər təyin edəcək - bunların uzun müddət alınması lazımdır.
- Cərrahiyyə Cərrah müxtəlif cərrahi tədbirləri təklif edə bilər: məsələn, yaraların təmizlənməsindən sonra drenaj. Xəstənin zəif sümükləri varsa, çıxarılmalıdır. Bəzən plastik əməliyyat və manevr göstərilir. Ən həssas hal, xəstə çox gec dönəndə və ayağı artıq xilas ola bilmədikdə, ayağın amputasiyası göstərilir.
- Yoluxucu xəstəliklərin müalicəsində ifadə olunan relyef, SDS'nin aradan qaldırılmasına da böyük töhfə verir. Mütəxəssislər qaraciyər xəstəliklərinin, bədxassəli şişlərin müalicəsinə xüsusi diqqət yetirirlər və xəstələrdə düzgün olmayan qidalanma və depresif vəziyyətləri düzəltmək lazımdır - bunların hamısı qan xorası riskini artıraraq ülserlərin sağalma sürətini yavaşlatan amillərdir. Həkimlər xatırlayırlar: terapiya yalnız təsirli deyil, rahat olmalıdır.
- Limb boşaltma. Ülserlərə davamlı təzyiq yaraların sağalmasında çətinlik yaradır. Təəssüf ki, bir çox diabet xəstəsində əzalara həssaslıq azalır, buna görə bacaklarda yük çox vaxt tələb olunan hədləri aşır. Həkimlər, xəstənin ayağa qalxmasına sərf olunan vaxtı minimuma endirməyi tövsiyə edir, eyni zamanda açıq ayaqqabı çəkməməyə çalışmalısınız.
- Qan şəkərinə nəzarət. Bu parametrdə normanı aşmaq, ülserlərin sağalma prosesini nəinki yavaşlatmır, həm də yenilərin meydana gəlməsinə səbəb olur. Doktor insulinin doğru dozasını seçəcək və təhlükəsiz hipoqlikemik dərmanlar təyin edəcək.
Unutmayın, SDS ümidsizliyə səbəb deyil. Tövsiyələrə əməl edin, həkiminizə baxın və bu məqalənin DS-nin yalnız xatırlatması olma şansı əhəmiyyətli dərəcədə artacaq.