Diabetik retinopatiya
Diabetik retinopatiya, daha böyük bir kalibrli damarların mümkün iştirakı ilə precapillary arteriolların, kapilyarların və postkapillarar venulaların ilkin lezyonu olan mikroangionatiyadır. Retinopatiya mikrovaskulyar oklüziya və sızma ilə özünü göstərir. Klinik olaraq, diabetik retinopatiya aşağıdakılar ola bilər:
- fon (qeyri-proliferativ), bu patologiyanın intraretinally məhdud olduğu,
- patologiyası retinanın səthində və ya ondan kənarda yayılan proliferativ
- qaçılmaz proliferativ forma ilə xarakterizə olunan preproliferativ.
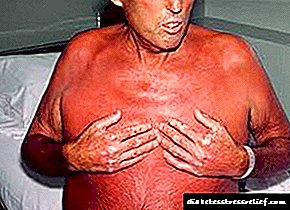
Diabetes mellitus, endogen insulinin konsentrasiyasının və / və ya fəaliyyətinin azalmasına cavab olaraq ikinci dəfə inkişaf edən müxtəlif dərəcədə uzanan hiperglisemiya ilə xarakterizə olunan ümumi bir metabolik bir xəstəlikdir. Diabetes mellitus, tip 1 və ya 2 tip diabet olaraq təyin olunan insulindən asılı və ya insulindən asılı ola bilər. Diabetik retinopatiya 2 tip diabetə (20%) nisbətən 1-ci tip diabet (40%) ilə daha çox rast gəlinir və 20 yaşdan 65 yaşadək insanlarda korluğun əsas səbəblərindən biridir.
, , , , , , , , , , ,
Diabetik Retinopatiya üçün risk faktorları
Diabetin müddəti vacibdir. şəkər 30 yaşına çatmayan xəstələrdə diabet diaqnozu qoyulduqda, 10 ildən sonra diabetik retinopatiyanın inkişaf ehtimalı 50%, 30 ildən sonra - 90% haldır. Diabetik retinopatiya nadir hallarda diabet və cinsi yetkinliyin ilk 5 ilində baş verir, lakin tip 2 diabetli xəstələrin 5% -də baş verir.
Bədəndə metabolik proseslərə nəzarətin olmaması diabetik retinopatiyanın inkişafı və irəliləməsi üçün olduqca yaygın bir səbəbdir. Hamiləlik tez-tez diabetik retinopatiyanın sürətli inkişafına kömək edir. Predispozif amillərə hamiləlikdən əvvəl əsas xəstəliyin qeyri-kafi idarə olunması, hamiləliyin erkən mərhələlərində kəskin başlanan müalicə və preeklampsi və maye balanssızlığının inkişafı daxildir. Arterial hipertenziyanı qeyri-kafi idarəetmə diabetik retinopatiyanın inkişafına və diabet 1 və 2 tiplərində proliferativ diabetik retinopatiyanın inkişafına səbəb olur. Kəskin nefropatiya, diabetik retinopatiyanın gedişatının pisləşməsinə səbəb olur. Əksinə böyrək patologiyasının müalicəsi (məsələn, böyrək köçürülməsi) vəziyyətinin yaxşılaşması və fotokoaqulyasiyadan sonra yaxşı nəticə ilə müşayiət oluna bilər. Diabetik retinopatiyanın digər risk faktorları siqaret çəkmə, piylənmə, hiperlipidemiya.
Sıx Metabolik Nəzarətin faydaları
- Diabetik retinopatiyanın gecikmiş inkişafı, ancaq qarşısının alınması deyil.
- Latent diabetik retinopatiyanın gedişatını yavaşlatmaq.
- Preproliferativ diabetik retinopatiyanın proliferativə keçid sürətinin azalması.
- Makula ödeminin azalması.
- Azaldılmış lazer koagulyasiyası.
Diabetik retinopatiyanın patogenezi
Retinopatiyanın patogenezi retinanın damarlarında baş verən patoloji proseslərə əsaslanır.
- kapilyarlar. Dəyişiklikləri perisitin itirilməsi, zirzəmi membranının incəlməsi, endotel hüceyrələrin zədələnməsi və yayılması ilə təmsil olunur. hematoloji anormalliklər deformasiya və "sikkə sütunları" simptomunun artması, trombositlərin elastikliyinin və yığılmasının azalması, oksigen nəqlinin azalmasına səbəb olur.
Retinal kapilyarların perfuziyasının olmamasının nəticəsi əvvəlcə orta ətrafda görünən işemiyadır. Retinal hipoksiyanın iki əsas təzahürünə aşağıdakılar daxildir:
- arteriollardan venula istiqamətdə olan kapilyarların şiddətli oklüzyonu ("off") ilə müşayiət olunan arteriovenulyar şuntlar. Bu dəyişikliklərin yeni gəmilərlə təmsil olunduğu və ya mövcud damar kanallarının açılması aydın deyil, buna görə də bunlara tez-tez intraretinal mikro-damar anormallikləri deyilir.
- neovaskulyarizasiya, revaskulyarizasiyaya cəhd edildikdə, retinanın hipoksik toxumasında əmələ gələn angiopoietik maddələrin (böyümə faktorları) təsirinin səbəbi hesab olunur. Bu maddələr retinanın və optik diskin neovaskulyarizasiyasına və çox vaxt irisin (iris rubeoz) töhfəsini verir. Bir çox böyümə faktoru təcrid olunmuşdur, lakin ən başlıcası damar endotel böyümə amildir.
Daxili hematoretik maneənin arızası plazma komponentlərinin retinaya sızmasına səbəb olur. Kapilyarların divarlarının fiziki tükənməsi, mümkün tərləmə və ya okluziya ilə mikroanevrizma kimi təyin olunan damar divarının lokal qapalı protrüziyasına səbəb olur.
Artan damar keçiriciliyinin bir təzahürü, diffuz və ya yerli ola bilən intraretinal qanaxma və ödemin inkişafıdır.
- diffuz retinal ödem, kapilyarların genişlənməsinin və sızdırmazlığın nəticəsidir.
- yerli retinal ödem mikroanevrizmalardan və kapilyarların böyüdülmüş hissələrindən fokus sızmasının nəticəsidir.
Xroniki yerli retinal ödem sağlam bir retinanın və ödemin keçid bölgəsində qatı ekssudatın yatmasına səbəb olur. Lipidlərlə doldurulmuş lipoproteinlər və makrofaglar tərəfindən əmələ gələn ekssudatlar bir üzük şəklində mikro-damar sızması bölgəsini əhatə edir. Sızma dayandırıldıqdan sonra ya ətrafdakı bütöv kapilyarlara kortəbii udulur və ya faqositoz olur; proses bir neçə ay və hətta illər davam edir. Xroniki sızma eksudatın artmasına və xolesterolun çökməsinə səbəb olur.
Nonproliferative Diabetik Retinopatiya
Mikroanurizmlər daxili nüvə qatında lokallaşdırılıb və ilk klinik olaraq aşkar olunan xəstəliklərdəndir.
- incə, yuvarlaqlaşdırılmış, qırmızı nöqtələr, ilk növbədə foveadan müvəqqəti görünür. Əgər qanla əhatə olunarsa, onda nöqtəli qanamalardan fərqlənə bilməzlər,
- Perifokal mikroanurizmlər ilə diabetik retinopatiyada tripsinin retinal təhlili:
- yüksək böyüdükdə hüceyrə tərkibi olan mikroanevrizmalar,
- FAG, həcmi oftalmoskopik olaraq görünən ilə müqayisədə daha çox olan, qeyri-trombirik mikroanurizmlər olan tender hiperfluoresan nöqtələri ortaya qoyur. Sonrakı fazalarda, mayenin sızması səbəbindən diffuz hiperforluensiya görünür.
Qatı ekssudatlar xarici pleksiform təbəqədə yerləşir.
- mumi, nisbətən aydın kənarları olan sarı lezyonlar, posterior qütbdə çoxluqlar və / və ya üzüklər meydana gətirir. Bərk ekssudatın halqasının mərkəzində (dairəvi ekssudat) mikroanurizmlər çox vaxt müəyyən edilir. Zamanla, onların sayı və ölçüsü artır, patoloji prosesdə mümkün iştirakı ilə fovea üçün təhlükə yaradır,
- Fage, xoroidin fon flüoresanlığının tıxanması səbəbindən hipofloresans aşkar edir.
Retinal ödem ilk növbədə xarici pleksiform və daxili nüvə təbəqələri arasında lokallaşdırılır. Daha sonra, daxili pleksiform təbəqə və sinir liflərinin təbəqəsi, bütün qalınlığa qədər retinanın ödeminə qədər iştirak edə bilər. Foveada mayenin daha da yığılması bir kistin (kistik makula ödeminin) meydana gəlməsinə səbəb olur.
- retinal ödem, Goldmann lensindən istifadə edərək bir yarıq lampaya baxıldığında daha yaxşı görünür.
- Phage, retinal kapilyarların sızması səbəbindən gec hiperforessensiya aşkarlayır.
- intraretinal qanaxmalar kapilyarların venoz uclarından görünür və retinanın orta təbəqələrində yerləşir. Bu qanamalar nöqtəlidir, qırmızı rəngə və qeyri-müəyyən bir konfiqurasiyaya malikdir,
- retinanın sinir lifləri qatında qanaxmalar daha böyük səthi precapillary arteriollardan əmələ gəlir, bu da "alov dilləri" şəklində formasını müəyyənləşdirir.
Qeyri-proliferativ diabetik retinopatiyası olan xəstələr üçün idarəetmə taktikası
Proliferativ diabetik retinopatiyası olan xəstələrin müalicəyə ehtiyacı yoxdur, lakin illik müayinə tələb olunur. Şəkərli diabet üçün optimal nəzarətdən əlavə, əlaqəli amillər (arterial hipertenziya, anemiya və böyrək xəstəliyi) nəzərə alınmalıdır.
Preproliferativ diabetik retinopatiya
Qeyri-proliferativ diabetik retinopatiyada təhdid olunan yayılma əlamətlərinin görünməsi preproliferativ diabetik retinopatiyanın inkişafından xəbər verir. Preproliferativ diabetik retinopatiyanın klinik əlamətləri FLG-də aşkarlanmamış retinanın hipofluoresans dərəcəsi (kapilyar "bağlanmış") şəklində aşkar olunan mütərəqqi retinal iskemi göstərir. Tərəqqi riskinin artması fokus dəyişikliklərinin sayına birbaşa mütənasibdir.
Preproliferativ diabetik retinopatiyanın klinik xüsusiyyətləri
Pambıq kimi fokuslar, prekapiller arteriolların tükənməsi səbəbindən retinal sinir lifləri qatında ürək atışlarının yerli hissələridir. Axonsda nəql olunan materialın sonradan toplanması ilə aksoplazmatik cərəyanın kəsilməsi (axoplazmik staz) fokuslara ağ rəng verir.
- işarələr: aşağı yalançı qan damarlarını əhatə edən kiçik, ağartıcı, pambıq kimi səthi fokuslar, klinik olaraq yalnız retinanın ekvatordan sonrakı bölgəsində, sinir lifləri qatının qalınlığı onları görmə qabiliyyətinə çatdıqda təyin olunur,
- FAG, xoroidun fon flüoresanlığının tıxanması səbəbindən yerli hipofluoressensiya aşkar edir, bu da çox vaxt qonşuluq olmayan kapilyarların qonşu hissələrində müşayiət olunur.
İntraretinal mikro-damar pozğunluqları kapilyar yatağı kənara qoyaraq, retinal arteriollardan venula qədər olan şuntlarla təmsil olunur, buna görə də onlar tez-tez kapilyar qan axınının kəsilməsi yerlərinin yaxınlığında təyin olunurlar.
- işarələr: düz yeni yaranmış retinal damarların yerli hissələrinin görünüşünə malik arteriolları və venülləri birləşdirən incə qırmızı zolaqlar. İntraretinal mikro-damar pozğunluqlarının əsas fərqləndirici xüsusiyyəti onların retinanın içərisində yerləşməsi, böyük damarların keçməsinin mümkün olmaması və fajda tərləmə olmaması,
- Phage, kapilyar qan axınının kəsilməsinin qonşu bölgələri ilə əlaqəli yerli hiperforessensiyanı ortaya qoyur.
Venoz pozğunluqları: genişlənmə, döngələrin meydana gəlməsi, "muncuq" və ya "təsbeh" şəklində seqmentasiya.
Arterial iğtişaşlar: daralma, "gümüş tel" və obliterasiya əlaməti, onları mərkəzi retinal arteriyanın budaqlarına oxşayır.
Qanamanın qaranlıq ləkələri: orta təbəqələrində yerləşən hemorragik retinal infarktlar.
Preproliferativ diabetik retinopatiyası olan xəstələr üçün idarəetmə taktikası
Preproliferativ diabetik retinopatiya ilə, proliferativ diabetik retinopatiyanın inkişaf riski olduğuna görə xüsusi müşahidə tələb olunur.Dinamikada müşahidə etmək mümkün olmadıqda və ya cütləşən gözün görmə qabiliyyəti proliferativ diabetik retinopatiya səbəbindən itirildiyi halda ümumiyyətlə fotokoaqulyasiya göstərilmir.
Diabetik Makulopatiya
Diabetli xəstələrdə, xüsusən də 2 tip diabetli xəstələrdə görmə pozğunluğunun əsas səbəbi fovea ödemi, bərk eksudatın və ya işemiyanın çökməsi (diabetik makulopatiya).
Diabetik Makulopatiyanın təsnifatı
Yerli ekssudativ diabetik makulopatiya
- işarələr: perifoveal bərk eksudatların tam və ya natamam bir halqası ilə müşayiət olunan retinanın açıq məhdud bir qalınlaşması,
- PHA, tərləmə və yaxşı makula perfuziyası səbəbiylə gec yerli hiperforesans aşkar edir.
Diffüz ekssudativ diabetik makulopatiya
- əlamətlər: kistik dəyişikliklərlə müşayiət olunan retinanın diffuz qalınlaşması. Şiddətli ödem ilə obitasiya bəzən foveanın lokalizasiyasını mümkünsüz edir,
- FAG, bir klinik müayinə ilə müqayisədə daha çox görülən tərləmə səbəbiylə mikroanurizmlərin çox nöqtəli hiperfluoressansı və gec diffuz hiperfluoresans aşkar edir. Kistik makula ödeminin olması halında, "çiçək ləçəyi" şəklində bir sayt təyin olunur.
İskemik Diabetik Makulopatiya
- əlamətlər: tez-tez preproliferativ diabetik retinopatiya ilə əlaqəli nisbətən təhlükəsiz fovea ilə görmə kəskinliyinin azalması. Qanamanın tünd ləkələri aşkar edilə bilər,
- Fage, fovea içində mükəmməlləşdirilməmiş kapilyarları aşkar edir, şiddəti həmişə görmə kəskinliyinin azalma dərəcəsinə uyğun gəlmir.
İnfüzyon olmayan virus kapilyarlarının digər bölmələri tez-tez posterior dirəkdə və ətraf hissələrdə olur.
Qarışıq diabetik makulopatiya həm işemiya, həm də eksudasiya əlamətləri ilə xarakterizə olunur.
, , , , , , , ,
Klinik cəhətdən əhəmiyyətli makula ödemi
Klinik cəhətdən əhəmiyyətli makula ödemi aşağıdakılarla xarakterizə olunur:
- Mərkəzi fovadan 500 mkm aralığında retinal ödem.
- Qatı eksudat, mərkəzi fovadan 500 mkm aralığında, ətrafındakı retinanın qalınlaşması ilə müşayiət olunarsa (500 mkm-dən çox uzana bilər).
- 1 DD (1500 μm) və ya daha çox olan retinal ödem, yəni. hər hansı bir ödem zonası mərkəzi fovadan 1 DD daxilində olmalıdır.
Klinik cəhətdən əhəmiyyətli makula ödemi görmə kəskinliyindən asılı olmayaraq lazer fotokoaqulyasiyasını tələb edir, çünki müalicə görmə itkisi riskini 50% azaldır. Vizual funksiyanın yaxşılaşdırılması nadirdir, buna görə müalicə profilaktik məqsədlər üçün təyin olunur. Tərləmə sahələrini və ölçülərini təyin etmək üçün müalicədən əvvəl bir fage keçirmək lazımdır. Kasıb proqnoz əlaməti olan və müalicəyə əks göstəriş olan foveada (işemik makulopatiya) qüsursuz kapilyarların aşkarlanması.
Yerli lazer pıhtılaşması, mərkəzi fovadan 500-3000 mikron arasında lokallaşdırılmış bərk ekssudatların halqalarının mərkəzində mikroanevrizmalara və mikro-damar pozğunluqlarına lazer koagulyasiyasının tətbiq edilməsini əhatə edir. Pıhtılaşmanın ölçüsü 50-100 mikron, müddəti 0,10 saniyədir və mikroanurizmlərin incə rənglənməsi və ya qaralmasını təmin etmək üçün kifayət qədər gücdür. Mərkəzi fovadan 300 mkm-ə qədər fokusun müalicəsi, əvvəlki müalicə və görmə kəskinliyinə baxmayaraq 6/12-dən aşağı olmayan davamlı klinik cəhətdən əhəmiyyətli makula ödemi ilə göstərilir. Belə hallarda, məruz qalma müddətinin 0,05 saniyəyə qədər qısaldılması tövsiyə olunur; b) zədələnmiş lazer laxtalanması mərkəzi fovadan 500 mkm-dən çox məsafədə və optik sinir başının müvəqqəti kənarından 500 mkm məsafədə yerləşən retinanın diffuz qalınlaşma sahələrinin olması halında istifadə olunur. Pıhtıların ölçüsü 100-200 mikron, məruz qalma müddəti 0,1 s. Çox açıq bir rəngə sahib olmalıdırlar, 1 laxtanın diametrinə uyğun bir məsafədə tətbiq olunurlar.
Nəticələr Təxminən 70% hallarda vizual funksiyaların sabitləşməsinə nail olmaq mümkündür, 15% -də yaxşılaşma, 15% hallarda isə sonrakı pisləşmə var. Ödemin həlli 4 ay ərzində baş verir, buna görə bu dövrdə təkrar müalicə göstərilmir.
Zəif proqnoz üçün amillər
Foveanı əhatə edən bərk eksudat.
- Makula diffuz şişməsi.
- Makula kistik ödemi.
- Qarışıq ekssudativ-işemik makulopatiya.
- Müayinə zamanı ağır retinopatiya.
Bir pars plana vitrektomi, qalınlaşmış və sıxlaşmış posterior hialoid membrandan uzanan tangensial dartma ilə əlaqəli makula ödemi üçün göstərilə bilər. Belə hallarda, makula dartılmasının cərrahi çıxarılmasından fərqli olaraq lazer müalicəsi təsirsizdir.
, , , ,
Proliferativ Diabetik Retinopatiya
Bu diabet xəstələrinin 5-10% -ində baş verir. 1-ci tip diabetdə risk xüsusilə yüksəkdir: 30 ildən sonra insidans nisbəti 60% -dir. Töhfə edən amillər karotid arteriya okklyuziyası, posterior vitreus dekolmanı, yüksək miyopi və optik atrofiya.
Proliferativ diabetik retinopatiyanın klinik xüsusiyyətləri
Proliferativ diabetik retinopatiyanın əlamətləri. Neovaskulyarizasiya proliferativ diabetik retinopatiyanın bir göstəricisidir. Yeni yaranan damarların yayılması optik sinir diskindən (DD bölgəsində neovaskulyarizasiya) və ya əsas damarlar boyunca (disk xaricindəki neovaskülarizasiya) 1 DD-ə qədər məsafədə baş verə bilər. Hər iki variant da mümkündür. Proliferativ diabetik retinopatiyanın inkişafı, retinanın dörddə bir hissəsindən çoxunu ifraz etmədən əvvəl olduğu müəyyən edilmişdir. Optik sinir diskinin ətrafında bir daxili sərhəd membranının olmaması bu sahədə neoplazma meylini qismən izah edir. Yeni damarlar, əksər hallarda damarlardan çıxan endotelial yayılma şəklində meydana çıxır, sonra daxili sərhəd membranının qüsurlarını keçib, retina və vitreus bədənin posterior səthi arasındakı potensial müstəvidə yatır, bu da dəstək olur.
Phage. Diaqnoz üçün tələb olunmur, ancaq angiogramların erkən mərhələlərində neovaskulyarizasiyanı ortaya qoyur və neovasküler toxumadan olan boyanın aktiv tərləmə səbəbiylə sonrakı fazalarda hiperfluoresensiya göstərir.
Proliferativ diabetik retinopatiyanın simptomları
Proliferativ diabetik retinopatiyanın şiddəti yeni yaranan damarların yerləşdiyi ərazini optik diskin sahəsi ilə müqayisə etməklə müəyyən edilir:
Disk Neovaskulyarizasiya
- Orta - ölçüləri 1/3 DD-dən azdır.
- Tələb olunur - ölçüləri 1/3 DD-dən çox.
Diskdən kənar neovaskulyarizasiya
- Orta - ölçüləri 1/2 DD-dən azdır.
- Tələb olunur - ölçüləri 1/2 DD-dən çox.
Yeni yaranan gəmilərin qalxması düz damarlara nisbətən lazer müalicəsinə daha az reaksiya verir.
Neovaskulyarizasiya ilə əlaqəli fibroz maraq doğurur, çünki əhəmiyyətli lifli yayılma ilə, qanaxma ehtimalı az olmasına baxmayaraq, dartılmış retinal dekolma riski yüksəkdir.
Vitreusun içərisində preretinal (subhialoid) və / və ya vitreus ola bilən qanamalar görmə kəskinliyini azaltmaq üçün vacib bir risk faktorudur.
Müalicə olmadıqda ilk 2 il ərzində görmə qabiliyyətinin əhəmiyyətli dərəcədə azalması riskinin xüsusiyyətləri aşağıdakılardır:
- Qanaması olan diskin sahəsindəki orta neovaskulyarizasiya riskin 26% -dir, müalicədən sonra 4% -ə endirilir.
- Qanaxma olmadan disk bölgəsində şiddətli neovaskulyarizasiya riskin 26% -dir, müalicədən sonra 9% -ə endirilir.
Optik diskin yüksəlmə ilə ağır neovaskulyarizasiyası
- Qanaması olan diskin sahəsindəki ağır neovaskulyarizasiya riskin 37% -ni təşkil edir, müalicədən sonra 20% -ə endirilir.
- Hemorragik disk xaricində ağır neovaskulyarizasiya riskin 30% -dir, müalicədən sonra 7% -ə endirilir.
Bu meyarlar uyğun gəlmirsə, fotokoaqulyasiyadan imtina etmək və hər 3 ayda bir xəstəni müayinə etmək tövsiyə olunur. Lakin, əslində, əksər oftalmoloqlar neovaskülarizasiyanın ilk əlaməti olanda da lazer fotokoaqulyasiyasına müraciət edirlər.
Diabetik göz zərərinin ağırlaşmaları
Diyabetik retinopatiyada lazerlə müalicə olunmayan və ya nəticələri qeyri-kafi və ya qeyri-kafi olan xəstələrdə görmə üçün təhlükəli ağırlaşmalar olur. Bəlkə də aşağıdakı ağırlaşmalardan birinin və ya daha çoxunun inkişafı.
Onlar vitreusda və ya retrogaloid məkanda (preretinal qanaxmalar) və ya birləşdirilmiş ola bilər. Preretinal qanaxmalar vitreusun arxa dəstəsi ilə demarkasiya səviyyəsini təşkil edən aypara şəklindədir. Bəzən preretinal qanaxmalar vitreous bədənə nüfuz edə bilər. Bu cür qanaxmaların rezorbsiyası preretinal qanamadan daha uzun çəkir. Bəzi hallarda, qanın təşkili və sıxılması vitreus bədənin arxa səthində "ox rəngli bir membran" meydana gəlməsi ilə baş verir. Xəstələrə qanaxmanın həddindən artıq fiziki və ya digər stres, həmçinin hipoqlikemiya və ya birbaşa göz zədələnməsi nəticəsində baş verə biləcəyi barədə xəbərdarlıq edilməlidir. Ancaq yuxu zamanı qanaxmanın görünüşü tez-tez olur.
Retinal dartma dəstəsi
Vitreoretinal birləşmənin geniş sahələrində fibrovaskulyar membranların mütərəqqi bir daralması ilə görünür. Diabetli xəstələrdə posterior vitreoz dəstəyi tədricən baş verir, ümumiyyətlə natamamdır, bu da vitreusun kortikal səthinin fibrovaskulyar yayılma sahələri ilə güclü yapışması ilə əlaqədardır.
Aşağıdakı stasionar vitreoretinal dartma növləri retinal dekolmana səbəb olur:
- anteroposterior dartma, sonrakı seqmentdən uzanan fibro-damar membranlarının, ümumiyyətlə, vitreusun bazasından qabaq olan kütləvi bir damar şəbəkəsi ilə birləşməsi zamanı görünür.
- körpü dartması, ön seqmentin yarısından digərinə uzanan fibrovaskulyar membranların daralmasının nəticəsidir. Bu, bu nöqtələrin bölgəsində gərginliyə səbəb olur və gərginlik bantlarının meydana gəlməsinə, makula diskə nisbətən yer dəyişdirməsinə və ya başqa bir şəkildə, dartma qüvvəsinin istiqamətindən asılı olaraq səbəb ola bilər.
Diabetik retinopatiyanın digər ağırlaşmaları
Aşınmış vitreusun arxa səthində inkişaf edə bilən buludlu filmlər, müvəqqəti arcade bölgəsində retinanı yuxarıdan aşağıya çəkir. Bu cür filmlər sonrakı görmə pozğunluğu ilə makula tamamilə bürünə bilər.
- Fundus dəyişməzdir.
- Foveadan 1 DD-dən çox məsafədə kiçik qanaxma və / və ya bərk eksudat olan orta preproliferativ diabetik retinopatiya.
Planlaşdırılan istiqamət oftalmoloqa
- Əsas müvəqqəti arcates boyunca bir üzük şəklində bərk ekssudat yataqları olan, lakin fovea üçün təhlükə olmadan qeyri-proliferativ diabetik retinopatiya.
- Makulopatiyasız, lakin səbəbini təyin etmək üçün görmə qabiliyyətinin azalması ilə proliferativ diabetik retinopatiya.
Bir oftalmoloqa erkən müraciət
- 1 DD fovea içərisində bərk eksudat və / və ya qanaxma yataqları olan proliferativ diabetik retinopatiya.
- Makulopatiya
- Preproliferativ diabetik retinopatiya.
Təcili bir oftalmoloqa müraciət edin
- Proliferativ diabetik retinopatiya.
- Preretinal və ya vitreus qanamaları.
- Irisin Rubeozu.
- Retinal dəstə.
, , ,
Diabetik Retinopati müalicəsi
Panretinal lazer laxtalanması ilə müalicə yeni yaranmış damarların təkan verməsinə və vitreus qanaxması və ya dartma retinal dekolmanı səbəbindən görmə itkisinin qarşısını almağa yönəlmişdir. Müalicənin həcmi proliferativ diabetik retinopatiyanın şiddətindən asılıdır. Xəstəliyin mülayim bir gedişi ilə, laxtalanma aşağı gücdə bir-birindən ardıcıl olaraq tətbiq edilir və daha dəqiq bir proses və ya təkrarlanma ilə, laxtalananlar arasındakı məsafə azaldılmalı və güc artırılmalıdır.
Başlanğıc oftalmoloqlar panfundoskopdan daha yaxşı istifadə edirlər. üç güzgülü Goldmann lensindən daha böyük böyüdücü verir. ikincisini istifadə edərkən mənfi nəticələrlə fotokoaqulyasiyanın uğursuzluq ehtimalı daha yüksəkdir.
- laxtalanma ölçüsü istifadə olunan kontakt linzadan asılıdır. Bir Goldmann lensi ilə koagulumun ölçüsü 500 mikron, bir panfundoskopla isə 300-200 mikron olmalıdır.
- ifşa müddəti - yumşaq laxtalanma tətbiq etməyə imkan verən bir gücdə 0,05-0,10 saniyə.
Diabetik retinopatiyanın ilkin müalicəsi 2000-3000 laxtalanma ilə posterior seqmentdən bir və ya iki seansda retinanın periferiyasını əhatə edən bir səpələnmiş qaydada tətbiqi ilə aparılır, bir seansla məhdudlaşan panretinal lazer laxtalanması daha yüksək fəsad riski ilə əlaqələndirilir.
Hər seans zamanı müalicə həcmi xəstənin ağrı həddi və konsentrasiya qabiliyyəti ilə müəyyən edilir. Əksər xəstələr üçün yerli göz damlası anesteziyası kifayətdir, lakin parabulbar və ya subthenon anesteziyası lazım ola bilər.
Tədbirlərin ardıcıllığı belədir:
- Addım 1. Diskin yaxınlığında, aşağı müvəqqəti arkaddan aşağıya.
- Addım 2. Vitula ilə müdaxilə təhlükəsinin qarşısını almaq üçün makula ətrafında qoruyucu bir maneə istehsal olunur. Sabit neovaskulyarizasiyanın əsas səbəbi qeyri-adekvat müalicədir.
Yeniləşmə əlamətləri neovaskulyarizasiyanın reqressiyası və boşalmış damarların və ya lifli toxumaların görünüşü, genişlənmiş damarların daralması, retinal qanamaların udulması və disk boşluğunun azalmasıdır. Mənfi dinamika olmadan retinopatiyanın əksər hallarda sabit görmə qabiliyyəti qorunur. Bəzi hallarda, qənaətbəxş ilkin nəticəyə baxmayaraq preproliferativ diabetik retinopatiya təkrarlanır. Bu baxımdan 6-12 aylıq bir fasilə olan xəstələrin təkrar müayinəsi lazımdır.
Panretinal laxtalanma yalnız fibrovaskulyar prosesin damar komponentinə təsir göstərir. Fiber toxuma meydana gəlməsi ilə yeni yaranan damarların reqressiya vəziyyətində təkrar müalicə göstərilmir.
Relaps müalicəsi
- əvvəllər istehsal olunan nöqtələr arasındakı boşluqlarda laxtalanma tətbiq etməklə təkrar lazer koagulyasiyası,
- retinanın ön bölgəsindəki kriyoterapi, bulanıq mediya səbəbiylə fundusun zəif görmə qabiliyyətinə görə təkrar fotokoaqulyasiya mümkün olmadıqda göstərilir. Bundan əlavə, panretinal lazer laxtalanmasına məruz qalmamış retinanın bölgələrində hərəkət etməyə imkan verir ..
Xəstələrə panretinal lazer laxtalanmasının müxtəlif səviyyələrdə vizual sahə qüsurlarına səbəb ola biləcəyini izah etmək lazımdır ki, bu da avtomobil idarə etmək üçün ağlabatan bir kontrendikedir.
- Addım 3. Diskin yayından, posterior bölgədə müdaxilənin tamamlanması.
- Addım 4. Sferanın sonuna qədər lazerkoaqulyasiya.
Diqqəti artıran proliferativ diabetik retinopatiya ilə əvvəlcə retinanın alt yarısına müdaxilə etmək tövsiyə olunur, çünki vitreus bədənində qanaxma vəziyyətində bu sahə bağlıdır, bu da sonrakı müalicəni mümkünsüz edir.
İdarə etmə taktikası
Müşahidə ümumiyyətlə 4-6 həftədir. Disk yaxınlığında şiddətli neovaskulyarizasiya vəziyyətində, neovaskulyarizasiyanın tam aradan qaldırılmasına nail olmaq çətin olduğuna və erkən cərrahi müalicəyə ehtiyac duyulmasına baxmayaraq, ümumi sayı 5000 və daha çox olan bir neçə seans tələb oluna bilər.