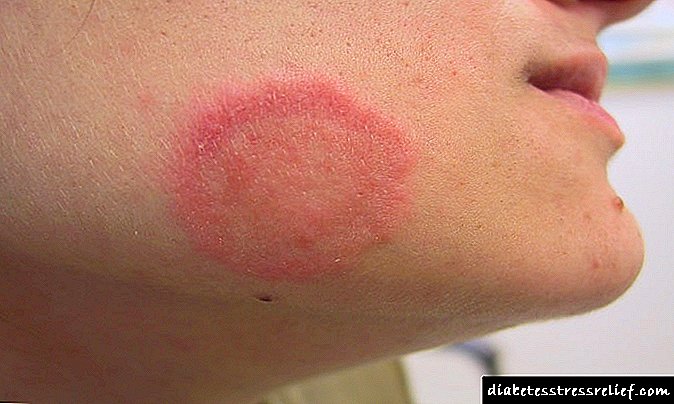
Diabet xəstələrində böyrəklərə xüsusi ziyan, bu diabetik nefropatiyadır: mərhələlərə görə təsnifatı və xarakterik əlamətləri
Diabetik nefropatiya (DN), xroniki böyrək çatışmazlığı ilə xarakterizə olunan nodüler və ya diffuz qlomerulosklerozun meydana gəlməsi ilə müşayiət olunan diabetdə xüsusi bir böyrək zədəsidir.
Bütün dünyada NAM və bunun nəticəsində meydana gələn xroniki böyrək çatışmazlığı 1-ci tip diabetli xəstələrdə ölüm hallarının aparıcı səbəbidir.2-ci tip diabetli xəstələrdə NI CVD-dən sonra ölümün ikinci səbəbidir. ABŞ və Yaponiyada NAM bütün böyrək xəstəlikləri arasında birinci yeri tutur (35-45%), Avropa ölkələrində glomerulonefrit, pyelonefrit, polikistik böyrək xəstəliyi və s. epidemiya "NAM az təhlükəlidir, lakin böyrək çatışmazlığının ekstrakorporeal müalicəsinə ehtiyacın 20-25% səviyyəsində dayanır. Rusiyada şəkərli diabet xəstələrinə terminal xroniki böyrək çatışmazlığı (ESRD) mərhələsində kömək etmək problemləri son dərəcə aktualdır.
2002-ci il üçün şəkərli diabetli xəstələrin dövlət reyestrinə əsasən, Rusiyanın 89 bölgəsindən və bölgələrindən yalnız 18-dən ən azı qismən diabet xəstələrinə böyrək çatışmazlığının müalicəsi üçün əvəzedici üsullar təqdim olunur: hemodializ, daha az peritoneal dializlə, böyrək nəqli olan tək mərkəzlərdə. 2002-ci ildə xroniki böyrək çatışmazlığı olan xəstələrin Rusiya reyestrinə əsasən, Rusiyadakı dializ saytlarının yalnız 5-7% -i diabet xəstələri tərəfindən işğal edilir, baxmayaraq ki, bu xəstələrin dializ terapiyasına real ehtiyac Avropanın inkişaf etmiş ölkələrindən az deyil.
Diabetik nefropatiyanın təsnifatı
2000-ci ildə Rusiya Səhiyyə Nazirliyi tərəfindən təsdiq edilmiş NAM-ın müasir təsnifatına əsasən, aşağıdakı mərhələlər fərqlənir:
- UIA mərhələsi,
- böyrəklərin qorunan azot ifraz edən funksiyası olan mərhələli İB;
- mərhələli xroniki böyrək çatışmazlığı.
UIA mərhələsi, gündə 30 ilə 300 mq arasında sidik albuminin ifrazı ilə xarakterizə olunur (və ya səhər sidik hissəsində albumin konsentrasiyası 20 ilə 200 mq / ml arasında). Eyni zamanda, glomerular filtrasiya dərəcəsi (GFR) normal həddə qalır, böyrəklərin azot ifraz edən funksiyası normaldır, qan təzyiqi səviyyəsi adətən 1-ci diabet üçün normaldır və 2-ci diabet üçün artırıla bilər. geri çevrilmək.
Mərhələ PU, sidik ilə gündə 300 mq-dan çox albumin və ya gündə 0,5 q-dan çox protein çıxması ilə xarakterizə olunur. Eyni zamanda, GFR-də davamlı bir eniş 10-12 ml / dəq sürətlə başlayır və davamlı hipertoniya inkişaf edir. Xəstələrin 30% -də PU ilə gündə 3,5 q-dan çox olan klassik nefrotik sindrom, hipoalbuminemiya, hiperkolesterolemiya, hipertansiyon, alt ekstremitələrin ödemi var. Bu vəziyyətdə serum kreatinin və karbamid normal dəyərlər daxilində qala bilər. DN-nin bu mərhələsinin aktiv müalicəsi uzun müddət GFR-nin mütərəqqi azalmasına mane ola bilər, xroniki böyrək çatışmazlığının başlamasını gecikdirir.
Xroniki böyrək çatışmazlığı mərhələsində 89 ml / dəq / 1.73 m2-dən aşağı GFR-də azalma diaqnozu qoyulur (xroniki böyrək patologiyası K / DOQI mərhələlərinin təsnifatı). Eyni zamanda proteinuriya qorunur, serum kreatinin və karbamid səviyyəsi yüksəlir. Hipertansiyonun şiddəti artır. GFR-nin 15 ml / dəq / 1.73 m2-dən az azalması ilə ESRD inkişaf edir, bu da həyatla uyğun deyil və böyrək dəyişdirmə müalicəsini (hemodializ, peritoneal dializ və ya böyrək nəqli) tələb edir.
DN-nin inkişaf mexanizmi
Diabetik böyrək ziyanının inkişafının əsas mexanizmləri metabolik və hemodinamik amillərin təsiri ilə əlaqələndirilir.
| Metabolik | Hiperglisemiya Hiperlipidemiya |
| Hemodinamik | İntrakubulyar hipertansiyon Ag |
Hiperlipidemiya diabetik nefropatiyanın inkişafı üçün başqa bir metabolik amildir. J. F. Moorhead və J. Diamond nefrosklerozun (glomerulosclerosis) meydana gəlməsi ilə damar aterosklerozunun inkişaf mexanizmi arasında tam bir bənzətmə qurdular. Oksidləşən LDL, glomerular kapilyarların zədələnmiş endotelinə daxil olur, ətrafındakı kollagen lifləri meydana gəlməyə başlayan köpük hüceyrələrinin meydana gəlməsi ilə mesangial hüceyrələr tərəfindən tutulur.
İntrastellar hipertenziyası (böyrək glomeruli kapilyarlarında yüksək hidravlik təzyiq) diabetik nefropatiyanın inkişafında aparıcı hemodinamik amildir. Şəkər xəstəliyində böyrək patologiyasında "hidravlik stres" in rolu barədə fərziyyə ilk dəfə 1980-ci illərdə T. Hostetter və V. M. Brenner tərəfindən irəli sürülmüş və sonradan eksperimental və klinik tədqiqatlarda təsdiq edilmişdir. Anlaşılmaz olaraq qaldı Diabetdə böyrəklərin glomeruli içində bu "hidravlik stress" meydana gəlməsinin səbəbi nədir? Bu sualın cavabı alındı - böyrək ASD-nin yüksək aktivliyi, yəni böyrək AT II-nin yüksək aktivliyi. Məhz dəyərsizləşmiş intrarenal hemodinamikada və şəkərli diabetdə böyrək toxumasında struktur dəyişikliklərinin inkişafında əsas rol oynayan bu vazoaktiv hormondur.
Diabetik böyrək zədələnməsi səbəbindən ikinci dəfə meydana gələn hipertansiyon, sonrakı mərhələlərdə böyrək patologiyasının inkişafında ən güclü amilə çevrilir, zərərverici təsirinin gücü metabolik amilin təsirindən (hiperglisemiya və hiperlipidemiya) dəfələrlə çoxdur.
Diabetik nefropatiyanın 5 mərhələsi
Diabetin fəsadları xüsusi narahatlıq doğurur. Diabetik nefropatiya (glomerular mikroangiopatiya) tez-tez ölümcül olan və şəkərli diabetin 75% -ində baş verən diabetin gec komplikasiyadır.
Diyabetik nefropatiyadan ölüm, 1-ci tip diabetdə, 2-ci tip diabetdə ikincidir, xüsusilə ağırlaşma ürək-damar sistemində olduqda.
10 yaşınadək uşaqlara nisbətən nefropatiyanın 1-ci tip diabetli kişilərdə və yeniyetmələrdə daha çox inkişaf etməsi maraqlıdır.
Fəsadlar
Diabetik nefropatiyada böyrəklərin, damarların, arteriolların, glomeruli və boruların damarları təsirlənir. Patoloji, pozulmuş bir karbohidrat və lipid balansına səbəb olur. Ən çox rast gəlinən hadisə:
Xəstəliyin tarixindəki diabetik nefropatiya, komplikasiyanın mərhələsini göstərərək xroniki böyrək xəstəliyi (CKD) diaqnozu qoyur.
Diabetes mellitusun patologiyası ICD-10-a (10-cu düzəlişin Beynəlxalq Xəstəlik Təsnifatı) uyğun olaraq aşağıdakı koda malikdir:
Diabetik nefropatiya: simptomlar, mərhələlər, müalicə

Diabetik nefropatiyanın təhlükəsi patologiyanın uzun müddət klinik olaraq özünü büruzə verən böyrək memarlığını dəyişməməsi ilə əlaqədardır.
Tez-tez şikayətlər artıq xəstəlik mərhələsində, konservativ terapiya üçün əlçatmaz olduqda görünür
Diabetik nefropatiya, xüsusən xəstəliyin proqnozu və şəkərli diabetin həyati təhlükəsi olan ən ağırlardan biridir.
Böyrək toxumalarının zədələnməsinin bu variantı inkişaf etmiş ölkələrdə böyrək köçürməsinin əsas səbəbidir, 1-ci tip diabetli xəstələrin 30-50% -də və 2-ci tip diabetli xəstələrin 15-25% -də müşahidə olunur.
Xəstəliyin mərhələləri
1983-cü ildən bəri, diabetik nefropatiyanın mərhələlərinə görə təsnifat Mogensenə görə aparılır.
1-ci tip diabetin ağırlaşması daha yaxşı öyrənilmişdir, çünki patologiyanın meydana gəlməsi vaxtı dəqiq müəyyən edilə bilər.
Diabetik nefropatiya ilə böyrəklərdə dəyişiklik
Fəsadın klinik mənzərəsində əvvəlcədən heç bir əlamət yoxdur və xəstə böyrək çatışmazlığının başlanğıcına qədər uzun illər onun baş verdiyini hiss etmir.
Patologiyanın aşağıdakı mərhələləri.
1. Böyrəklərin hiperfunksiyası
Əvvəllər hesab olunurdu ki, glomerular mikroangiopatiya 5 il tip 1 diabet aşkarlandıqdan sonra inkişaf edir. Bununla birlikdə, müasir tibb, glomeruli təsir göstərdiyi andan təsir göstərən patoloji dəyişikliklərin mövcudluğunu aşkar etməyə imkan verir. Xarici əlamətlər, eləcə də edematoz sindrom yoxdur. Bu vəziyyətdə sidikdə protein normal miqdarda olur və qan təzyiqi əhəmiyyətli sapmalara malik deyildir.
Glisemiya səviyyəsi 13-14 mmol / l-dən yuxarı qalxarsa, süzülmə sürətində xətti azalma baş verir.
Diabet yaxşı kompensasiya edildikdə, GFR normallaşır.
1 tip diabet xəstəliyi aşkar edilərsə, insulin terapiyası gecikmə ilə təyin edildikdə böyrəklərdə geri dönməz dəyişikliklər və daim artan filtrasiya dərəcəsi mümkündür.
2. Struktur dəyişiklikləri
Bu dövr simptomlarla göstərilmir. Prosesin 1-ci mərhələsinə xas olan patoloji əlamətlərə əlavə olaraq böyrək toxumasında ilkin struktur dəyişiklikləri müşahidə olunur:
3. Diabetik nefropatiya
Diabetik nefropatiyanın son gizli mərhələsini təmsil edir. Praktik olaraq xüsusi simptomlar yoxdur. Səhnənin gedişi normal və ya bir qədər yüksəlmiş SCFE və böyrək qan dövranının artması ilə baş verir. Əlavə olaraq:
Mikroalbuminuriyanın dördüncü və ya mərhələsi (gündə 30-300 mq) diabet başlanmasından 5 il sonra müşahidə olunur.
Diabetik nefropatiyanın ilk üç mərhələsi vaxtında tibbi müdaxilə təmin edilərsə və qan şəkəri düzəldilərsə müalicə edilə bilər. Daha sonra böyrəklərin quruluşu tam bərpa üçün borc vermir və müalicənin məqsədi bu vəziyyətin qarşısını almaq olacaq. Vəziyyət simptomların olmaması ilə ağırlaşır. Tez-tez dar bir fokusun laborator üsullarına müraciət etmək lazımdır (böyrək biopsiyası).
4. Şiddətli diabetik nefropatiya
Səhnə diabetin başlanmasından 10-15 il sonra özünü göstərir. Çiyələk filtrasiya sürətinin 10-15 ml / dəqədək azalması ilə xarakterizə olunur. ildə qan damarlarına ciddi ziyan səbəbiylə.Proteinuriyanın təzahürü (gündə 300 mq-dan çox). Bu həqiqət deməkdir ki, glomerulilərin təxminən 50-70% -i skleroza məruz qalmış və böyrəklərdə dəyişiklik geri dönməz olmuşdur. Bu mərhələdə diabetik nefropatiyanın parlaq simptomları görünməyə başlayır:
Həddindən artıq sidik zülalının xaric olması və qan səviyyəsinin azalması diabetik nefropatiyanın əlamətləridir.
Qanda zülal çatışmazlığı protein balansını normallaşdırmağa kömək edən protein birləşmələri də daxil olmaqla öz mənbələrinin emalı ilə kompensasiya olunur. Bədənin özünü məhv etməsi baş verir. Xəstə kəskin şəkildə arıqlayır, lakin artan ödem səbəbindən bu fakt çox nəzərə çarpmır. Diüretiklərin köməyi təsirsiz hala gəlir və mayenin çıxarılması ponksiyonla həyata keçirilir.
Proteinuriya mərhələsində, demək olar ki, bütün hallarda, retinopatiya müşahidə olunur - göz qapağının damarlarında patoloji dəyişikliklər olur, bunun nəticəsində retinaya qan tədarükü pozulur, distrofiyası, optik atrofiyası və nəticədə korluq görünür. Mütəxəssislər böyrək retinal sindromu kimi bu patoloji dəyişiklikləri fərqləndirirlər.
Proteinuriya ilə ürək-damar xəstəlikləri inkişaf edir.
5. Uremiya. Böyrək çatışmazlığı
Mərhələ damarların və skarların tam sklerozu ilə xarakterizə olunur. Böyrəklərin daxili boşluğu sərtləşir. GFR-də bir damla var (10 ml / dəqdən az). Sidik və qan təmizlənməsi dayanır, qanda zəhərli azotlu şlakın konsentrasiyası artır. Görünüş:
4-5 il sonra, mərhələ istilik keçir. Bu şərt geri dönməzdir.
Xroniki böyrək çatışmazlığı irəliləyirsə, Dan-Zabrody fenomeni mümkündür, xəstənin vəziyyətində xəyali yaxşılaşma ilə xarakterizə olunur. İnsulinaz fermentinin fəaliyyətinin azalması və insulinin gecikmiş böyrək ifrazı hiperqlikemiya və qlükozuriyanın azalmasına səbəb olur.
Diabet başlanğıcından 20-25 il sonra böyrək çatışmazlığı xroniki olur. Daha sürətli inkişaf mümkündür:
Diaqnostika
Xəstələrə diabetik nefropatiyanın aşkarlanması üçün illik müayinə aparılmalıdır:
Əvvəlcə mütəxəssis xəstənin ümumi vəziyyətini təhlil edir, həmçinin şəkərli diabetin növünü, mərhələsini və yaranma vaxtını təyin edir.
Diabetik nefropatiyanın erkən diaqnozu uğurlu müalicənin açarıdır. Bu məqsədlər üçün diabet üçün diabetik bir nefropatiya tarama proqramı istifadə olunur. Bu proqrama uyğun olaraq, fəsadların diaqnozu üçün sidik ümumi klinik analizdən keçmək lazımdır. Təkrar araşdırmalarla təsdiqlənməli olan proteinuriya aşkar edildikdə, diabetik nefropatiya diaqnozu qoyulur, proteinuriya mərhələsi və müvafiq müalicə metodları təyin olunur.
Proteinuriya olmadıqda, sidik mikroalbuminuriya üçün müayinə olunur. Bu üsul erkən diaqnoz ilə olduqca həssasdır. Sidikdə protein miqdarının norması gündə 30 mq-dan çox olmamalıdır. Mikroalbuminuriya ilə albumin tərkibi gündə 30 ilə 300 mq arasındadır ki, bu da böyrəklərdə patoloji dəyişikliklərin başlandığını göstərir.Sidik 6-12 həftə ərzində üç dəfə sınaqdan keçirildikdə və albumin səviyyəsinin yüksəlməsi aşkar edildikdə “diabetik nefropatiya, mikroalbuminuriya mərhələsi” diaqnozu qoyulur və onun aradan qaldırılması üçün tövsiyələr verilir.
Diaqnozu dəqiqləşdirmək üçün aşağıdakılar lazımdır:
Diabetik nefropatiyanın gec mərhələləri daha asan diaqnoz edilir. Aşağıdakı simptomlar onlara xasdır:
Böyrək tüberkülozu, xroniki piyelonefrit, kəskin və xroniki glomerulonefrit ilə diabetik nefropatiyanın diferensial diaqnozu.
Bəzən mütəxəssislər böyrək biopsiyasına müraciət edirlər. Çox vaxt bu diaqnostik metod aşağıdakı hallarda istifadə olunur:
Ultrasəs nəzarəti altında aparılan böyrək biopsiyası
Hər mərhələdə diabetik nefropatiyanın müalicəsi fərqlidir.
Diabet qurulduğu andan damarlarda və böyrəklərdə patoloji dəyişikliklərin qarşısını almaq üçün kifayət qədər profilaktik müalicənin ilk və ikinci mərhələlərində. Bədəndə sabit bir şəkər səviyyəsi də səviyyəsini azaltan dərmanların köməyi ilə qorunur.
Mikroalbuminuriya mərhələsində müalicənin məqsədi qan təzyiqini, eləcə də qan qlükoza normallaşdırmaqdır.
Mütəxəssislər angiotensinə çevrilən ferment inhibitorlarına (ACE inhibitorları) müraciət edirlər: Enalapril, Lisinopril, Fosinopril. Bu dərmanlar qan təzyiqini sabitləşdirir, böyrək funksiyasını sabitləşdirir. Gündə bir dəfədən çox alınmayan uzunmüddətli effektə malik dərmanlara ən çox tələbat var.
Zülal normasının 1 kq xəstə çəkisi üçün 1 mq-dan çox olmaması lazım olduğu bir diyet də təyin edilmişdir.
Geri dönməyən proseslərin qarşısını almaq üçün böyrək patologiyasının ilk üç mərhələsində qlikemiya, dislipidemiya və qan təzyiqini ciddi şəkildə nəzarət etmək lazımdır.
Proteinuriya mərhələsində ACE inhibitorları ilə birlikdə kalsium kanal blokerləri təyin olunur. Diuretiklərin köməyi ilə (Furosemide, Lasix, Hypothiazide) və içmə rejiminə uyğun olaraq ödemlə mübarizə aparırlar. Daha sərt bir diyetə müraciət edin. Bu mərhələdə müalicənin məqsədi böyrək çatışmazlığının qarşısını almaq üçün qan təzyiqi və qan qlükoza səviyyəsini normallaşdırmaqdır.
Diabetik nefropatiyanın son mərhələsində müalicə köklüdür. Xəstəyə dializ (qanı toksinlərdən təmizləmək. Xüsusi cihazdan istifadə etməklə) və ya böyrək nəqli lazımdır.
Dializator toksinlərin qanını təmizləməyə imkan verir
Diyabetik nefropatiya üçün qidalanma, diabetli insanın optimal sağlamlığını qorumaq üçün az proteinli, balanslı və əsas qida maddələri ilə doymuş olmalıdır. Böyrəklərdəki patoloji prosesin müxtəlif mərhələlərində fəsadların kompleks müalicəsinə daxil olan xüsusi az proteinli diyetlər 7P, 7a və 7b istifadə olunur.
Bir həkimlə məsləhətləşdikdən sonra alternativ metodlardan istifadə etmək mümkündür. Müstəqil bir müalicə kimi fəaliyyət göstərə bilməzlər, lakin dərman müalicəsini mükəmməl şəkildə tamamlayırlar:
Profilaktik tədbirlər
Aşağıdakı qaydalar diabet anından etibarən müşahidə edilməli olan diabetik nefropatiyanın qarşısını almağa kömək edəcəkdir:
- Vücudunuzun şəkər səviyyəsini nəzarət edin.
- Bəzi hallarda dərmanlarla birlikdə qan təzyiqini normallaşdırın.
- Aterosklerozun qarşısını al.
- Bir pəhriz edin.
Unutmamalıyıq ki, diabetik nefropatiya əlamətləri uzun müddət özünü göstərmir və yalnız həkimə sistematik bir ziyarət və testlərdən keçmək geri dönməz nəticələrin qarşısını almağa kömək edəcəkdir.
1-ci mərhələ - hiperfunksiyalı hipertrofiya:
Artıq diabetin başlanğıcında aşkar olunur (tez-tez tip 1) və böyrəklərin glomeruli ölçüsünün artması ilə müşayiət olunur. Hiperperfüzyon, hiperfiltrasiya və normoalbuminuriya (gündə 30 mq-dan az) ilə xarakterizə olunur. Bəzi hallarda aşkar olunan mikroalbuminuriya insulin müalicəsi zamanı geri dönür. CF sürəti yüksəkdir, eyni zamanda geri çevrilir.
2-ci mərhələ - ilkin struktur dəyişiklikləri mərhələsi:
Hələ klinik təzahürlər yoxdur. Bu diabet başlanğıcından bir neçə il sonra meydana gəlir və glomerular zirzəmi membranının qalınlaşması və mezangiumun həcminin artması ilə xarakterizə olunur.
Bu mərhələ hiperfiltrasiya və normoalbuminuriya (gündə 30 mq-dan az) ilə özünü göstərən 5 ilədək davam edə bilər. Diabet dekompensasiyası və fiziki cəhətdən güclənmə ilə mikroalbuminuriya aşkar edilə bilər. CF sürəti əhəmiyyətli dərəcədə artır.
4-cü mərhələ - klinik olaraq ifadə edilir:
Böyrək çatışmazlığı və uremiya inkişaf edir. Mərhələ çox aşağı CF dərəcəsi (dəqiqədə 30 ml-dən az), ümumi diffuz və ya nodüllü glomeruloskleroz ilə xarakterizə olunur. Xroniki böyrək çatışmazlığı mərhələsində hiperqlikemiya, qlikozuriya kimi diabet təzahürləri əhəmiyyətli dərəcədə azalda bilər. İnsulinə olan ehtiyac onun pozulma və sidik ifrazının azalması səbəbindən azalır (Zubrod-Dan fenomeni). Qan kreatinininin 2 dəfədən çox artması ilə eritropoietin sintezinin azalması səbəbindən anemiya inkişaf edir. Nefrotik sindrom irəliləyir, hipertansiyon antihipertenziv dərmanlarla praktik olaraq düzəldilmir. Kreatinin səviyyəsinin 5-6 dəfə artması ilə dispeptik sindrom və uremiyanın bütün əlamətləri görünür. Xəstənin sonrakı həyatı yalnız sonrakı böyrək nəqli ilə peritoneal və ya proqram hemodializinin köməyi ilə mümkündür. Hal-hazırda diabetik nefropatiyanın klinik mərhələlərinin təsnifatı tətbiq olunur (Rusiya Səhiyyə Nazirliyinin Təlimatları, 2002).
Diabetik nefropatiyanın mərhələsi:
Diabetik nefropatiyanın üç mərhələsi var.
• xroniki böyrək çatışmazlığı mərhələsi (mühafizəkar, terminal).
Mikroalbuminuriya mərhələsi sidikdə albumin ifrazının gündə 30 ilə 300 mq aralığında artması ilə özünü göstərməlidir, müntəzəm sidik analizi aparılsa, zülal aşkarlanmır. Müalicə: Normal qan təzyiqi olan ACE inhibitorları, dislipidemiyanın korreksiyası, heyvan zülalının məhdudlaşdırılması (1 kq bədən çəkisi üçün 1 g-dən çox deyil).
Proteinuriya mərhələsi artıq müntəzəm bir sidik analizi zamanı aşkar edilmiş bir zülal varlığı şəklində özünü göstərir. Eyni zamanda CF-də azalma və qan təzyiqinin artması qeyd olunur. Müalicə: Qan təzyiqini 120/75 mm RT-dən çox olmayan ACE inhibitorları. Sənət dislipidemiyanın korreksiyası, heyvan zülalının məhdudlaşdırılması (1 kq bədən çəkisi üçün 0,8 g-dən çox deyil).
Xroniki böyrək çatışmazlığı mərhələsi yalnız xəstənin qanında kreatinin səviyyəsinin 120 mkmol / l-dən (bu 1,4 mq% -ə bərabər) artdığı zaman müəyyən edilir. Eyni zamanda, CF nisbətinin 30 ml / dəqdən aşağı azalması, həmçinin qan üreinin səviyyəsində artım müəyyən edilir.
Diabetik nefropatiyanın müalicəsi:
• ACE inhibitorları (kreatinin artması ilə 3 normadan çox olmamaqla) + 120/75 mm RT-dən aşağı qan təzyiqi ilə uzun müddət fəaliyyət göstərən kalsium antaqonistləri (nifedipin geriliyi, amlodipin, lasidipin). Art.,
• heyvan zülalının qida qəbulunun məhdudlaşdırılması (1 kq bədən çəkisi üçün 0,6 q-dan çox olmamaqla);
• Gündə 14-16 q amin turşularının keto analoqları,
• bədən çəkisi 7 mq / kq-dan az olan qida ilə fosfatın məhdudlaşdırılması
• Diyet kalsiumu və kalsium duzları, D vitamini dərmanları səbəbindən gündə ən azı 1500 mq kalsium qəbulunun artırılması (yalnız aktiv forma kalsitrioldur);
• anemiyanın eritropoetin dərmanları ilə müalicəsi,
• hiperkalemiya ilə - loop diuretiklər,
• hemodializ (göstəricilər: CF - 15 ml / dəqdən az, qan kreatinini - 600 mkmol / l-dən çox).
Xəstəliyin ilk 5 ilində zəif diabet nəzarəti nefropatiya riskini əhəmiyyətli dərəcədə artırır. Glisemiyanın diqqətlə izlənməsi ilə, intrarenal hemodinamikanın və böyrək həcminin normallaşdırılması mümkündür. ACE inhibitorlarının uzun müddətli istifadəsi buna kömək edə bilər. Nefropatiyanın gedişatını sabitləşdirmək və yavaşlatmaq mümkündür. Proteinuriyanın görünüşü böyrəklərdə əhəmiyyətli bir dağıdıcı bir proses olduğunu göstərir, bunda glomeruli-nin təxminən 50-75% -i artıq sklerasiyaya uğramış və morfoloji və funksional dəyişikliklər dönməz hala gəlmişdir. Proteinuriya başlanandan bəri, CF dərəcəsi ayda 1 ml / dəq, ildə 10 ml / dəq sürətlə tədricən azalır. Böyrək çatışmazlığının son mərhələsinin inkişafı proteinuriyanın başlanmasından 7-10 il sonra gözlənilir. Nefropatiyanın klinik təzahürü mərhələsində onun gedişatını yavaşlatmaq və xəstəliyin uremik mərhələsinin başlanmasını gecikdirmək olduqca çətindir.
Diabetik nefropatiyanın MAU mərhələsini diaqnoz etmək üçün müraciət edin:
1) mikroalbuminuriyanın öyrənilməsi - UIA (test zolaqları "Mikral test" - Hoffman la Roche),
2) immunokimyəvi metodlar,
3) cihaz "DCA-2000 +".
Diabetik nefropati olan xəstələrin pəhriz tövsiyələrinə daha diqqətli münasibəti lazımdır, bu, diabetik nefropatiya xroniki böyrək çatışmazlığı mərhələsinə çatana qədər endokrinoloqlar və diabetoloqlar tərəfindən praktik olaraq həyata keçirilmir. 1 kq bədən çəkisi üçün 1,5 q-dan çox heyvan zülalının istehlakı nefrotoksik təsir göstərə bilər.
Diabet xəstələrində böyrəklərə xüsusi ziyan, bu diabetik nefropatiyadır: mərhələlərə görə təsnifatı və xarakterik əlamətləri
Diabetik nefropatiya, xüsusən insulinə bağlı olan (birinci növ) şəkərli diabetin ağırlaşmaları arasında üstünlük qazanmışdır. Bu xəstə qrupunda ölümün əsas səbəbi kimi tanınır.
Böyrəklərdəki dəyişikliklər xəstəliyin erkən mərhələlərində özünü göstərir və xəstəliyin terminal (son) mərhələsi xroniki böyrək çatışmazlığından (CRF olaraq qısaldılmış) başqa bir şey deyildir.
Profilaktika tədbirləri görərkən, yüksək ixtisaslı bir mütəxəssislə vaxtında əlaqə qurmaq, düzgün müalicə və pəhriz qəbul etmək, şəkərli diabetdə nefropatiyanın inkişafı minimuma endirilərək mümkün qədər gecikdirilə bilər.
Ən çox mütəxəssislər tərəfindən praktikada istifadə olunan xəstəliyin təsnifatı şəkərli diabetdən əziyyət çəkən bir xəstədə struktur böyrək dəyişikliklərinin mərhələlərini əks etdirir.
"Diyabetik nefropatiya" termini bir xəstəlik demək deyil, şəkərli diabetin xroniki bir formasının inkişafına qarşı böyrək damarlarının zədələnməsi ilə əlaqəli bir sıra spesifik problemlər: glomerulosclerosis, böyrəklərdəki damarların arteriosklerozu, böyrək borularında yağların çökməsi, onların nekrozu, pielonefrit və s.
İkinci növ bir xəstəlik olan (insulindən asılı olmayan) xəstələrdə nefropatiya yalnız 15-30% hallarda baş verir. Xroniki diabet mellitusunun fonunda inkişaf edən nefropatiyə, glomerulosclerosis-in ilk forması ilə bənzətməklə Kimmelstil-Wilson sindromu da deyilir və "diabetik glomeruloskleroz" termini tibbi kitabçalarda və xəstə qeydlərində çox vaxt "nefropatiya" sinonimi olaraq istifadə olunur.
Diabetik nefropatiya yavaş-yavaş inkişaf edən bir xəstəlikdir, onun klinik mənzərəsi patoloji dəyişikliklərin mərhələsindən asılıdır. Diabetik nefropatiyanın inkişafında mikroalbominuriya, proteinuriya və xroniki böyrək çatışmazlığının terminal mərhələləri fərqlənir.
Uzun müddətdir ki, diabetik nefropatiya heç bir xarici təzahür olmadan asemptomatikdir. Diyabetik nefropatiyanın başlanğıc mərhələsində böyrəklərin glomeruli həcmində artım (hiperfunksiyalı hipertrofiya), böyrək qan axınının artması və glomerular filtrasiya dərəcəsinin (GFR) artması qeyd olunur. Şəkərli diabetin debütündən bir neçə il sonra böyrəklərin glomerular aparatında ilkin struktur dəyişiklikləri müşahidə olunur. Yüksək həcmdə glomerular filtrasiya qalır və sidikdə albumin ifrazatı normal dəyərləri aşmır (gündə 30-300 mq və ya sidik hissəsində 20-200 mq / ml). Xüsusilə fiziki güclənmə zamanı qan təzyiqində dövri bir artım qeyd edilə bilər. Diabetik nefropati olan xəstələrin pisləşməsi yalnız xəstəliyin son mərhələlərində müşahidə olunur.
Klinik olaraq təyin olunan diabetik nefropatiya, 1-ci tip şəkərli diabet ilə 15-20 il sonra inkişaf edir və lezyonun dönməzliyini göstərən davamlı proteinuriya (sidik protein səviyyəsi> gündə 300 mq) ilə xarakterizə olunur. Böyrək qan axını və GFR azalır, arterial hipertenziya sabit olur və düzəldilməsi çətinləşir. Nefrotik sindrom hipoalbuminemiya, hiperkolesterolemiya, periferik və boşluq ödemi ilə özünü göstərir. Qan kreatinin və qan sidik cövhəri normaldır və ya bir qədər yüksəkdir.
Diyabetik nefropatiyanın terminal mərhələsində böyrəklərin filtrasiya və konsentrasiyası funksiyalarında kəskin azalma müşahidə olunur: kütləvi proteinuriya, aşağı GFR, qan üreyi və kreatinin miqdarının artması, anemiyanın inkişafı, ağır ödem. Bu mərhələdə hiperglisemiya, qlükozuriya, endogen insulinin sidik ifrazı və ekzogen insulinə olan ehtiyac xeyli azaldıla bilər. Nefrotik sindrom irəliləyir, qan təzyiqi yüksək dəyərlərə çatır, dispeptik sindrom, uremiya və xroniki böyrək çatışmazlığı bədənin metabolik məhsullarla özünü zəhərlənməsi əlamətləri və müxtəlif orqan və sistemlərə ziyan vurması ilə inkişaf edir.
I-III mərhələlərin müalicəsi
I-III mərhələlərdə diabetik nefropatiyanın qarşısının alınması və müalicəsinin əsas prinsiplərinə aşağıdakılar daxildir:
Hiperglisemiya böyrəklərdə struktur və funksional dəyişikliklər üçün bir tətildir. İki ən böyük tədqiqat - DST (Diabetes Control and Complication Study, 1993) və UKPDS (United Kingdom Prospective Diabetes Study, 1998) - intensiv glisemik nəzarət taktikası, 1 və 2 diabetli xəstələrdə mikroalbuminuriya və albuminuriya tezliyinin əhəmiyyətli dərəcədə azalmasına səbəb olduğunu göstərdi. növü. Damar fəsadlarının inkişafının qarşısını almağa kömək edən karbohidrat mübadiləsi üçün optimal kompensasiya, normal və ya yaxın olan qlikemik dəyərlər və HbA1c-i təklif edir.
Diabetik nefropatiya üçün antihipertenziv terapiya
Şəkərli diabet olan xəstələrin müalicəsi üçün antihipertensiv dərmanlar seçərkən onların karbohidrat və lipid mübadiləsinə təsiri, böyrək funksiyasının pozulduğu halda diabetin digər sapma və təhlükəsizlik baxımından təsiri, nefroprotektiv və kardioprotektiv xüsusiyyətlərin olması nəzərə alınmalıdır.
ACE inhibitorları açıq bir nefroprotektiv xüsusiyyətə malikdir, kəllədaxili hipertansiyon və mikroalbuminuriyanın şiddətini azaldır (BRILLIANT, EUCLID, REIN və s. Araşdırmasına görə). Buna görə ACE inhibitorları yalnız yüksək deyil, normal qan təzyiqi ilə də mikroalbuminuriya üçün göstərilir:
ACE inhibitorlarına əlavə olaraq, verapamil qrupundan olan kalsium antaqonistləri nefroprotektiv və kardioprotektiv təsir göstərir.
Arterial hipertansiyonun müalicəsində angiotensin II reseptor antaqonistləri oynayır. 2-ci tip şəkərli diabet və diabetik nefropatiyada onların nefrotektiv fəaliyyəti üç böyük tədqiqatda - IRMA 2, IDNT, RENAAL-da göstərilmişdir. Bu dərman ACE inhibitorlarının yan təsirləri halında təyin olunur (xüsusilə 2 tip diabet xəstələrində):
Böyrəklərin glomeruli zirzəmi membranlarının pozulmuş keçiriciliyini bərpa edən və sidikdə protein itkisini azaldan nefroprotektor sulodexid ilə birlikdə ACE inhibitorlarını (və ya angiotensin II reseptor blokerlərini) istifadə etmək məsləhət görülür.
Sulodexide 600 LU, gündə 1 dəfə həftədə 5 gün, 2 günlük fasilə ilə, 3 həftə, sonra gündə bir dəfə 250 LU, 2 ay.
Belə bir müalicə kursu ildə 2 dəfə tövsiyə olunur.
Yüksək qan təzyiqi ilə birlikdə terapiya istifadəsi məsləhət görülür.
Diabetik nefropatiyada dislipidemiya üçün terapiya
Diabetik nefropatiya mərhələsi IV və yuxarı olan diabetli xəstələrin 70% -də dislipidemiya var. Lipid metabolizmasının pozğunluqları aşkar edilərsə (LDL> 2.6 mmol / L, TG> 1.7 mmol / L), hipolipidemik dərmanlar təsirli olmadıqda hiperlipidemiyanın düzəldilməsi (hipolipidemik diyet) məcburidir.
LDL> 3 mmol / L ilə statinlərin daimi qəbulu göstərilir:
Mikroalbuminuriya mərhələsində pozulmuş hüceyrəarası hemodinamikanın bərpasına heyvan zülalının istehlakını gündə 1 q / kq-a qədər məhdudlaşdırmaqla nail olmaq mümkündür.
Hipoqonadizmin səbəbləri burada
Əvvəlində prosesə müdaxilə etməsəniz, bir-birinizi diabetik nefropatiya ilə əvəz edən əsas 5 mərhələdir.
İlk üç mərhələ başqa şəkildə preklinik adlanır, çünki onlarla şikayət yoxdur. Böyrək zədələrinin mövcudluğunu yalnız xüsusi laboratoriya müayinələri və böyrək toxumasının mikroskopiyası ilə təyin etmək mümkündür. Ancaq xəstəliyi bu mərhələlərdə dəqiq müəyyənləşdirmək vacibdir, çünki daha sonra geri dönməz hala gəlir.
Diabetik nefropatiya nədir
Şəkərli diabet xəstələrində böyrəklərin zədələnməsi gec komplikasiyadır, yüksək qan şəkəri olan damar divarının məhv olması ilə əlaqələndirilir. Uzun müddət asemptomatikdir və irəliləməsi ilə sidiyin süzülməsini dayandırır.
Böyrək çatışmazlığı inkişaf edir. Zəhərli birləşmələrin qanını təmizləmək üçün xəstələri hemodializ aparatına bağlamağa ehtiyac var. Belə hallarda xəstənin həyatı bir böyrək köçürülmə ehtimalı və sağ qalması ilə bağlıdır.
Və burada diabet üçün sidik analizi haqqında daha çox məlumat var.
İnkişafın səbəbləri
Diabet ağırlaşmalarına səbəb olan əsas amil yüksək qan şəkəridir. Bu, xəstənin pəhriz tövsiyələrinə əməl etməməsi, onun üçün aşağı dozada dərman qəbul etməsi deməkdir. Nəticədə belə dəyişikliklər baş verir:
- glomerulidəki protein molekulları qlükoza (qlikasiya) ilə birləşir və funksiyalarını itirir,
- damar divarları məhv edilir,
- su və duz tarazlığı pozulur,
- oksigen tədarükü azalır
- böyrək toxumasına zərər verən və damar keçiriciliyini artıran zəhərli birləşmələr yığılır.
Sürətli inkişaf üçün risk faktorları
Hiperglisemiya (yüksək qlükoza) nefropatiyanın əsas fon prosesidirsə, risk faktorları onun görünüşünün dərəcəsini və şiddətini təyin edir. Ən sübut olunmuşlar:
- böyrək patologiyası üçün ağır irsiyyət,
- arterial hipertansiyon: yüksək təzyiqdə, əvvəlində filtrasiya artır, sidikdə protein itkisi artır və sonra glomeruli əvəzinə çapıq toxuması (glomerulosclerosis) görünür, böyrəklər sidik filtrini dayandırır,
- qanın lipid tərkibinin pozulması, damarlarda xolesterol komplekslərinin çökməsi səbəbindən piylənmə, yağların böyrəklərə birbaşa zərərli təsiri,
- sidik yollarının infeksiyaları
- siqaret çəkmək
- ət protein və duz yüksək pəhriz,
- böyrək funksiyasını pisləşdirən dərmanların istifadəsi,
- böyrək arteriyalarının aterosklerozu,
- otonom neyropatiya səbəbiylə kisənin aşağı tonu.
Hiperfunksiyalı
Bu, böyrəklərdə artan stres və həddindən artıq sidik ifrazı səbəbindən diabetin ən başında baş verir. Qan şəkərinin artan konsentrasiyası səbəbindən böyrəklər bədəndən daha sürətli çıxarmağa çalışırlar. Bunun üçün glomeruli ölçüsü artır, böyrək qan axını, süzülmə sürəti və həcmi artır. Bu vəziyyətdə sidikdə protein izləri ola bilər. Bütün bu təzahürlər diabetin adekvat müalicəsi ilə tamamilə yox olur.
Böyrəklərin quruluşundakı ilkin dəyişikliklərin nefropatiyası
Xəstəliyin glomerulidə debütündən 2-4 il sonra zirzəmi membranı qalınlaşır (böyük zülalları süzən bir filtr) və damarlar (mesangium) arasındakı toxuma həcmi artır. Heç bir simptom yoxdur, sidik filtrasiyası sürətlənir, intensiv fiziki güc və ya diabetin dekompensasiyası ilə gündə 50 mq-a qədər protein buraxılır ki, bu da normaldan (30 mq) bir qədər yüksəkdir. Bu mərhələdə nefropatiya demək olar ki, tamamilə geri dönən bir proses hesab olunur.
Prenefropatiya
Xəstəliyin başlanmasından beş il sonra başlayır. Zülal itkisi daimi olur və gün ərzində 300 mq-a çatır. Sidik filtrasiyası bir qədər artır və ya normaya yaxınlaşır. Xüsusilə fiziki fəaliyyətlə qan təzyiqi artır. Bu mərhələdə xəstənin vəziyyətini sabitləşdirmək və böyrəkləri daha da məhv olmaqdan qorumaq mümkündür.
Terminal nefropatiya
Xəstələrdə bir dəqiqədən az bir müddətdə sidik filtrasiyası 30 ml və ya daha az olur. Metabolik məhsulların ifrazı pozulur, zəhərli azot birləşmələri (kreatinin və sidik turşusu) toplanır. Bu dövrdə böyrəklərdə praktik olaraq heç bir toxuma qalmır. İnsulin qanda daha uzun dövran edir, ifrazatı da azalır, buna görə xəstələr üçün hormonun dozası azaldılmalıdır.
Böyrəklər qırmızı qan hüceyrələrini yeniləmək üçün lazım olan daha az eritropoietin istehsal edir, anemiya meydana gəlir. Şişkinlik və hipertansiyon artır. Xəstələr süni qan təmizlənməsi üçün sessiyalardan tamamilə asılı olurlar - proqram hemodializ. Onlara böyrək nəqli lazımdır.
Mikroalbuminuriya
Əsas simptom 300 mq-a qədər proteinin sərbəst buraxılmasıdır. Xəstə sidikdə müntəzəm bir laboratoriya müayinəsindən keçərsə, o zaman normanı göstərəcəkdir. Bəlkə də qan təzyiqinin bir qədər artması, fundus müayinəsi zamanı retinada dəyişikliklər (retinopatiya) və alt ekstremitələrdə pozulmuş həssaslıq aşkar edilir.
Proteinuriya
300 mq-dan çox proteinin izolyasiyası artıq müntəzəm sidik analizində aydın olur. Şəkərli diabetdə nefropatiyanın əsas əlaməti qırmızı qan hüceyrələrinin və ağ qan hüceyrələrinin olmamasıdır (əgər sidik yolu infeksiyası yoxdursa). Təzyiq sürətlə yüksəlir. Bu mərhələdəki arterial hipertansiyon, yüksək qan şəkərindən daha çox böyrək ziyanına görə daha təhlükəlidir.
Adətən, bütün xəstələrdə retinopatiya olur və ağır bir mərhələdədir. Belə sinxron dəyişikliklər (nefrroretinal sindrom), fundusun müayinəsinə böyrəklərdə dönməz proseslərin başlama vaxtını təyin etməyə imkan verir.
Proteinuriya mərhələsində onlara da diaqnoz qoyulur:
- periferik nöropati və diabetik ayaq sindromu,
- ortostatik hipotansiyon - yataqdan çıxarkən təzyiq azalması,
- ürək əzələ işemiyası, angina pektorisi, hətta 25-35 yaşlarında olan insanlarda
- atipik miyokard infarktı ağrısı olmadan,
- mədə, bağırsaq və mesane motor fəaliyyətinin azalması,
- iktidarsızlıq.
Yetkinlərdə və uşaqlarda simptomlar
Ən tez-tez, birinci tip şəkərli diabet ilə, klassik mərhələlərə uyğun olaraq nefropatiyanın tipik bir inkişafı müşahidə olunur.Sidik filtrasiyasında ilkin artım - sürətli və bol sidikləmə, adətən qan şəkərinin kifayət qədər idarə edilməməsi ilə ortaya çıxır.
Sonra xəstənin vəziyyəti bir qədər yaxşılaşır, orta dərəcədə protein sekresiyası saxlanılır. Bu mərhələnin müddəti qlükoza, qan xolesterolu və qan təzyiqinin göstəricilərinin nə qədər yaxın olduğuna bağlıdır. Tərəqqi ilə mikroalbuminuriya proteinuriya və böyrək çatışmazlığı ilə əvəz olunur.
Sidik protein protein zolaqları
İkinci növ diabetdə, əksər hallarda yalnız iki mərhələni ayırd etmək olar - latent və açıq. Birincisi simptomlarla özünü büruzə vermir, ancaq sidikdə proteinləri xüsusi testlərlə aşkar edə bilərsiniz, sonra xəstə şişkinləşir, təzyiq yüksəlir və antihipertenziv dərmanlarla azalmaq çətindir.
Nefropatiya vaxtı xəstələrin böyük əksəriyyəti yaşlı yaşdadır. Buna görə klinik mənzərədə şəkərli diabetin (retinopatiya, otonomik və periferik neyropatiya) ağırlaşma əlamətləri, habelə bu dövr üçün xarakterik olan xəstəliklər - hipertansiyon, angina pektoriyası, ürək çatışmazlığı var. Bu fonda xroniki böyrək çatışmazlığı tez bir ölümcül nəticəsi olan kəskin serebrovaskulyar və koronar dövran pozğunluqlarına səbəb olur.
Nefropatiyanın mümkün fəsadları
Sidikdə protein itkisinə əlavə olaraq böyrək zədələnməsi digər nəticələrə səbəb olur:
- eritropoietin sintezinin azalması səbəbindən böyrək anemiyası,
- Kalsium metabolizmasının pozulması, D vitamininin aktiv formasının istehsalında azalma səbəbindən osteodistrofiya Xəstələrdə sümük toxuması məhv olur, əzələ zəifləyir, sümüklərdə və oynaqlarda ağrı pozulur, kiçik xəsarətlərlə qırıqlar görünür. Kalsium duzları böyrəklərdə, daxili orqanlarda, damarlarda,
- vücudun azot birləşmələri ilə zəhərlənməsi - dərinin qaşınması, qusma, səs-küylü və tez-tez nəfəs alma, ekshalasiya edilmiş havadakı karbamid qoxusu.
Patoloji inkişafı
Diabetes mellitus ilə ortaya çıxan hiperglisemiya, qan təzyiqinin artmasına səbəb olur (BP olaraq qısaldılmış), böyrəklərin funksional elementi olan nefronun damar sisteminin glomeruli, glomeruli tərəfindən süzülməsini sürətləndirir.
Bundan əlavə, şəkərin çox olması hər bir fərdi glomerulusu meydana gətirən zülalların quruluşunu dəyişdirir. Bu anomaliyalar glomerulinin sklerozuna (sərtləşməsinə) və nefronların həddən artıq aşınmasına və nəticədə nefropatiyaya səbəb olur.
Bu günə qədər, həkimlər 1983-cü ildə inkişaf etdirilən və xəstəliyin müəyyən bir mərhələsini təsvir edən Mogensen təsnifatından çox istifadə edirlər:
- Diabetes mellitusun ilk erkən mərhələlərində meydana gələn böyrəklərin hiperfunksiyası hipertrofiya, hiperperfüzyon və böyrəklərin hiperfiltrasiyası ilə özünü göstərir,
- glomerular zirzəmi membranının qalınlaşması, mesangiumun genişlənməsi və eyni hiperfiltrasiya ilə böyrəklərdə I-struktur dəyişikliklərinin görünüşü. Bu diabetdən 2 ilə 5 il arasında ortaya çıxır,
- nefropatiyanın başlanğıcı. Xəstəliyin başlanmasından 5 il əvvəl başlayır və özünü mikroalbuminuriya (gündə 300-dən 300 mq-a qədər) və glomerular filtrasiya dərəcəsinin artması (qısaldılmış GFR) ilə hiss edir.
- elan olunan nefropatiya 10-15 il ərzində diabetə qarşı inkişaf edir, proteinuriya, hipertansiyon, GFR və sklerozda özünü göstərir, glomeruli'nin 50% -dən 75% -ə qədərini əhatə edir,
- uremiya diabetdən 15-20 il sonra meydana gəlir və nodüler və ya tam, ümumi diffuz qlomeruloskleroz, böyrək hiperfiltrasiyasından əvvəl GFR-də azalma ilə xarakterizə olunur. Böyrək glomerulisində qan axınının sürətlənməsində, sidik həcminin və orqanın həcminin artmasında özünü göstərir. 5 ilədək davam edir
- mikroalbuminuriya - sidikdə albumin zülallarının səviyyəsində bir qədər artım (gündə 30 ilə 300 mq arasında). Zamanında diaqnoz və müalicə bu mərhələdə 10 il uzada bilər,
- makroalbuminuriya (UIA) və ya proteinuriya. Bu filtrasiya dərəcəsinin kəskin bir azalması, böyrək qan təzyiqində tez-tez bir atlama. Sidikdə albumin zülallarının səviyyəsi 200 ilə 2000 mq / qaşın arasında dəyişə bilər. UIA mərhələsinin diabetik nefropatiyası diabetin başlanğıcından 10-15-ci ilədək görünür,
- tələffüz olunan nefropatiya. Daha aşağı bir glomerular filtrasiya dərəcəsi (GFR) və böyrək damarlarının sklerotik dəyişikliklərə həssaslığı ilə xarakterizə olunur. Bu mərhələ yalnız böyrək toxumalarında I dəyişikliklərindən 15-20 il sonra diaqnoz edilə bilər.
- xroniki böyrək çatışmazlığı (CRF). Bu diabet ilə 20-25 illik həyatdan sonra görünür.
Diabetik nefropatiyanın ilk 2 mərhələsi (böyrək hiperfiltrasiyası və mikroalbuminuriya) xarici simptomların olmaması ilə xarakterizə olunur, sidik həcmi normaldır. Bu diabetik nefropatiyanın preklinik mərhələsidir.
Proteinuriya mərhələsində xəstəliyin simptomları artıq xarici görünür:
- şişkinlik meydana gəlir (üzün və ayaqların ilkin şişməsindən bədən boşluqlarının şişməsinə qədər);
- qan təzyiqində kəskin dəyişikliklər müşahidə olunur,
- ağırlıq və iştahanın kəskin azalması,
- bulantı, susuzluq,
- xalsızlıq, halsızlıq, yuxululuq.
Xəstəliyin gedişatının son mərhələlərində yuxarıdakı əlamətlər güclənir, sidikdə qan damlaları görünür, böyrəklərin damarlarında qan təzyiqi diabet xəstəsi üçün həyati təhlükə yaradan göstəricilərə qədər artır.
Sidikdə albumin proteininin miqdarını təyin etmək üçün yalnız xüsusi testlərdən keçməklə mümkün olan inkişafının erkən preklinik mərhələlərində bir xəstəlik diaqnozu qoymaq çox vacibdir.
Bilmək vacibdir! Zamanla şəkər səviyyəsindəki problemlər görmə, dəri və saç, xoralar, qanqrena və hətta xərçəng şişləri kimi problemlərin hamısına səbəb ola bilər! İnsanlar şəkər səviyyələrini normallaşdırmaq üçün acı təcrübə öyrətdilər ...
Diabetik nefropatiya, şəkər xəstəliyinin əksər böyrək ağırlaşmalarının ümumi adıdır. Bu müddət böyrəklərin (glomeruli və borular) süzgəc elementlərinin, həmçinin onları qidalandıran damarların diabetik lezyonlarını təsvir edir.
Diabetik nefropatiya təhlükəlidir, çünki böyrək çatışmazlığının son (terminal) mərhələsinə səbəb ola bilər. Bu vəziyyətdə xəstəyə dializ və ya böyrək transplantasiyasından keçmək lazımdır.
Diabetik nefropatiya, xəstələrdə erkən ölüm və əlilliyin ümumi səbəblərindən biridir. Diabet böyrək problemlərinin yeganə səbəbindən uzaqdır. Ancaq diyalizdən keçənlər və ən çox diabetik olan nəqli üçün bir donor böyrəyi sırasında dayananlar arasında. Bunun bir səbəbi, tip 2 diabet xəstəliyinə tutulma hallarının əhəmiyyətli dərəcədə artmasıdır.
İkinci növ bir xəstəlik olan (insulindən asılı olmayan) xəstələrdə nefropatiya yalnız 15-30% hallarda baş verir. Xroniki şəkərli diabet fonunda inkişaf edən nefropatiyə, glomerulosclerosis-in ilk forması ilə bənzərliklə Kimmelstil-Wilson sindromu da deyilir və "diabetik qlomeruloskleroz" termini tibbi təlimlərdə və xəstə qeydlərində çox vaxt "nefropatiya" sinonimi olaraq istifadə olunur.
Diabetik nefropatiyanın səbəbləri
Diabetik nefropatiya böyrək damarlarında patoloji dəyişikliklərdən və filtrasiya funksiyasını yerinə yetirən kapilyar döngələrin (glomeruli) patoloji dəyişiklikləri nəticəsində yaranır. Endokrinologiyada nəzərə alınan diabetik nefropatiyanın patogenezinin müxtəlif nəzəriyyələrinə baxmayaraq, onun inkişafının başlıca amili və başlanğıc istiqaməti hiperglisemiydir. Diabetik nefropatiya, karbohidrat metabolizması pozğunluqlarının uzun müddət qeyri-kafi kompensasiyası səbəbindən meydana gəlir.
Diyabetik nefropatiyanın metabolik nəzəriyyəsinə görə, daimi hiperglisemiya tədricən biokimyəvi proseslərdə dəyişikliklərə səbəb olur: böyrək qlomerulunun protein molekullarının ferment olmayan qlikozillənməsi və funksional fəaliyyətlərinin azalması, su-elektrolit homeostazının pozulması, yağ turşularının metabolizması, oksigen daşınmasının azalması və polioloji qlükoza təsirinin aktivləşməsi böyrək toxuması, böyrək damar keçiriciliyinin artması.
Diyabetik nefropatiyanın inkişafındakı hemodinamik nəzəriyyə arterial hipertansiyonda və pozulmuş intrarenal qan axınında əsas rol oynayır: arteriolların gətirilməsi və aparılması tonunda bir balanssızlıq və glomeruli içərisində qan təzyiqinin artması. Uzunmüddətli hipertansiyon, glomerulidə struktur dəyişikliyinə səbəb olur: əvvəlcə sürətlənmiş birincili sidik əmələ gəlməsi və zülalların sərbəst buraxılması ilə hiperfiltrasiya, sonra böyrək glomerular toxuma ilə bağlayıcı (qlomeruloskleroz) tam glomerulyar okluziya ilə əvəz edilməsi, filtrasiya qabiliyyətinin azalması və xroniki böyrək çatışmazlığının inkişafı.
Genetik nəzəriyyə metabolik və hemodinamik pozğunluqlarda özünü göstərən genetik təyin edilmiş predispozisiya edən amillərin diabetik nefropatiyası olan bir xəstədə olmağına əsaslanır. Diyabetik nefropatiyanın patogenezində hər üç inkişaf mexanizmi iştirak edir və bir-biri ilə sıx qarşılıqlı təsir göstərir.
Diabetik nefropatiya üçün risk faktorları arterial hipertansiyon, uzun müddət nəzarətsiz hiperglisemiya, sidik yollarının infeksiyası, yağ metabolizması və kilolu, kişi cinsi, siqaret çəkmə və nefrotoksik dərmanların istifadəsidir.
Tibbdə xəstəliyin inkişafının səbəbləri üç qrupa bölünür: genetik, hemodinamik və metabolik.
Səbəblərin birinci qrupu irsi meyldir. Eyni zamanda, nefropatiyanın inkişaf riski hipertansiyon, hipertoniya, sidik sisteminin iltihabi xəstəlikləri, piylənmə, pis vərdişlərdən sui-istifadə, anemiya və sidik sisteminə zəhərli təsir göstərən dərmanların istifadəsi ilə artır.
Hemodinamik səbəblərin ikinci qrupuna böyrəklərin pozulmuş dövranı daxildir. Sidik sisteminin orqanlarına qida maddələrinin kifayət qədər axını ilə, sidikdə protein miqdarının artması baş verir, orqanizmin fəaliyyəti pozulur. Sonra böyrəklərin birləşdirici toxumasının böyüməsi var - toxuma sklerozu inkişaf edir.
Səbəblərin üçüncü qrupu, zülal və hemoglobini glikləşdirən qan şəkərinin artmasına səbəb olan bədəndəki metabolik proseslərin pozulmasıdır. Qlükoza tutma və kation daşınması prosesi pozulur.
Bu proseslər böyrəklərdə struktur dəyişikliyinə səbəb olur, damar toxumasının keçiriciliyi artır, damarların lümenində yataqlar əmələ gəlir, toxuma sklerozu inkişaf edir. Nəticədə sidiyin əmələ gəlməsi və çıxması prosesi pozulur, qanda qalıq azot yığılır.
Yüksək plazma qlükoza diabetik nefropatiyanın inkişafının əsas səbəbidir. Damar divarındakı maddənin depozitləri bəzi patoloji dəyişikliklərə səbəb olur:
- Qan damarlarının daxili təbəqələrində toplanan böyrəkdə qlükoza mübadiləsi məhsullarının əmələ gəlməsi nəticəsində yaranan yerli ödem və qan damarlarının struktur yenidən qurulması.
- Glomerular hipertansiyon, nefronlardakı təzyiqin daim mütərəqqi artmasıdır.
- Böyrək orqanlarında filtrasiya proseslərini təmin edən podositlərin funksiyalarının pozulması.
- Qan təzyiqinin artmasının qarşısını almaq üçün nəzərdə tutulmuş renin-angiotensin sisteminin aktivləşdirilməsi.
- Diabetik nöropati - periferik sinir sisteminin təsirlənmiş damarları çapıq toxumasına çevrilir, buna görə böyrək funksiyasının pozulmaları var.
Diabetli xəstələrin sağlamlıqlarını daim nəzarətdə saxlamaları vacibdir. Nefropatiyanın meydana gəlməsinə səbəb olan bir neçə risk faktoru var:
- qeyri-kafi glisemik səviyyəyə nəzarət,
- siqaret çəkmə (gündə 30-dan çox siqaret istehlak edərkən ən çox risk meydana gəlir),
- diabet insulinə bağlı bir növün erkən inkişafı,
- qan təzyiqində sabit artım,
- ailə tarixində ağırlaşdırıcı amillərin olması;
- hiperkolesterolemiya,
- anemiya
Diabetik nefropatiya: mərhələ təsnifatı, simptomlar, diaqnoz, müalicə, qarşısının alınması
- böyrəklərin qorunan azot ifraz edən funksiyası olan mərhələli İB;
UIA mərhələsi, gündə 30 ilə 300 mq arasında sidik albuminin ifrazı ilə xarakterizə olunur (və ya səhər sidik hissəsində albumin konsentrasiyası 20 ilə 200 mq / ml arasında). Eyni zamanda, glomerular filtrasiya dərəcəsi (GFR) normal həddə qalır, böyrəklərin azot ifraz edən funksiyası normaldır, qan təzyiqi səviyyəsi adətən 1-ci diabet üçün normaldır və 2-ci diabet üçün artırıla bilər. geri çevrilmək.
Mərhələ PU, sidik ilə gündə 300 mq-dan çox albumin və ya gündə 0,5 q-dan çox protein çıxması ilə xarakterizə olunur. Eyni zamanda, GFR-də davamlı bir eniş 10-12 ml / dəq sürətlə başlayır və davamlı hipertoniya inkişaf edir. Xəstələrin 30% -də PU ilə gündə 3,5 q-dan çox olan klassik nefrotik sindrom, hipoalbuminemiya, hiperkolesterolemiya, hipertansiyon, alt ekstremitələrin ödemi var.
Bu vəziyyətdə serum kreatinin və karbamid normal dəyərlər daxilində qala bilər. DN-nin bu mərhələsinin aktiv müalicəsi uzun müddət GFR-nin mütərəqqi azalmasına mane ola bilər, xroniki böyrək çatışmazlığının başlamasını gecikdirir.
Xroniki böyrək çatışmazlığı mərhələsində 89 ml / dəq / 1.73 m2-dən aşağı GFR-də azalma diaqnozu qoyulur (xroniki böyrək patologiyası K / DOQI mərhələlərinin təsnifatı). Eyni zamanda proteinuriya qorunur, serum kreatinin və karbamid səviyyəsi yüksəlir.
Hipertansiyonun şiddəti artır. GFR-nin 15 ml / dəq / 1.73 m2-dən az azalması ilə ESRD inkişaf edir, bu da həyatla uyğun deyil və böyrək dəyişdirmə müalicəsini (hemodializ, peritoneal dializ və ya böyrək nəqli) tələb edir.
Müalicə edilmədikdə, nefropatiya daim irəliləyir. Diabetik glomeruloskleroz aşağıdakı mərhələlərə malikdir:
Nefropatiyanın simptomları
Diabetik nefropatiyanın klinik təzahürləri və mərhələlərə görə təsnifatı böyrək toxumasının məhv olma prosesini və qandan zəhərli maddələri çıxarmaq qabiliyyətinin azalmasını əks etdirir.
Birinci mərhələ böyrək funksiyasının artması ilə xarakterizə olunur - sidik filtrasiya dərəcəsi 20-40% artır və böyrəklərə qan tədarükü artır. Diabetik nefropatiyanın bu mərhələsində heç bir klinik əlamət yoxdur və böyrəklərdəki dəyişiklik qlikemiyanın normala yaxınlaşması ilə geri dönür.

İkinci mərhələdə böyrək toxumasında struktur dəyişiklikləri başlayır: glomerular zirzəmi membranı qalınlaşır və ən kiçik protein molekullarına keçir. Xəstəliyin əlamətləri yoxdur, sidik testləri normaldır, qan təzyiqi dəyişmir.
Mikroalbuminuriya mərhələsinin diabetik nefropati gündəlik 30 - 300 mq miqdarında albumin buraxması ilə özünü göstərir. 1-ci tip diabetdə, xəstəliyin başlanğıcından 3-5 il sonra baş verir və 2-ci diabetdə nefrit ən əvvəldən sidikdə zülalın meydana gəlməsi ilə müşayiət olunur.
Zülal üçün böyrəklərin glomeruli'nin artan keçiriciliyi belə şərtlərlə əlaqələndirilir:
- Zəif diabet kompensasiyası.
- Yüksək qan təzyiqi.
- Yüksək qan xolesterolu.
- Mikro və makroangiopatiyalar.
Əgər bu mərhələdə qlikemiya və qan təzyiqinin hədəf göstəricilərinin sabit saxlanmasına nail olunarsa, böyrək hemodinamikasının və damar keçiriciliyinin vəziyyəti yenə də normal vəziyyətə qaytarıla bilər. Dördüncü mərhələ gündə 300 mq-dan yuxarı proteinuriya.
15 il xəstəlikdən sonra şəkərli diabet xəstələrində olur. Glomerular filtrasiya hər ay azalır ki, bu da 5-7 ildən sonra terminal böyrək çatışmazlığına səbəb olur.
Bu mərhələdə diabetik nefropatiyanın simptomları yüksək təzyiq və damar zədələnməsi ilə əlaqələndirilir.
Nefrotik sindromun diaqnozu qan zülalının və yüksək xolesterolun, aşağı sıxlıqlı lipoproteinlərin azalmasını da göstərir.

Diabetik nefropatiyada ödem diüretiklərə qarşı davamlıdır.Əvvəlcə yalnız üz və alt ayaqda görünürlər, sonra qarın və sinə boşluğuna, həmçinin perikardiyal kisəyə qədər uzanırlar. Xəstələr zəifliyə, ürək bulanmasına, nəfəs darlığına, ürək çatışmazlığına qədər irəliləyir.
Bir qayda olaraq, diabetik nefropatiya retinopatiya, polinevopatiya və koroner ürək xəstəliyi ilə birlikdə meydana gəlir. Avtonom neyropatiya miyokard infarktının ağrısız bir formasına, kisənin atoniyasına, ortostatik hipotansiyon və erektil disfunksiyaya səbəb olur. Bu mərhələ geri dönməz sayılır, çünki glomeruli-nin 50% -dən çoxu məhv olur.
Diabetik nefropatiyanın təsnifatı son beşinci mərhələni uremik olaraq fərqləndirir. Xroniki böyrək çatışmazlığı zəhərli azotlu birləşmələrin - kreatininin və üreinin qanında artım, kaliumun azalması və serum fosfatların artması, glomerular filtrasiya dərəcəsinin azalması ilə özünü göstərir.
Aşağıdakı simptomlar böyrək çatışmazlığı mərhələsində diabetik nefropatiya üçün xarakterikdir:
- Proqressiv arterial hipertansiyon.
- Şiddətli edematoz sindrom.
- Nəfəs darlığı, taxikardiya.
- Ağciyər ödeminin əlamətləri.
- Diabetdə davamlı şiddətli anemiya.
- Osteoporoz
- böyrəklərin hiperfiltrasiyası. Böyrək glomerulisində qan axınının sürətlənməsində, sidik həcminin və orqanın həcminin artmasında özünü göstərir. 5 ilədək davam edir
- mikroalbuminuriya - sidikdə albumin zülallarının səviyyəsində bir qədər artım (gündə 30 ilə 300 mq arasında). Zamanında diaqnoz və müalicə bu mərhələdə 10 il uzada bilər,
- makroalbuminuriya (UIA) və ya proteinuriya. Bu filtrasiya dərəcəsinin kəskin bir azalması, böyrək qan təzyiqində tez-tez bir atlama. Sidikdə albumin zülallarının səviyyəsi 200 ilə 2000 mq / qaşın arasında dəyişə bilər. UIA mərhələsinin diabetik nefropatiyası diabetin başlanğıcından 10-15-ci ilədək görünür,
- tələffüz olunan nefropatiya. Daha aşağı bir glomerular filtrasiya dərəcəsi (GFR) və böyrək damarlarının sklerotik dəyişikliklərə həssaslığı ilə xarakterizə olunur. Bu mərhələ yalnız böyrək toxumalarında I dəyişikliklərindən 15-20 il sonra diaqnoz edilə bilər.
- xroniki böyrək çatışmazlığı (CRF). Bu diabet ilə 20-25 illik həyatdan sonra görünür.
Diabetik nefropatiyanın proqnozu və qarşısının alınması
Diabetik nefropatiya müalicəsi diabet diaqnozundan dərhal sonra başlamalıdır. Şəkərli diabetdə nefropatiyanın qarşısının alınması üçün tövsiyələr arasında qan şəkərinin və xolesterol səviyyəsinin tənzimlənməsi, normal qan təzyiqinin qorunması, bir pəhriz izləmək və digər həkimin tövsiyələri daxildir. Aşağı bir protein diyeti yalnız bir endokrinoloq və nefrolog tərəfindən təyin edilməlidir.
Diabetik nefropatiya, diabet nəticəsində böyrək ağırlaşması kimi inkişaf edən bir xəstəlikdir. İnkişafında 5 mərhələ var. Kursun mərhələsindən asılı olaraq, diabet və nefropatiya əlamətlərinin aradan qaldırılmasına yönəlmiş müvafiq müalicə təyin olunur.
Yalnız diabetik tip nefropatiyanın ilk 3 mərhələsində vaxtında müalicə ilə əlverişli bir proqnoz var. Proteinuriyanın inkişafı ilə yalnız xroniki böyrək çatışmazlığının daha da irəliləməsinin qarşısını almaq mümkündür.
- qanda qlükoza səviyyəsini daim izləyir,
- aterosklerozun inkişafının qarşısını alır,
- həkimin təyin etdiyi pəhrizə riayət edin
- qan təzyiqini normallaşdırmaq üçün tədbirlər görmək.
Vaxtında müvafiq müalicəsi olan mikroalbuminuriya diabetik nefropatiyanın yeganə geri dönüş mərhələsidir. Proteinuriya mərhələsində xəstəliyin CRF-yə keçməsinin qarşısını almaq mümkündür, diabetik nefropatiyanın terminal mərhələsinə çatmaq isə həyatla uyğun olmayan bir vəziyyətə gətirir.
Hal-hazırda diabetik nefropatiya və bunun nəticəsində inkişaf edən CRF, əvəzedici terapiyanın aparıcı göstəriciləridir - hemodializ və ya böyrək transplantasiyası.Diabetik nefropatiya səbəbiylə CRF, 50 yaşdan aşağı 1 tip diabetli xəstələr arasında bütün ölüm hallarının 15% -ə səbəb olur.
Diabetik nefropatiyanın qarşısının alınması şəkərli diabetli xəstələrin endokrinoloq-diabetoloq tərəfindən sistematik müşahidəsi, terapiyanın vaxtında düzəldilməsi, qlikemiya səviyyəsinin daima özünü monitorinqi, iştirak edən həkimin tövsiyələrinə riayət edilməsindən ibarətdir.
Həyat tərzinin düzəldilməsi
Nefropatiya mərhələsindən asılı olmayaraq, həyat tərzində dəyişikliklər tövsiyə olunur. Bu qaydaların böyrək çatışmazlığının başlamasını gecikdirməyə kömək etdiyi və maliyyə xərcləri tələb etmədiyi sübut olunsa da, əslində, xəstələrin təxminən 30% -i kifayət qədər, təxminən 15% -i tərəfindən yerinə yetirilir, qalanları isə bunlara məhəl qoymur. Nefropatiya üçün əsas tibbi məsləhət:
- sadə karbohidratların ümumi qəbulunu gündə 300 q-a, piylənmə və zəif kompensasiya ilə - 200 q-a qədər azaldın
- yağlı, qızardılmış və ədviyyatlı qidaları diyetdən çıxarın, ət yeməyini azaldın,
- siqaret və alkoqoldan imtina edin,
- bədən çəkisinin normallaşmasına nail olun, qadınlarda bel ətrafı 87 sm, kişilərdə 100 sm,
- natrium xloridin normal təzyiqi altında 5 q-dan çox olmamalıdır, hipertoniya ilə 3 g icazə verilir,
- erkən mərhələdə qida zülalını gündə bədən çəkisindən 0,8 q / kq-a, böyrək çatışmazlığı vəziyyətində isə ̶-dən 0.6 q-a qədər məhdudlaşdırın.
- qan təzyiqini yaxşılaşdırmaq üçün gündə yarım saat fiziki fəaliyyətə ehtiyacınız var.
Diabetik nefropatiya haqqında videoya baxın:
Dərman
İnsulini yeganə hipoqlikemik olaraq istifadə edərkən və ya tabletlərlə birlikdə (2 tip diabet üçün) aşağıdakı göstəricilərə nail olmaq lazımdır.
- qlükoza (mmol / l ilə) 6.5-ə qədər boş bir mədədə və 10-a qədər yeməkdən sonra
- glisated hemoglobin - 6.5-7% -ə qədər.
Qan təzyiqini 130/80 mm RT-ə endirmək. Sənət nefropatiyanın qarşısının alınması üçün ikinci ən vacib vəzifədir və inkişafı ilə də ön plana çıxır. Hipertansiyonun davamlılığını nəzərə alaraq xəstəyə aşağıdakı qrupların dərmanları ilə birlikdə müalicə təyin edilir:
- ACE inhibitorları (Lisinopril, Kapoten),
- angiotensin reseptor antaqonistləri ("Lozap", "Candesar"),
- kalsium blokerləri (Isoptin, Diacordin),
- böyrək çatışmazlığında diuretiklər ("Lasix", "Trifas").
ACE inhibitorları və angiotensin reseptor antaqonistləri böyrəkləri və qan damarlarını məhv olmaqdan qoruyur və protein itkisini azalda bilər. Buna görə, normal təzyiq fonunda da istifadə edilməsi tövsiyə olunur. Anemiya xəstələrin vəziyyətini, hemodializ prosedurlarına dözümlülüyünü pisləşdirir. Onun düzəldilməsi üçün eritropoetin və dəmir duzları təyin olunur.
Şəkərli diabetli bütün xəstələr yağlı ətləri aradan qaldıraraq və heyvan yağlarını məhdudlaşdıraraq xolesterolun normal səviyyəyə endirilməsinə nail olmalıdırlar. Qeyri-kafi pəhriz olduqda Zokor və Atokor tövsiyə olunur.
Böyrək transplantasiyası və xüsusiyyətləri
Orqan nəqli təcrübəsində qazandıqdan sonra xəstənin sağ qalmasını əhəmiyyətli dərəcədə artırmaq mümkündür. Əməliyyat üçün ən vacib şərt böyrəklərin toxuma quruluşuna görə xəstə ilə uyğun bir donorun axtarışıdır.
Uğurlu bir transplantasiyadan sonra diabet xəstələri böyrəyin kök alması üçün bədənin immunitet reaksiyasını dayandıran dərmanlar qəbul etməlidirlər. Bir orqan canlı bir insandan (ümumiyyətlə bir qohumdan) köçürüldükdə, ondan bir böyrək götürülür və əgər mərhum bir donor kimi xidmət edirsə, mədəaltı vəzi də köçürülür.
Böyrək nəqli
Xəstələr üçün proqnoz
Böyrək funksiyasının qorunması hələ də mümkün olan son mərhələ mikroalbuminuriyadır. Proteinuriya ilə qismən nəticələr əldə edilir və xroniki böyrək çatışmazlığının başlaması ilə son mərhələsinin həyatla uyğun olmadığını nəzərə almaq lazımdır. Hemodializ dəyişdirmə seanslarının fonunda və xüsusilə böyrək köçürülməsindən sonra proqnoz biraz yaxşılaşır.Vərdiş etmiş orqan, xəstənin ömrünü uzatmağa imkan verir, ancaq bir nefroloq, endokrinoloq tərəfindən daim nəzarətə ehtiyacı var.
Və burada diabetin ağırlaşmalarının qarşısının alınması haqqında daha çox məlumat var.
Diabetik nefropatiya, diabetin damar bir komplikasiyası kimi meydana gəlir. Yüksək qan şəkərinə səbəb olur və arterial hipertansiyon, qanda lipidlərin çox olması və böyrək xəstəlikləri irəliləməyə kömək edir. Mikroalbuminuriya mərhələsində sabit bir remissiya əldə edilə bilər, gələcəkdə protein itkisi artır və böyrək çatışmazlığı inkişaf edir.
Müalicə üçün, həyat tərzinin düzəldilməsi fonunda dərmanlar istifadə olunur, xroniki böyrək çatışmazlığı, dializ və böyrək nəqli lazımdır.
Şəkərli diabet üçün sidik testini aparmaq hər altı ayda bir tövsiyə olunur. Mikroalbuminuriya üçün ümumi ola bilər. Bir uşağındakı göstəricilər, həmçinin 1 və 2 tip şəkərli diabet xəstəliyi əlavə xəstəliklərin yaranmasına kömək edəcəkdir.
Diabetik retinopatiya diabet xəstələrində olduqca tez-tez baş verir. Təsnifatdan hansı formanın təyin olunduğuna görə - proliferativ və ya qeyri-proliferativ - müalicə asılıdır. Səbəbləri yüksək şəkər, yanlış həyat tərzi. Uşaqlarda simptomlar xüsusilə görünməzdir. Qarşısının alınması fəsadların qarşısını almağa kömək edəcəkdir.
Diyet fəsadlarının növündən asılı olmayaraq qarşısı alınır. Hamiləlik dövründə uşaqlarda vacibdir. 1-ci tip və 2-ci tip diabetdə ibtidai və ikincili, kəskin və gec komplikasiyalar var.
Qan şəkərindəki uzanmalar səbəbiylə alt ekstremitələrin diabetik nöropati var. Əsas simptomlar karıncalanma, bacakların uyuşması, ağrıdır. Müalicəyə bir neçə növ dərman daxildir. Anesteziya edə bilərsiniz, gimnastika və digər üsullar da tövsiyə olunur.
Tip 2 diabet üçün bir pəhriz xəstəliyin gedişatını və ağırlaşmalarını məhdudlaşdırmaq üçün lazımdır. Yaşlılar və gənclər üçün qidalanma xüsusi bir müalicə menyusunu əhatə edir. Diabet hipertansiyonla əlaqədardırsa, əlavə tövsiyələr var.
Charles, Tip 2 diabet, 5-ci mərhələ diabetik nefropatiya
Ailə Vəziyyəti: Ailəlidir
Doğulduğu yer: Jaffna Lka
Xəstə Çarlz, 22 ildir polidipsiya, acgözlük, poliuriya və 10 il proteinuriyadan əziyyət çəkirdi. 20 avqust 2013-cü ildə müalicə üçün xəstəxanamıza gəldi.
Müalicədən əvvəl vəziyyət. Qan təzyiqi 150 80mmHg. Ürək dərəcəsi 70, hər iki alt ətrafda yüngül fossa ödemi.
Xəstəxanamızdakı testlər: Hemoqlobin 82 qr L, eritrositlər 2,80 × 1012 L, serum kreatinin 513umol L, qan üreyi azotu 25.4mmol L. Urik turşusu 732umol L, oruclu qlükoza 6.9mmol L, glikozilləşdirilmiş hemoglobinlər 4.56%.
Diaqnoz: Tip 2 diabet, mərhələ 5 diabetik nefropatiya, böyrək anemiyası, böyrək hipertansiyonu, hiperurikemiya, diabetik retinopatiya, diabetik periferik neyropatiya.
Xəstəxanamızda müalicə. terapiya vasitəsi ilə vaksinləri vücuddan çıxarın, məsələn, terapiya təşviq etmək, içərisində Çin dərmanı qəbul etmək, bir lavman və s. Mütəxəssislər qan şəkərini idarə etmək, qan təzyiqini aşağı salmaq və dövranı yaxşılaşdırmaq və immun və iltihab reaksiyasını maneə törətmək üçün bəzi dərmanlardan istifadə etdilər.
Müalicədən sonra vəziyyət. 33 günlük sistematik müalicədən sonra onun vəziyyəti yaxşı idarə olundu. Qan təzyiqi 120 80mmHg, ürək sürəti 76, hər iki alt ətrafda şişkinlik olmur, hemoglobin 110 g L, sidikdə protein +, 114umol sidik turşusu L. Eyni zamanda təcrübəli nefroloqlarımız ona istirahətə diqqət yetirməyi, mülayim məşqlər etməyi, gərgin məşqlərdən çəkinin, soyuqdəymələrin, infeksiyaların qarşısını al, pəhriz az, duz az, yağ az, zülalı çox, purinləri az, ədviyyatlı yeməklərdən çəkin, təzə meyvə və tərəvəz yeyin,
Əziz xəstə! Onlayn suallarla məsləhətləşə bilərsiniz. Qısa müddət ərzində sizə ətraflı cavab verməyə çalışacağıq.
Diabetik nefropatiya şəkər xəstəliyinin gedişini çətinləşdirən böyrək toxumasının bir zədəsidir. 1-ci tip diabet üçün daha tipikdir, yetkinlik dövründə xəstəliyin başlanğıcı ağırlaşmaların sürətli inkişafının maksimum riskini təyin edir. Xəstəliyin müddəti böyrək toxumasına ziyan dərəcəsinə də təsir edir.
Xroniki böyrək çatışmazlığının inkişafı diabetin təzahürlərini kəskin şəkildə dəyişdirir. Xəstənin vəziyyətində kəskin pisləşməyə səbəb olur, birbaşa ölüm səbəbi ola bilər.
Yalnız daimi izləmə, vaxtında müalicə və effektivliyinin monitorinqi bu prosesin gedişatını ləngidir.
Mənşə və inkişaf mexanizmləri
Nefropatiyanın patogenezi böyrəklərin kiçik arteriyalarına ziyanla bağlıdır. Damarları daxili səthdən (endotel) əhatə edən epiteldə bir artım var, damar glomeruli (zirzəmi membranı) membranının qalınlaşması var. Kapilyarların yerli genişlənməsi (mikroanurizmlər) baş verir. İnterkapillary boşluqlar zülalların və şəkərlərin (glikoproteinlərin) molekulları ilə doldurulur, birləşdirici toxuma böyüyür. Bu hadisələr qlomerulosklerozun inkişafına səbəb olur.
Əksər hallarda diffuz bir forma inkişaf edir. Zirzəmi membranının vahid qalınlaşması ilə xarakterizə olunur. Patoloji uzun müddət irəliləyir, nadir hallarda klinik olaraq ortaya çıxan böyrək çatışmazlığının meydana gəlməsinə səbəb olur. Bu prosesin fərqli bir xüsusiyyəti, təkcə şəkərli diabetdə deyil, böyrək damarlarının zədələnməsi (hipertoniya) ilə xarakterizə olunan digər xəstəliklərdə də inkişaf edir.
Düyünlü forma daha az yaygındır, tip 1 diabet xəstəliyi üçün daha xarakterikdir, xəstəliyin qısa müddəti ilə də baş verir və sürətlə irəliləyir. Kapilyarların məhdud (nodüllər şəklində) bir lezyonu müşahidə olunur, damarın lümeni azalır və anevrizmaların struktur yenidən qurulması inkişaf edir. Bu geri dönməz qan axını pozğunluqları yaradır.
Xəstəliklərə dair Beynəlxalq Təsnifat 10, diffuz dəyişikliklər, böyrək toxumasının damardaxili sklerozu və Kimmelstil-Wilson sindromu adlanan nodüler variant üçün ayrıca ICD 10 kodlarını ehtiva edir. Bununla birlikdə, bu sindrom altında ənənəvi məişət nefrologiyası diabetdəki bütün böyrək zərərlərinə aiddir.
Diabet ilə, glomerulinin bütün strukturları təsirlənir, bu da tədricən böyrəklərin əsas funksiyasının pozulmasına - sidik filtrasiyasına səbəb olur
Şəkərli diabetdə nefropatiya, həmçinin glomeruli ilə qan daşıyan orta ölçülü arterial damarların zədələnməsi, damarlar arasındakı boşluqlarda sklerotik proseslərin inkişafı ilə xarakterizə olunur. Böyrək boruları, glomeruli kimi, canlılığı itirir. Ümumiyyətlə, qan plazmasının filtrasiyasının pozulması inkişaf edir və böyrək içərisindəki sidik axını pisləşir.
Patoloji prosesin inkişaf mərhələləri
Diabetdə nefropatiyanın təsnifatı ardıcıl irəliləməyə və böyrək funksiyasının pisləşməsinə, klinik təzahürlərə və laboratoriya parametrlərinin dəyişməsinə əsaslanır.
Diabetik nefropatiyanın mərhələsi:
Birinci mərhələdə, glomerular ölçüsünün artması fonunda qan axınının artması, böyrək nefronlarında sidik filtrasiyası var. Bu vəziyyətdə sidiklə aşağı molekulyar çəkili zülalların (əsasən albümin) xaric edilməsi gündəlik norma daxilində olur (30 mq-dan çox deyil).
İkinci mərhələdə, zirzəmi membranının qalınlaşması, müxtəlif kalibrlərin damarları arasındakı boşluqlarda birləşdirici toxuma yayılması da əlavə olunur. Sidikdə albumin ifrazatı yüksək miqdarda qan qlükoza, şəkərli diabetin dekompensasiyası və fiziki fəaliyyətlə normadan çox ola bilər.
Üçüncü mərhələdə albümin gündəlik buraxılışında daim artım var (300 mq-a qədər).
Dördüncü mərhələdə əvvəlcə xəstəliyin klinik əlamətləri görünür. Qlomerulidə sidiyin süzülmə sürəti azalmağa başlayır, proteinuriya müəyyənləşdirilir, yəni gün ərzində 500 mq-dan çox protein buraxılır.
Beşinci mərhələ son, glomerular filtrasiya dərəcəsi kəskin şəkildə azalır (1 dəqiqəyə 10 ml-dən az), diffuz və ya nodüler skleroz geniş yayılmışdır.
Böyrək çatışmazlığı tez-tez diabet xəstələrində ölümün birbaşa səbəbinə çevrilir
Klinik təzahürlərin xüsusiyyətləri
Nefropatiyanın inkişafının ilk üç mərhələsi yalnız böyrək quruluşlarında dəyişikliklərlə xarakterizə olunur və aşkar simptomlar yoxdur, yəni preklinik mərhələlərdir. İlk iki mərhələdə heç bir şikayət müşahidə edilmir. Üçüncü mərhələdə, xəstənin müayinəsi zamanı, zaman zaman qan təzyiqində artım aşkar edilir.
Dördüncü mərhələ ətraflı simptomatologiyadır.
Ən çox təyin olunanlar:
Bu tip arterial hipertansiyonla xəstələr nadir hallarda təzyiq artımını yaşaya bilərlər. Bir qayda olaraq, çox sayda (180-200 / 110-120 mm Hg qədər) fonda, baş ağrısı, başgicəllənmə, ümumi zəiflik görünmür.
Arterial hipertansiyonun mövcudluğunu, gün ərzində təzyiq dalğalanma səviyyəsini müəyyənləşdirməyin yeganə etibarlı yolu vaxtaşırı ölçmək və ya izləməkdir.
Son, uremik mərhələdə dəyişikliklər yalnız böyrək zədələnməsinin klinik mənzərəsində deyil, şəkərli diabet zamanı da inkişaf edir. Böyrək çatışmazlığı şiddətli zəiflik, pozulmuş iştaha, intoksikasiya sindromu ilə ortaya çıxır, dərinin qaşınması mümkündür. Yalnız böyrəklərə deyil, tənəffüs və həzm orqanlarına da təsir göstərir.
Xarakterik olaraq qan təzyiqində davamlı artım, tələffüz edici, sabitdir. İnsulinə ehtiyac azalır, qan şəkəri və sidik səviyyəsi aşağı düşür. Bu simptomlar xəstənin vəziyyətinin yaxşılaşdığını göstərmir, böyrək toxumasının dönməz pozuntularından, kəskin mənfi proqnoza aiddir.
Diabetli bir xəstə arterial təzyiqi artırmağa başlayırsa, böyrəklərin fəaliyyətini yoxlamaq lazımdır
Böyrəküstü xəstəliklərə yanaşmalar
Şəkərli diabet olan xəstələrdə böyrək zədələnməsinin diaqnozu klinik, laboratoriya, instrumental metodlardan istifadə etməklə bir endokrinoloq tərəfindən aparılır. Xəstənin şikayətlərinin dinamikası müəyyənləşdirilir, xəstəliyin yeni təzahürləri aşkar edilir, xəstənin vəziyyəti qiymətləndirilir. Diaqnoz aparat işləri ilə təsdiqlənir. Gerekirse nefrologa müraciət edin.
Əsas diaqnostik prosedurlar:
Biopsiya əlavə bir üsuldur. Böyrək ziyanının növünü, birləşdirici toxuma yayılma dərəcəsini, damar yatağında dəyişiklikləri əldə etməyə imkan verir.
Bir ultrasəs müayinəsi şəkərli diabetdə böyrək zədələnməsinin bütün mərhələlərində məlumatlandırıcıdır, ziyan dərəcəsini və patoloji dəyişikliklərin yayılmasını təyin edir
Laboratoriya üsulları ilə ağırlaşmaların ilk mərhələsində böyrək patologiyasını müəyyən etmək mümkün deyil, sidik albuminin səviyyəsi normaldır. İkincisində - böyrək toxumasında artan stress (fiziki fəaliyyət, qızdırma, qan şəkərinin kəskin artması ilə pəhriz pozğunluqları) az miqdarda albumin aşkarlandığı ehtimal olunur. Üçüncü mərhələdə davamlı mikroalbominuriya aşkar olunur (gündə 300 mq-a qədər).
Nefropatiyanın dördüncü mərhələsi olan bir xəstəni müayinə edərkən sidik analizində artan protein miqdarı (gündə 300 mq-a qədər), uyğunsuz mikroematuriya (sidikdə qırmızı qan hüceyrələrinin görünüşü) aşkar olunur. Anemiya tədricən inkişaf edir (qırmızı qan hüceyrələri və hemoglobin səviyyəsinin azalması) və ümumi qan testinin nəticələrinə görə ESR (eritrositlərin çökmə dərəcəsi) artır. Həm də qan kreatinin səviyyəsində artım vaxtaşırı aşkarlanır (biokimyəvi tədqiqatla).
Son, beşinci mərhələ kreatinin artması və glomerular filtrasiya dərəcəsinin azalması ilə xarakterizə olunur. Xroniki böyrək çatışmazlığının şiddətini təyin edən bu iki göstəricidir. Proteinuriya gündə 3 q-dan çox sərbəst buraxılması ilə xarakterizə olunan nefrotik sindroma uyğundur.Qanda anemiya artır, zülalların (ümumi protein, albumin) səviyyəsi azalır.
Terapevtik yanaşmalar
Diabetik nefropatiyanın müalicəsi mikroalbuminuriyanın başlanmasından başlayır. Sayından asılı olmayaraq qan təzyiqini aşağı salan dərmanlar təyin etmək lazımdır. Bu dövrdə xəstəyə bu cür müalicənin nə üçün lazım olduğunu izah etmək lazımdır.
Nefropatiyanın erkən mərhələlərində antihipertenziv terapiyanın təsiri:
Beləliklə, şiddətli arterial hipertansiyon, gündə 3 g-dən çox proteinuriya mərhələsində antihipertenziv terapiyanın başlanğıcı vaxtında və gecikir, xəstəliyin proqnozuna əhəmiyyətli dərəcədə təsir göstərə bilməz.
Böyrək toxumasına qoruyucu təsir göstərən dərmanlar təyin etmək ən məsləhətlidir. Angiotensin çevirici fermentin (ACE) inhibitorları bu tələblərə maksimum dərəcədə cavab verirlər ki, bu da albuminlərin ilkin sidikdə süzülməsini azaldır və glomerular damarlarda təzyiqi azaldır. Böyrəklərdəki yük normallaşdırılır, bu da qoruyucu (nefroprotektiv) təsir göstərir. Ən çox istifadə edilən captopril, enalapril, perindopril.
Nefropatiyanın terminal mərhələsində bu dərmanlar kontrendikedir. Qanda kreatinin səviyyəsinin artması (300 mkmol / L-dən yuxarı), habelə böyrək çatışmazlığı üçün xarakterik olan kalium miqdarının (5.0-6.0 mmol / L-dən yuxarı) orta dərəcədə artması ilə bu dərmanların istifadəsi xəstənin vəziyyətini kəskin şəkildə pisləşdirə bilər. .
Həkimin arsenalında angiotensin II reseptor blokerlər də var (losartan, candesartan). Bu qrup dərmanlar tərəfindən fərqli şəkildə təsirlənən vahid bir sistem nəzərə alınmaqla həkim hansının üstünlük verəcəyini fərdi olaraq qərar verir.
Qeyri-kafi təsiri ilə aşağıdakılar əlavə tətbiq olunur:
Çox sayda klinik təlimat, beta-reseptorları seçici şəkildə bloklayan dərmanların diabet xəstələri üçün təhlükəsiz olduğunu izah edir. Diabetdə istifadəsi kontrendikedici olmayan seçici beta-blokerləri (propranolol) əvəz etdilər.
Böyrək çatışmazlığı, proteinuriya fenomeni ilə pəhriz müalicənin bir hissəsinə çevrilir.
Pəhrizdə diabetik nefropatiya, tərəvəz və şəkərsiz meyvələr üstünlük təşkil edir, qida qəbulu tezliyi gündə 6 dəfəyə qədərdir
Xəstə qidalanma tələbləri:
Diyetdəki yeməli duzun miqdarını, yalnız maye mübadiləsini nəzarət etmək üçün deyil, terapiyanın effektivliyinə təsir etdiyinə görə nəzarət etmək lazımdır. Duz yükü yüksəkdirsə, antihipertenziv maddələr təsirini kəskin şəkildə azaldır.Bu vəziyyətdə dozanın artması da nəticə vermir.
Edematous sindromun inkişafı ilə loop diuretiklərin (furosemid, torasemide, indapamide) əlavə tətbiqi göstərilir.
Həkimlər, glomerulidə süzülmə sürətinin kəskin azalmasını (10 ml / dəqdən az) böyrək funksiyasının pozulmuş olması kimi qiymətləndirirlər və əvəzedici terapiya qərarı verirlər. Planlaşdırılmış hemodializ, peritoneal dializ, metabolik məhsulların qanını təmizləmək, intoksikasiyanın qarşısını almaq üçün xüsusi cihazların köməyi ilə kömək edir. Ancaq terminal böyrək çatışmazlığı vəziyyətində problemi kökündən yalnız bir böyrək köçürə bilər.
Hemodializlə, terapiya, digər müalicə növlərinin tükəndiyi zaman, diabet xəstəliyində böyrək zədələnməsinin terminal mərhələlərində aparılır.
Nefropatiyanın təhlükələri və qarşısının alınması üsulları
Diabet xüsusi bir klinik sindromu olan bir xəstəlikdirsə, patoloji prosesdə böyrəklərin iştirak dərəcəsini müəyyənləşdirmək çətindir. Uzun müddətdir (2 tip şəkərli diabet ilə, iyirmi ilə qədər ola bilər), böyrəklərin zədələnmə əlamətləri yoxdur. Yalnız əhəmiyyətli protein izolyasiyası ilə proteinuriya mərhələsində spesifik ödem görünür və qan təzyiqi vaxtaşırı yüksəlir. Hipertansif sindrom, bir qayda olaraq, xəstənin vəziyyətində şikayət və ya dəyişiklik yaratmır. Bu təhlükəlidir, çünki artan qan təzyiqi nəticəsində damar fəsadları inkişaf edə bilər: miyokard infarktı, beyin damar qəzası, vuruşa qədər.
Təhlükə budur ki, xəstə bir az pisləşmə hiss etmirsə və ya hiss etmirsə həkimə müraciət etmir. Şəkərli diabet xəstələrində xəstə olmağa qan şəkəri və metabolik məhsulların (keton cəsədləri, aseton) dalğalanmaları ilə izah olunur.
Böyrək çatışmazlığının ilkin mərhələlərinin inkişafı ilə onun təzahürləri qeyri-spesifikdir. Ümumi zəiflik, narahatlıq hissi və aydın olmayan intoksikasiya şəkərli diabetdə metabolik pozğunluqlara da aid edilə bilər. İnkişaf etmiş simptomlar dövründə azot birləşmələri ilə intoksikasiya əlamətləri görünür və uremiya inkişaf edir. Ancaq bu mərhələ geri dönməzdir və hətta kiçik dərman düzəlişlərinə cavab vermək çox çətindir.
Beləliklə, xəstənin diqqətlə daimi monitorinqi və planlı müayinəsi lazımdır, bunun sayəsində fəsadları vaxtında müəyyən etmək mümkündür.
Diabetik nefropatiyanın inkişafına və inkişafına mane olur:
Diabetik nefropatiyanın inkişaf mərhələsi:
- I mərhələ (böyrək hiperfunksiyası) - glomeruli içərisində filtrasiya və qan təzyiqi artır, böyrək hipertrofiyası meydana gəlir. Bu mərhələ nefropatiyanın inkişafında aparıcı rol oynayır.
- II mərhələ (böyrək toxumasında struktur dəyişikliklərinin başlanması - subklinik, "lal") - struktur dəyişiklikləri xarakterikdir, kapilyarların zirzəmi membranı qalınlaşır. Albominuriya yoxdur, sidikdə yalnız albuminin parçaları təyin olunur (albumin - “azalma”). Mümkün arterial hipertansiyon. Bu mərhələ orta hesabla albuminuriyanın başlanmasından 5 il əvvəl görünür.
- III mərhələ (başlanğıc nefropatiya, ya da mikroalbuminuriya mərhələsi) - şəkərli diabetin qurulduğu andan 5-15 il arasında inkişaf edir. Mikroalbominuriya xəstələrin 50% -dən çoxunda keçici ola bilər.
- IV mərhələ (şiddətli nefropatiya və ya makroalbuminuriya) - diabet diaqnozundan 10-20 il sonra inkişaf edir. Bu mərhələ glomerular filtrasiya dərəcəsinin azalması və əhəmiyyətli arterial hipertenziya ilə xarakterizə olunur.
- V mərhələ (uremik, terminal) - şəkərli diabetin təzahüründən 20 il ərzində və ya proteinuriyanın aşkarlanmasından 5 il ərzində özünü göstərir. Azot ifraz etmə funksiyasının pozulması, glomerular filtrasiyanın azalması, əhəmiyyətli arterial hipertenziya xarakterikdir. Belə xəstələrə hemodializ, böyrək nəqli göstərilir.
Hiperglisemiya diabetik nefropatiyanın, ümumiyyətlə angiopatiyanın inkişafının başlanğıc mexanizmidir. Yüksək keyfiyyətli glisemik nəzarət patologiyanın inkişaf riskini əhəmiyyətli dərəcədə azaldır.
Əsas mexanizmlər arasında zülal qlikozillasyonunun son məhsullarının toplanması, qlükoza mübadiləsinin hexosamin və polyol yollarının aktivləşdirilməsi, protein kinaz C, böyümə faktorları, sitokinlər və oksidləşdirici stres var.
İndi ailə üzvləri VİL və hepatit üçün test edəcəklər
Patomorfoloji dəyişikliklər kapilyarların zirzəmi membranının qalınlaşması, interkapillarar məkanda hialinin yığılması, anevrizmaların iştirakı ilə kapilyarların genişlənməsi, kəllədaxili hipertoniya, diabetik qlomeruloskleroz kimi təsvir olunur. Tubulopatiya da xarakterikdir, bu da boru hiperplaziyası, zirzəmi membranının qalınlaşması və boru quruluşlarında elektrolitlərin artan reabsorbsiyası şəklində özünü göstərir.
Diaqnoz meyarları
Diabetik nefropatiyanın diaqnozu diabetin növü, mərhələsi və müddəti nəzərə alınmaqla təyin edilir. Mikroalbuminuriya, proteinuriya və azotemiyanın olması da qiymətləndirilir. Ən erkən və ən həssas metodologiya mikroalbominuriyanın təyin edilməsidir. Mikroalbuminuriyanın meyarları sidikdə albumininin xaric olması (gündə 30-300 mq) və ya 20-200 mkq / dəq (bir gecədə sidik).
Diyabetik nefropatiyanın düzgün diaqnozu üçün aşağıdakı tədqiqatlar tələb olunur.
- Üç dəfə mikroalbuminuriyanın təyini.
- Albominuriyanın qiymətləndirilməsi - sidik ümumi analizi ilə və ya gündəlik sidikdə.
- Sidik çöküntülərinin analizi.
- Kreatinin və karbamid dəyərlərinin (qan serumu), glomerular filtrasiya dərəcəsinin təyini.
Sıx glisemik nəzarət və qan təzyiqinin normallaşdırılması diabetik nefropatiyanın təzahürlərinin düzəldilməsində əsas məqamdır və onun inkişafını əhəmiyyətli dərəcədə azaldır (hədəf səviyyəsi - HbA1C -
Mogensen təsnifatı
Bu günə qədər, həkimlər 1983-cü ildə inkişaf etdirilən və xəstəliyin müəyyən bir mərhələsini təsvir edən Mogensen təsnifatından çox istifadə edirlər:
- Diabetes mellitusun ilk erkən mərhələlərində meydana gələn böyrəklərin hiperfunksiyası hipertrofiya, hiperperfüzyon və böyrəklərin hiperfiltrasiyası ilə özünü göstərir,
- glomerular zirzəmi membranının qalınlaşması, mesangiumun genişlənməsi və eyni hiperfiltrasiya ilə böyrəklərdə I-struktur dəyişikliklərinin görünüşü. Bu diabetdən 2 ilə 5 il arasında ortaya çıxır,
- nefropatiyanın başlanğıcı. Xəstəliyin başlanmasından 5 il əvvəl başlayır və özünü mikroalbuminuriya (gündə 300-dən 300 mq-a qədər) və glomerular filtrasiya dərəcəsinin artması (qısaldılmış GFR) ilə hiss edir.
- elan olunan nefropatiya 10-15 il ərzində diabetə qarşı inkişaf edir, proteinuriya, hipertansiyon, GFR və sklerozda özünü göstərir, glomeruli'nin 50% -dən 75% -ə qədərini əhatə edir,
- uremiya diabetdən 15-20 il sonra meydana gəlir və nodüler və ya tam, ümumi diffuz qlomeruloskleroz, böyrək dəyişikliklərinə əsaslanan təsnifata GFR-in azalması ilə xarakterizə olunur.
Geniş praktik istifadədə və tibbi arayış kitablarında böyrəklərdə quruluş dəyişikliklərinə əsaslanan diabetik nefropatiyanın mərhələlərinə görə təsnifat da müəyyən edilmişdir:
- böyrək hiperfiltrasiyası. Böyrək glomerulisində qan axınının sürətlənməsində, sidik həcminin və orqanın həcminin artmasında özünü göstərir. 5 ilədək davam edir
- mikroalbuminuriya - sidikdə albumin proteinlərinin səviyyəsində bir qədər artım (gündə 30 ilə 300 mq arasında). Zamanında diaqnoz və müalicə bu mərhələdə 10 il uzada bilər,
- makroalbuminuriya (UIA) və ya proteinuriya. Bu filtrasiya dərəcəsinin kəskin bir azalması, böyrək qan təzyiqində tez-tez bir atlama. Sidikdə albumin zülallarının səviyyəsi 200 ilə 2000 mq / qaşın arasında dəyişə bilər. UIA mərhələsinin diabetik nefropatiyası diabetin başlanğıcından 10-15-ci ilədək görünür,
- tələffüz olunan nefropatiya. Daha aşağı bir glomerular filtrasiya dərəcəsi (GFR) və böyrək damarlarının sklerotik dəyişikliklərə həssaslığı ilə xarakterizə olunur. Bu mərhələ yalnız böyrək toxumalarında I dəyişikliklərindən 15-20 il sonra diaqnoz edilə bilər.
- xroniki böyrək çatışmazlığı (CRF)) Bu diabet ilə 20-25 illik həyatdan sonra görünür.
Diabetik nefropatiyanın ilk 2 mərhələsi (böyrək hiperfiltrasiyası və mikroalbuminuriya) xarici simptomların olmaması ilə xarakterizə olunur, sidik həcmi normaldır. Bu diabetik nefropatiyanın preklinik mərhələsidir. Yalnız bəzi xəstələrdə mikroalbuminuriya mərhələsinin sonunda zaman zaman artan təzyiq müşahidə oluna bilər.
Proteinuriya mərhələsində xəstəliyin simptomları artıq xarici görünür:
- şişkinlik meydana gəlir (üzün və ayaqların ilkin şişməsindən bədən boşluqlarının şişməsinə qədər);
- qan təzyiqində kəskin dəyişikliklər müşahidə olunur,
- ağırlıq və iştahanın kəskin azalması,
- bulantı, susuzluq,
- xalsızlıq, halsızlıq, yuxululuq.
Xəstəliyin gedişatının son mərhələlərində yuxarıdakı əlamətlər güclənir, sidikdə qan damlaları görünür, böyrəklərin damarlarında qan təzyiqi diabet xəstəsi üçün həyati təhlükə yaradan göstəricilərə qədər artır.
Sidikdə albumin proteininin miqdarını təyin etmək üçün yalnız xüsusi testlərdən keçməklə mümkün olan inkişafının erkən preklinik mərhələlərində bir xəstəlik diaqnozu qoymaq çox vacibdir.
Etimoloji inkişaf nəzəriyyələri
Bilmək vacibdir! Zamanla şəkər səviyyəsindəki problemlər görmə, dəri və saç, xoralar, qanqrena və hətta xərçəng şişləri kimi problemlərin hamısına səbəb ola bilər! İnsanlar şəkər səviyyələrini normallaşdırmaq üçün acı təcrübə öyrətdilər ...
Diabet xəstələrində nefropatiyanın inkişafının aşağıdakı etimoloji nəzəriyyələri məlumdur:
- genetik nəzəriyyə böyrək xəstəliklərinin əsas səbəbini, irsi meylli vəziyyətdə görür, şəkərli diabet xəstəliyinin özündə olduğu kimi böyrəklərdə damar ziyanının inkişafı da sürətlənir,
- hemodinamik nəzəriyyədə deyilir ki, şəkərli diabetdə hipertansiyon (böyrəklərdə qan dövranı pozulur), bunun nəticəsində böyrək damarları toxumaların zədələndiyi yerlərdə sidik, çökmə və skleroz (izlər) meydana gətirən çox sayda albumin zülalının güclü təzyiqinə tab gətirə bilmir,
- mübadilə nəzəriyyəsi, diabetik nefropatiyada əsas dağıdıcı rol yüksəlmiş qan qlükoza aiddir. "Şirin toksin" dəki qəfil artımlardan böyrək damarları filtrasiya funksiyasını tam öhdəsindən gələ bilmir, bunun nəticəsində metabolik proseslər və qan axını pozulur, yağların çökməsi və natrium ionlarının yığılması səbəbindən boşluqlar daralır və daxili təzyiq artır (hipertoniya).
Bu videoya baxaraq şəkərli diabetdə böyrək zərərini gecikdirmək üçün nə edəcəyinizi tapa bilərsiniz.
Bu günə qədər tibb mütəxəssislərinin gündəlik həyatında ən çox yayılmış və ən çox istifadə ediləni, patoloji inkişafının aşağıdakı mərhələlərini əhatə edən diabetik nefropatiyanın təsnifatıdır: hiperfunksiya, başlanğıc struktur dəyişiklikləri, diabetik nefropatiyanın başlanğıc və elan edilməsi, uremiya.
Xroniki böyrək çatışmazlığının başlanğıcını mümkün qədər gecikdirmək üçün xəstəliyin erkən preklinik inkişaf mərhələlərində vaxtında diaqnoz qoymaq vacibdir.
Diabetik nefropatiyanın simptomları
Patoloji - yavaş-yavaş irəliləyir və simptomlar xəstəliyin mərhələsindən asılıdır. Aşağıdakı mərhələlər fərqlənir:
- Asimptomatik mərhələ - klinik təzahürlər yoxdur, lakin glomerular filtrasiya dərəcəsinin artması böyrək toxuması fəaliyyətinin pozulduğunu göstərir. Böyrək qan axınının və böyrək hipertrofiyasının artması qeyd edilə bilər. Sidikdə mikroalbuminin səviyyəsi gündə 30 mq-dan çox deyil.
- İlkin struktur dəyişiklikləri mərhələsi - böyrək glomeruli strukturunda ilk dəyişikliklər görünür (kapilyar divarın qalınlaşması, mezangiumun genişlənməsi). Mikroalbuminin səviyyəsi normadan çox deyil (gündə 30 mq) və böyrəkdə artan qan axını və müvafiq olaraq glomerular filtrasiya artmışdır.
- Prenefrotik mərhələ - mikroalbuminin səviyyəsi normadan artıqdır (gündə 30-300 mq), lakin proteinuriya səviyyəsinə çatmır (və ya proteinuriya epizodları əhəmiyyətsiz və qısa olur), qan axını və glomerular filtrasiya ümumiyyətlə normaldır, lakin artırıla bilər. Onsuz da yüksək qan təzyiqi epizodları qeyd oluna bilər.
- Nefrotik mərhələ - proteinuriya (sidikdəki protein) qalıcı olur. Dövri olaraq hematuriya (sidikdəki qan) və silindruriya qeyd edilə bilər. Böyrək qan axını və glomerular filtrasiya dərəcəsi azalır. Arterial hipertansiyon (artan qan təzyiqi) davamlı olur. Edema birləşir, anemiya meydana gəlir, bir sıra qan parametrləri artır: ESR, xolesterol, alfa-2 və beta-globulinlər, betalipoproteinlər. Kreatinin və karbamid səviyyəsi bir qədər yüksəkdir və ya normal həddədir.
- Nefrosklerotik mərhələ (uremik) - böyrəklərin filtrasiya və konsentrasiyası funksiyaları kəskin şəkildə azalır, bu da qanda üre və kreatinin səviyyəsinin nəzərəçarpacaq dərəcədə artmasına səbəb olur. Qan zülalının miqdarı əhəmiyyətli dərəcədə azalır - tələffüz edem əmələ gəlir. Sidikdə proteinuriya (sidikdəki protein), hematuriya (sidikdəki qan), silindruriya aşkar edilir. Anemiya ağırlaşır. Arterial hipertansiyon davamlıdır və təzyiq çox sayda olur. Bu mərhələdə qan qlükoza miqdarının çox olmasına baxmayaraq, sidikdə şəkər aşkar edilmir. Təəccüblüdür ki, diabetik nefropatiyanın nefrosklerotik mərhələsi ilə endogen insulinin deqradasiya dərəcəsi azalır və sidikdə insulinin ifrazı da dayanır. Nəticədə ekzogen insulinə ehtiyac azalır. Qan qlükoza səviyyəsi azalda bilər. Bu mərhələ xroniki böyrək çatışmazlığı ilə başa çatır.