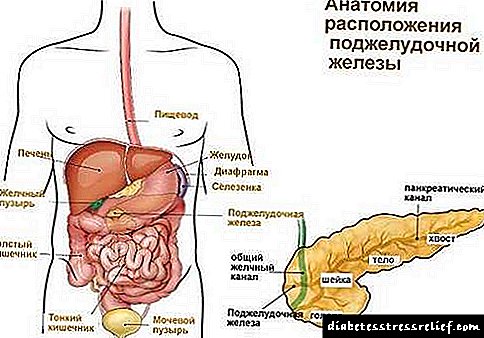
Kəskin pankreatitin patogenezindəki əsas əlaqə
V.S görə. Savelieva et al., 2001
Sekresiyanın stimullaşdırılması + dəyərsizləşmiş axın
Tripsinogenin tripsinə çevrilməsi:
| Proenzimlərin aktivləşdirilməsi (lipazlar da daxil olmaqla) | Kininlərin kininogendən təcrid edilməsi | Fosfolipaza A aktivləşdirmə |
| Hüceyrə yağlarının qliserin və safra turşularına parçalanması | Bradikinin, histamin, serotoninin meydana gəlməsi | Zəhərli lizoletsitinin və lizosefalinin hüceyrə membranlarından sərbəst buraxılması |
| Yağlı nekrozun meydana gəlməsi | Kapilyar keçiriciliyin artması, pozulmuş mikrosirkulyasiya, işemiya, hipoksiya, asidoz, ağrı və ümumiləşdirilmiş vazodilatasiya |
Kəskin pankreatitin patogenezinin əsasını pankreas fermentlərinin və müxtəlif təbiətdəki sitokinlərin lokal və sistematik təsirləri təşkil edir. Tripsin xəstəliyin patogenezində əsas rolu olan ferment nəzəriyyəsi aparıcı hesab olunur. Kəskin pankreatitin polietiologiyası daxilində bir neçə tetikleyici amilin birləşməsi proteolit fermentlərinin intasinar aktivləşməsinin və mədəaltı vəzinin otokatalitik həzminin əsas nöqtəsidir. Bir acinar hüceyrəsinin sitoplazmasında, zymogen qranulalarının və lizosomal hidrolazaların birləşməsi müşahidə olunur ("kolokalizasiya nəzəriyyəsi"), bunun nəticəsində proenzimlər mədəaltı vəzinin interstitiyasına proteazların sonrakı buraxılması ilə aktivləşir. Tripsinojenin aktivləşdirilməsi və onun tripsinə keçməsi, bütün digər proenzimlərin güclü bir patoloji biokimyəvi reaksiyaların meydana gəlməsi ilə güclü bir aktivatordur. Xəstəliyin patogenezində ferment sistemlərinin vaxtından əvvəl aktivləşməsi çox vacibdir və erkən aktivləşdirmə mexanizmi hüceyrə membranlarına ziyan və transmembran qarşılıqlı təsirinin pozulması ilə əlaqələndirilir.
Bir acinar hüceyrəsinə ziyan dəydikdə pankreas nekrozunun patogenezinin real mexanizmlərindən biri, hüceyrədəki və xaricindəki kalsium ionlarının konsentrasiyasında dəyişiklikdir, bu da tripsinin aktivləşməsinə səbəb olur. Hüceyrədə kalsium ionlarının artan konsentrasiyası ilə, trombositlərin aktivləşdirmə faktorunun (əsas iltihab vasitəçisi) hüceyrədaxili sintezi başlanır.
Pankreasdakı ferment sistemlərinin avtomatik aktivləşdirilməsinin digər mexanizmləri: ferment-inhibitor sistemindəki disbalans və ya müvafiq genin mutasiyası fonunda inkişaf edən tripsin inhibitorlarının çatışmazlığı (alfa-1-antitripsin və ya alfa-2-makroqlobulin).
Tripsin şiddətli patobiokimyəvi reaksiyaların əsas aktivatorudur, lakin patoloji reaksiyaların şiddəti bütün pankreas ferment sistemlərinin (tripsin, chimotrypsin, lipaz, fosfolipaza A2, elastaz, karboksipeptidaz, kollagenaz və s.) İnteqrasiya edilmiş birləşməsinin təsiri ilə əlaqədardır.
Aktivləşdirilmiş pankreas fermentləri təcavüzün əsas amilləri kimi çıxış edir, yerli təsir göstərir, retroperitoneal boşluğa, qarın boşluğuna, portal damar vasitəsilə qaraciyərə, limfa damarları vasitəsilə sistem dövranına daxil olur. Fosfolipaza A2 hüceyrə membranlarını məhv edir, lipaz hüceyrədaxili trigliseridləri yağ turşularına hidroliz edir, kalsiumla birlikdə pankreasda yağ (lipolitik) nekrozun struktur elementlərini, retroperitoneal boşluğun və peritonun tərkib hissələrini əmələ gətirir. Tripsin və ximotripsin toxuma zülallarının proteolizinə səbəb olur, elastaz damar divarını və interstisial birləşdirici toxuma strukturlarını məhv edir, bu da hemorragik (proteolitik) nekrozun inkişafına səbəb olur. Nekrobiozun ortaya çıxan ocaqları, mədəaltı vəzi və retroperitoneal toxumada perifokal demarkasiya zonası olan nekroz ilk növbədə aseptikdir.
Kəskin pankreatitin patogenezində mühüm bir əlaqə ikincil təcavüz amillərinin meydana gəlməsi ilə kallikrein-kinin sisteminin tripsin aktivləşdirilməsidir: bradykinin, histamin, serotonin. Bu, damar keçiriciliyinin artması, pozulmuş mikrosirkulyasiya, mədəaltı vəzdə və retroperitoneal boşluqda ödem meydana gəlməsi, qarın boşluğuna artan eksudasiya ilə müşayiət olunur.
Yerli və sistematik iltihab reaksiyalarının patogenezi, mikrosirkulyasiya və sistem hemodinamikası, ürək və tənəffüs çatışmazlığı ilə əlaqəli üçüncü dərəcəli təcavüz amillərinə müxtəlif iltihab vasitəçilərinin (sitokinlərin) mononükleer hüceyrələri, makrofagları və neytrofilləri daxildir: interleukins 1, 6 and 8, nekroz amili. şişlər, trombositlərin aktivləşdirilməsi faktoru, fosfolipaza A2-nin pankreatik olmayan forması, prostaqlandinlər, tromboksan, leykotrienlər, azot oksidi.
Proinflamatuar sitokinlərə aşağıdakılar daxildir: şiş nekroz amili, interleykinlər 1-beta və 6, iltihab əleyhinə olanlar - interlokinlər 1 və 10. Xəstəliyin başlanğıcında bütün iltihab vasitəçilərinin pankreas, qaraciyər, ağciyərlərdə, dalaqda və sistem dövranında konsentrasiyası artır, bu da inkişaf mexanizmlərini izah edir. yerli, orqan və sistematik iltihab reaksiyaları.
Pankreasda, retroperitoneal boşluqda, qarın boşluğunda və mədə-bağırsaq traktının lümenində kəskin pankreatit zamanı əmələ gələn müxtəlif fermentlər, sitokinlər və metabolitlər, pankreatogen toksinemiyanın inkişafı ilə sistem qan dövranına və torakal limfatik kanal vasitəsilə sistem dövranına daxil olur. Retroperitoneal boşluqdan kənar qarın lokalizasiyası orqanlarına gedən ilk hədəf orqanlar qaraciyər və ağciyərlər, ürək, beyin və böyrəklərdir. Xəstəliyin başlanğıcında bu biokimyəvi birləşmələrin güclü sitotoksik təsirinin nəticəsi kəskin pankreatit ilə xəstənin vəziyyətinin şiddətini təyin edən pankreatogen şok və çoxsaylı orqan xəstəliklərinin inkişafıdır.
Sistemli pozğunluqların patogenezində, septik komplikasiyanın inkişafından əvvəl, bağırsaq mikroflorası tərəfindən mədə-bağırsaq traktının lümenində əmələ gələn qram-mənfi bakteriyaların (endotoksin) hüceyrə divarının lipopolisakkaridi də vacibdir. Kəskin pankreatitdə endogen mikrofloranın və qram mənfi bağırsaq bakteriyalarının endotoksininin hərəkəti mədə-bağırsaq traktının, qaraciyər və ağciyərlərin retikuloendotelial sisteminin metabolik və maneə funksiyalarının funksional (daha az morfoloji) pozuntusu ilə eyni şəraitdə baş verir.
Endogen mikrofloranın mədə-bağırsaq traktından mədəaltı vəzi və retroperitoneal boşluğunun toxumasına hərəkəti dağıdıcı pankreatitin patogenezində əsas əlaqələndiricidir. Bu proses, kəskin pankreatitin ilkin, "erkən" (infeksiyadan əvvəl) və sonrakı "gec" (septik) mərhələləri arasında birləşdirici əlaqədir.
Kəskin pankreatitin patogenezində iki əsas mərhələ fərqlənir. Birinci mərhələ, xəstəliyin başlanğıcından ilk günlərdə, mədəaltı vəzin iltihabı, otoliz, nekrobioz və nekroz, retroperitoneal toxuma aseptik olduqda sistematik bir reaksiya meydana gəlməsi ilə əlaqədardır. Bu şərtlərdə, xəstəliyin ilk həftəsində, patomorfoloji pozğunluqların şiddətindən asılı olaraq, kəskin pankreatitin aşağıdakı formalarının əmələ gəlməsi mümkündür:
nekrobioz, iltihab və prosesin delimitasiyası ilə kəskin interstitial pankreatit inkişaf edir (edematoz forma),
yağlı və ya hemorragik nekroz ilə - steril pankreatik nekroz (nekrotik pankreatit).
Kəskin pankreatit ilə xəstənin vəziyyətinin ağırlığı xəstəliyin patomorfologiyası və pankreatogen toksinemiya, pankreatogen şok və çoxlu orqan çatışmazlığı ilə əlaqədardır. Vaxtında aparılan terapevtik tədbirlər ilə patoloji prosesi interstisial pankreatit mərhələsində dayandırmaq olar, əks halda, pankreatik nekroz olur.
Pankreas nekrozunda bir nəticə ilə xəstəliyin irəliləməsi ilə patoloji proses xəstəliyin 2-3-cü həftəsində müxtəlif lokalizasiya nekroz zonalarının infeksiyası ilə əlaqəli kəskin pankreatitin ikinci (septik) mərhələsinə keçir. Bu şərtlərdə birinci faza bənzər vasitəçilərin yenidən aktivləşməsi və çoxalması baş verir, bunun səbəbi nekroz zonalarını kolonlaşdıran mikroorqanizmlərin toksinləridir. Xəstəliyin yoluxucu mərhələsində patoloji reaksiyaların ifraz olunan septik şoku və çoxsaylı orqan çatışmazlığı olan müxtəlif pankreas nekrozu və qarın sepsisinin yoluxmuş formalarının formalaşmasında keyfiyyətcə yeni mərhələdir. Pankreas nekrozu ilə yoluxmanın orta tezliyi 30-80% -dir, bu pankreas nekrozunun yayılması, xəstəliyin başlama vaxtı, konservativ terapiyanın xarakteri və cərrahi müalicənin taktikası ilə müəyyən edilir. Pankreas nekrozu ilə infeksiyanın inkişafı patomorfoloji prosesin təkamülündə vacib bir mərhələ kimi qəbul edilməlidir.
Nekrotik lezyonların yayılma dərəcəsi ilə yoluxma ehtimalı arasında birbaşa əlaqə var. Nekrozun yoluxmuş formaları xəstəliyin ilk həftəsində hər dördüncü xəstədə, ikinci həftədə pankreas nekrozundan əziyyət çəkən xəstələrin demək olar ki, yarısında, xəstəliyin başlanğıcından üçüncü və dördüncü həftələrdə dağıdıcı pankreatit olan hər üçüncü xəstədə aşkar edilir.
Pankreatogen infeksiyanın ən çox yayılmış törədiciləri: E. coli (26%), Pseudomonas aeruginosa (16%), Stafilokok (15%), Klebsiella (10%), Streptococcus (4%), Enterobakter (3%) və Anaerobes. Mantar infeksiyası, əvvəlki antibiotik terapiyasının müddəti ilə əlaqədar olan pankreas nekrozunun başlanmasından 2 həftə və ya daha çox müddət sonra inkişaf edir.
Pankreas nekrozunun ilkin steril bölgələrinin infeksiyası endogen (kolonik) və ekzogen (reanimasiya şöbəsinin ətrafından drenaj və tamponlarla işləyən xəstədə) fürsətçi mikrofloranın çirklənməsi ilə yaranır.
Kəskin pankreatit haqqında ilk məlumatlar
1641 - Hollandiyalı həkim van Tulp N. (Tulpius), yarılma zamanı pankreas absesini ilk müşahidə etdi.
1578 - Alberti S. - Kəskin pankreatik iltihabın bölmə monitorinqinin ilk təsviri.
1673 - Greisel, xəstəliyin başlanmasından 18 saat sonra ölümlə nəticələnən və mədəaltı nekrozun klinik bir hadisəsini təsvir etdi və yarılma ilə təsdiqləndi.
1694 - Diemenbroek I., püskürən pankreatitdən əziyyət çəkən Leydendəki bir tacirdə pankreas nekrozunun patoanatomik semiotiklərini müşahidə etdi.
1762 - Stoerk "mədəaltı vəzində qanaxmanın klinik görünüşünü izah etdi.
1804 - Portal, pankreas nekrozu və absesi müşahidələrini təsvir etdi.
1813 - Perival pankreasın böyük bir absesi vəziyyətini müşahidə etdi.
1830 - Rekur tibb ictimaiyyətinə çoxlu absesi olan bir pankreas hazırlığını nümayiş etdirdi.
1831 - Lawrence hemorragik pankreatit haqqında bir araşdırma nəşr etdi.
1842 - Klaessen ilk klinik olaraq tanınan kəskin pankreatit
1842 - Karl Rokytansky mədəaltı vəzinin iltihabi xəstəliklərinin patoloji mənzərəsini öyrəndi
1864 - Ancelet, Parisdə ilk mədəaltı vəzi xəstəliyi haqqında kitab nəşr etdi.
1865 - Karl Rokytansky hemorragik pankreatitin patoloji anatomiyasını ətraflı öyrəndi.
1866 - Spiess, pankreasdakı "geniş qanaxma" dan ölüm hadisəsini təsvir etdi.
1867 - Luka və Klebs, yalançı pankreas kistasının ilk perkutan ponksiyonunu ilk edənlər idi, lakin xəstə tezliklə öldü.
1870 - Klebs - Amerikalı patoloq, kəskin pankreatitin ilk təsnifatını inkişaf etdirdi, bu da o qədər uğurlu oldu ki, bir çox davamçılarının əsərlərində yalnız müxtəlif dəyişikliklər edildi.
1874 - Zenker mədəaltı vəzinin "apopleksiyasını" təsvir etdi.
1881 - Tirsh və Kulenkampf post-nekrotik kistlərin xarici drenajını təklif etdilər.
1882 - Amerikalı cərrah Bozeman, böyük bir yumurtalıq kistini simulyasiya edən pankreas kistasını uğurla çıxardı.
1882 - Balser kəskin pankreatitdə yağ nekrozunun morfoloji tədqiqatlarını aparmışdır.
1882 - Gussenbauer, yalançı pankreas kisti diaqnozu qoyub və böyük damarlara yaxın olduğuna görə eksizasiyasının mümkünsüzlüyünə görə eyni vaxtda sistostomiya (marsupializasiya) həyata keçirib.
1886 - Mikulicz, pankreas nekrozu və pankreas absesi üçün marsupializasiya təklif etdi.
1886 - Amerikalı cərrah Senn cərrahi müalicə təklif etdi Əməliyyat müdaxiləsinin pankreas nekrozu və ya absesi ilə xəstəliyin nəticəsinə müsbət təsir edəcəyinə əmin idim.
1889 - ABŞ-ın Massaçusets xəstəxanasında bir patoloq olan Reginald Fitz, kəskin pankreatitin beş formasını özündə cəmləşdirən ilk təsnifatı təklif etdi. Tezliklə huşunu itirdiyi təcili əməliyyatın tərəfdarı olduğunu, "erkən əməliyyatın təsirsiz və təhlükəli olduğunu" bildirdi.
1890 - Pankreas xəstəliklərinin cərrahi müalicəsinə dair ilk bələdçi (Braun) nəşr olundu.
1894 - Kəskin pankreatit problemi ilk dəfə Almaniyadakı cərrahlar konqresində müzakirə edildi, Kerte təcili əməliyyat üçün taktika təklif etdi.
1895 - Pankreas xəstəliklərinin patoloji anatomiyası (Diekhoff) ilə bağlı ilk monoqrafiya nəşr olundu.
1896 - Avstriyalı patoloq Chiari H. pankreas nekrozu və parapankreatik yağ toxumasının inkişafında "özünü həzm etməyin" əhəmiyyəti barədə bir fərziyyə irəli sürdü.
1897 - Rus cərrah Martynov A.V. Rusiyanın pankreas xəstəlikləri ilə bağlı ilk dissertasiyasını müdafiə etdi. Kəskin pankreatit diaqnozunun çətinliyini izah edərək yazdı: "Kəskin pankreatitin tanıması zamanı" səhv bir qayda, düzgün bir diaqnoz istisna olunur. " A. Martynov, onun üçün çağdaş pankreas xəstəliklərinin öyrənilmə mərhələsini "patologiyanın klinik tərəfi ilə tanışlıq dövrü" adlandırmışdır.
1897 - Hale-White N.N. Pankreasın müxtəlif xəstəliklərini 142 müşahidədən və bu orqanın parenximasında və kanallarında patoloji dəyişikliklərinin demək olar ki, bütün variantlarını özündə birləşdirən Londondakı Guy's Hospital Prospect-də hesabat yayımladı.
1899 - Razumovsky, ölümcül bir nəticənin pankreas qanaxmasının adi sonunu göstərməsinə baxmayaraq, "məlum hallarda, sağalmanın mümkün olduğunu" göstərdi.
1900 - Bessel-Hagen, sistogastrostomiya ilə pankreas kistlərinin drenajını təklif etdi.
1901 - Opie E. L. və Halsted W. Ş. xolelitiaz və hemorragik pankreatit arasındakı etiopatogenetik əlaqəyə işarə edərək, "ümumi kanal nəzəriyyəsi" formalaşdırdı.
Əsas səhifəyə qayıdın. YA SİFARİŞ QOYUN

 Kəskin pankreatitin etiologiyası əsasən xroniki alkogolizm ilə əlaqələndirilir. Bu vəziyyətdə xəstəliyin inkişaf nümunəsi qaraciyər və bezlərin kanallarında disfunksiyadır.
Kəskin pankreatitin etiologiyası əsasən xroniki alkogolizm ilə əlaqələndirilir. Bu vəziyyətdə xəstəliyin inkişaf nümunəsi qaraciyər və bezlərin kanallarında disfunksiyadır. Biliyer pankreatitin patogenezi safra və pankreas suyunun daxil olması ilə əlaqələndirilir. Bu cür proseslər onikibarmaq bağırsaqda və safra yollarında təzyiq artdıqda tetiklenir. Buna əsaslanaraq, qaraciyər və safra yollarına ziyan vuran xroniki iltihablı bir proses olaraq xəstəliyin tərifi meydana gəldi.
Biliyer pankreatitin patogenezi safra və pankreas suyunun daxil olması ilə əlaqələndirilir. Bu cür proseslər onikibarmaq bağırsaqda və safra yollarında təzyiq artdıqda tetiklenir. Buna əsaslanaraq, qaraciyər və safra yollarına ziyan vuran xroniki iltihablı bir proses olaraq xəstəliyin tərifi meydana gəldi. Pankreatitin kəskin dövrdə nə vaxt baş verdiyini müəyyən etmək asandır. Bu vəziyyətdə xəstəliyin klinik mənzərəsi daha qabarıq şəkildə özünü göstərir.
Pankreatitin kəskin dövrdə nə vaxt baş verdiyini müəyyən etmək asandır. Bu vəziyyətdə xəstəliyin klinik mənzərəsi daha qabarıq şəkildə özünü göstərir.