Tip 2, insulinə bağlı olmayan şəkərli diabet
İnsulinə bağlı diabet mellitus (I tip), mədəaltı vəzi Langerhans hüceyrələri tərəfindən insulin sintezinin çatışmazlığı, serum qlükoza artması ilə nəticələnən, lakin hüceyrələrdəki çatışmazlıqdan yaranan xroniki bir endokrin xəstəlikdir. Bütün diabet halları arasında bu növ halların 10% -ə qədərində baş verir. Bu xəstəlik ən çox gənclərdə olur.
Baş vermə səbəbləri
İnsulindən asılı diabet xəstəliyinin inkişafının dəqiq səbəbi müəyyən edilməmişdir. Bununla birlikdə, onun inkişafına kömək edən bir neçə səbəbli amil var:
- irsi meyl (valideynlərdən birində I tip şəkərli diabetin olması halında, uşaqda bunun inkişaf ehtimalı 2-10%);
- viral infeksiya (ötürülən viral hepatit, rubella, tepki, Coxsackie virusları),
- zəhərli təsirlər (pestisidlər, nitrosaminlər, streptozosin, siçovul zəhəri, bəzi dərmanlar),
- hüceyrə toxunulmazlığının otoimmün reaksiyası (insulindən asılı diabet xəstəliyi tez-tez başqa bir otoimmün patoloji ilə birləşir - diffuz toksik guatr, tirotoksikoz, vitiligo və s.)
I tip diabetin əsas patogenetik əlaqəsi insulin istehsal edən pankreas β hüceyrələrinin (Langerhans adaları) 80-90% -nin ölümüdür. Nəticədə insulin çatışmazlığı inkişaf edir, bu da qan şəkərinin artmasına və bədən hüceyrələrinə çatışmazlığına səbəb olur.
İnsulindən asılı diabet xəstəliyinin simptomları
Bu patoloji ilə hər cür maddələr mübadiləsi pozulur: elektrolit, protein, fermentativ, immun, peptid və su. İnsulinə bağlı diabet mellitus, bir qayda olaraq, gənc və ya gənc yaşda güclü susuzluq, quru ağız, şiddətli halsızlıq, baş ağrısı, iştahın artması ilə kilo itkisi, yuxu pozğunluğu, qıcıqlanma və tez-tez həddindən artıq siymə ilə özünü büruzə verir. Dərinin qaşınması və quruluğu, dərinin püstüler infeksiyası, buzov əzələlərinin görmə pozğunluğu və spazmları, ürək bulanması, qarın ağrısı, nokturiya (gecə diurezinin yayılması) da qeyd edilə bilər. Xəstəliyin gedişində, beyin damarlarının aterosklerozu, koronar damarlar, diabetik ayaq sindromu, nefropatiya (böyrək disfunksiyası), (görmə kəskinliyinin azalması), neyropatiya (paresteziya, soyuq ekstremallar və s.), Tez-tez infeksiyalar kimi fəsadların əlamətləri görünə bilər. İnsulin terapiyası olmadıqda, ağızdan asetonun qoxusu görünür, ketoasidoz və dəyərsizləşmiş şüur komaya qədər inkişaf edir. Ketoasidoz şəkər əvəzinə yağların parçalanması (enerji mənbəyi kimi) səbəbindən meydana gəlir, bu da keton cisimlərinin sayını artırır.
İnsulindən asılı olmayan diabet xəstəliyi haqqında nə bilmək lazımdır
Əvvəlcə qeyd edirik ki, diabet yüksək qan qlükoza ilə xarakterizə olunur. Eyni zamanda, bir adam artan sidik, halsızlıq kimi simptomları hiss edir. Mantar lezyonları dəridə görünür, aradan qaldırıla bilməz. Bundan əlavə, diabet görmə, yaddaş və diqqət itkisi, eləcə də digər problemlər ola bilər.
Şəkər xəstəliyinə nəzarət edilmirsə və bu çox yaygındırsa, insan vaxtından əvvəl ölə bilər. Ölüm səbəbləri qanqren, ürək-damar patologiyaları, son mərhələli böyrək çatışmazlığıdır.
İnsulindən asılı olmayan diabetli diabet əsasən orta yaşda - qırx ildən sonra inkişaf edir. Ancaq son zamanlarda gənclərdə belə bir xəstəlik getdikcə daha çox rast gəlinir.Bu xəstəliyin səbəbləri qidalanma, artıq çəki və məşq olmamasıdır.
Bu tip diabet xəstəliyi müalicə edilmirsə, illər keçdikcə bədəndə hormon insulininin davamlı çatışmazlığı və hiperglisemiya üçün zəif kompensasiya ilə insulindən asılı hala gəlir. Müasir şəraitdə bu nadir hallarda olur, çünki bir çox xəstə müalicənin olmaması və ya düzgün olmayan müalicəsi səbəbindən ağırlaşmalardan ölür.
Niyə bədən insulindir

Bu qan qlükoza nəzarət edən ən vacib hormondur. Onun köməyi ilə qandakı tərkibi tənzimlənir. Nədənsə insulin istehsalı dayanarsa (və bu vəziyyət insulin vurmaqla kompensasiya edilə bilməz), onda insan tez ölür.
Sağlam bir bədəndə qan şəkəri səviyyəsinin kifayət qədər dar bir sıra olduğunu bilməlisiniz. Belə bir çərçivədə yalnız insulinin sayəsində keçirilir. Onun təsiri altında qaraciyər və əzələ hüceyrələri qlükoza uzanır və onu glikogenə çevirir. Glikogenin yenidən qlükoza çevrilməsi üçün mədəaltı vəzidə istehsal olunan qlükaqon lazımdır. Bədəndə qlikogen yoxdursa, o zaman proteindən qlükoza istehsal olunmağa başlayır.
Bundan əlavə, insulin qlükoza yağda çevrilməsini təmin edir, bu da bədənə yığılır. Karbohidratlarla zəngin bir çox qida istehlak etsəniz, qanda daim yüksək səviyyədə insulin olur. Buna görə arıqlamaq çox çətindir. Üstəlik, qanda insulin nə qədər çox olsa, arıqlamaq bir o qədər çətin olacaq. Karbohidratların metabolizmasında bu cür pozğunluqlara görə diabet inkişaf edir.
Diabetin əsas simptomları

Xəstəlik tədricən inkişaf edir. Adətən bir insan bu barədə bilmir və xəstəlik təsadüfən diaqnoz qoyulur. İnsulindən asılı olmayan şəkərli diabet aşağıdakı xarakterik əlamətlərə malikdir:
- görmə pozğunluğu
- pis yaddaş
- yorğunluq
- qaşınma dərisi
- mantar dəri xəstəliklərinin görünüşü (bunlardan xilas olmaq çox çətin olsa da),
- artan susuzluq (bir insanın gündə beş litrə qədər maye içə biləcəyi olur),
- tez-tez sidikləmə (unutmayın ki, gecə olur və bir neçə dəfə)
- alt ekstremitələrdə qəribə karıncalanma və uyuşma hissi, gəzinti zamanı - ağrının yaranması,
- müalicə etmək çox çətin olan xırıltılı inkişaf
- qadınlarda, menstrual dövrü pozulur, kişilərdə - potensiallıq.
Bəzi hallarda şəkərli diabet aşkar simptomlar olmadan baş verə bilər. Qəfil miyokard infarktı və ya vuruş da insulinə bağlı olmayan diabet xəstəliyinin təzahürüdür.
Bu xəstəliklə bir insan artan iştaha sahib ola bilər. Bu, bədənin hüceyrələrinin insulin müqavimətinə görə qlükoza udmadığı üçün baş verir. Bədəndə çox miqdarda qlükoza varsa, ancaq bədən onu udmursa, o zaman yağ hüceyrələrinin parçalanması başlayır. Yağın parçalanması ilə bədəndə keton cisimləri görünür. Bir adamın xaric etdiyi havada asetonun qoxusu görünür.
Keton cəsədlərinin yüksək konsentrasiyası ilə qanın pH dəyişir. Bu vəziyyət ketoasidotik komanın inkişaf riski səbəbindən çox təhlükəlidir. Bir insan diabet xəstəsi olarsa və az miqdarda karbohidrat istehlak edərsə, pH düşmür, bu da letarji, yuxululuq və qusmaya səbəb olmur. Aseton qoxusunun görünüşü, bədənin tədricən artıq çəkidən qurtulduğunu göstərir.
Xəstəliyin ağırlaşması

İnsulindən asılı olmayan şəkərli diabet kəskin və xroniki ağırlaşmalarla təhlükəlidir. Kəskin ağırlaşmalar arasında da qeyd etmək lazımdır.
- Diabetik ketoasidoz diabet xəstəliyinin təhlükəli bir komplikasiyasıdır. Qan turşuluğunun artması və ketoasidotik komanın inkişafı ilə təhlükəlidir. Xəstə xəstəliyinin bütün incəliklərini bilirsə və insulinin dozasını necə hesablamaq lazım olduğunu bilirsə, onun belə bir komplikasiyanın inkişaf şansı var.
- Hiperglisemik koma, qanda qlükoza miqdarının artması səbəbindən pozulma və huşun itkisidir. Tez-tez ketoasidozla birləşir.
Xəstəyə təcili tibbi yardım göstərilmirsə, xəstə ölə bilər.Onu diriltmək üçün həkimlər çox səy göstərməlidirlər. Təəssüf ki, xəstələrdə ölüm faizi çox yüksəkdir və 25 faizə çatır.
Bununla birlikdə xəstələrin böyük əksəriyyəti xəstəliyin kəskin, lakin xroniki ağırlaşmalarından əziyyət çəkmirlər. Müalicə edilməzsə, bir çox hallarda onlar da ölümcül ola bilər. Bununla birlikdə, şəkərli diabet də təhlükəlidir, çünki onun nəticələri və ağırlaşmaları məkrlidir, çünki bu vaxta qədər onlar özləri haqqında heç bir məlumat vermirlər. Böyrəklərdə, gözlərdə və ürəkdə ən təhlükəli ağırlaşmalar çox gec görünür. Diabetin təhlükəli olduğu bəzi fəsadlar.
- Diabetik nefropatiya. Bu, xroniki böyrək çatışmazlığının inkişafına səbəb olan ağır böyrək zədəsidir. Dializ və böyrək transplantasiyasından keçən xəstələrin əksəriyyətində diabet var.
- Retinopatiya - gözün zədələnməsi. Orta yaşlı xəstələrdə korluğun səbəbidir.
- Neyropatiya - sinir zədələnməsi - diaqnoz qoyulduğu anda üç diabetli xəstədə aşkar edilir. Neyropatiya bacaklarda həssaslığın azalmasına səbəb olur, buna görə xəstələrdə xəsarət, qanqrena, amputasiya inkişaf riski yüksəkdir.
- Angiopatiya bir damar lezyonudur. Buna görə toxumalar kifayət qədər qida qəbul etmir. Böyük damarların xəstəliyi ateroskleroza səbəb olur.
- Dərinin lezyonu.
- Miyokard infarktına səbəb olan ürək və koronar damarların zədələnməsi.
- Kişilərdə potensialın pozulması və qadınlarda aybaşı dövrü.
- Proqressiv pozulmuş yaddaş və diqqət.
Nefropatiya və retinopatiya ən təhlükəlidir. Onlar yalnız geri dönməz olduqda görünür. Qan şəkərinə təsirli nəzarət etməklə digər pozğunluqların qarşısını almaq olar. Nə qədər aşağı olarsa, belə fəsadların yaranma ehtimalı və sıfıra yaxınlaşma ehtimalı azdır.
Xəstəliyin müalicəsinin xüsusiyyətləri

İnsulinə bağlı diabet mellitus (I tip), mədəaltı vəzi Langerhans hüceyrələri tərəfindən insulin sintezinin çatışmazlığı, serum qlükoza artması ilə nəticələnən, lakin hüceyrələrdəki çatışmazlıqdan yaranan xroniki bir endokrin xəstəlikdir. Bütün diabet halları arasında bu növ halların 10% -ə qədərində baş verir. Bu xəstəlik ən çox gənclərdə olur.
Diaqnostika
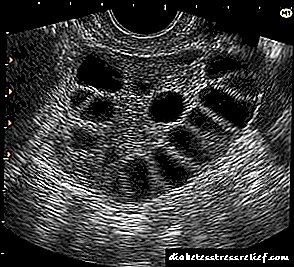
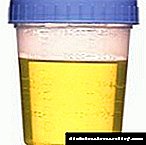
İnsulindən asılı diabet xəstəliyinin diaqnozunda klinik mənzərə ilə yanaşı, qan serumundakı qlükoza səviyyəsi də vacibdir. Diabetes mellitusun olması, qlükoza dözümlülük testindən iki saat sonra boş bir mədə qlükoza səviyyəsinin 6.5 mmol / l və / və ya 11.1 mmol / l-dən çox olması ilə göstərilir. Sidik də qlükoza (qanda "böyrək həddini" aşdıqda - 7,7-8,8 mmol / l-dən çox) və keton cisimləri ilə təyin edilə bilər. Bundan əlavə, glikozilləşdirilmiş hemoglobinin səviyyəsinin yüksəlməsi hiperglisemiyanın mövcudluğunu göstərə bilər. I tip diabetdə insulin və C-peptidin səviyyəsi əhəmiyyətli dərəcədə azalır. Mümkün fəsadları müəyyən etmək, həmçinin differensial diaqnostika aparmaq üçün böyrəklərə ultrasəs müayinəsi, reoensefalografiya, alt ekstremitələrin reovasoqrafiyası, beyin EEG, oftalmoloji müayinə aparılır.
İnsulindən asılı diabet xəstəliyi üçün müalicə
İnsulindən asılı diabet xəstəliyinin müalicəsində iki əsas vəzifə var - həyat tərzinin dəyişdirilməsi və adekvat dərman. Birincisi, çörək bölmələrinin hesablanması, fiziki fəaliyyət və daimi özünü idarəetmə ilə xüsusi bir diyetə riayət etməkdir. İkinci vəzifə insulin terapiyasının rejimi və dozasının fərdi seçilməsidir. İnsulin terapiyasının adi bir rejimi, davamlı dərialtı insulin infuziyası və çoxlu dərialtı inyeksiya mövcuddur. İnsulinin idarə olunan dozasını hesablayarkən hər hansı bir əlavə fiziki fəaliyyət və ya yemək nəzərə alınmalıdır.
İnsulindən asılı diabet xəstəliyinin qarşısının alınması
İnsulindən asılı diabet xəstəliyi ilə əlaqədar profilaktik tədbirlər mövcud deyil. Ancaq mümkün olduqda xəstəliyin təzahürünə kömək edə biləcək viral infeksiyaların qarşısını almaq lazımdır.
(Tip 1 diabet)
Tip 1 diabet ümumiyyətlə 18-29 yaşlarında gənclərdə inkişaf edir.
Böyümək, müstəqil həyata girmək fonunda bir insan davamlı stres yaşayır, pis vərdişlər qazanılır və köklənir.
Müəyyən patogen (patogen) amillər səbəbindən - viral infeksiya, tez-tez alkoqol istehlakı, siqaret çəkmə, stress, rahat qidalar, piylənməyə bir irsi meyl, pankreas xəstəliyi - otoimmün xəstəlik inkişaf edir.
Bunun mahiyyəti, bədənin immunitet sisteminin özü ilə mübarizəyə başlaması və diabet vəziyyətində insulin istehsal edən mədəaltı vəzinin beta hüceyrələrinə (Langerhans adaları) hücum olmasıdır. Pankreasın praktik olaraq lazımi hormonu istehsal etməməsini və ya qeyri-kafi miqdarda istehsal etməsinin vaxtı gəlir.
İmmunitet sisteminin bu davranışının səbəblərinin tam mənzərəsi elm adamlarına aydın deyildir. Xəstəliyin inkişafına həm viruslar, həm də genetik amillər təsir etdiyinə inanırlar. Rusiyada bütün xəstələrin təxminən 8% -də tip diabet var. L tipli diabet ümumiyyətlə gənclərin xəstəliyidir, çünki əksər hallarda bu yeniyetməlikdə və ya gənclikdə inkişaf edir. Ancaq bu xəstəlik növü yetkin bir insanda da inkişaf edə bilər. Pankreasın beta hüceyrələri əsas simptomlar görünməmişdən bir neçə il əvvəl parçalanmağa başlayır. Eyni zamanda, insanın sağlamlıq durumu normal olaraq qalmaqdadır.
Xəstəliyin başlanğıcı ümumiyyətlə kəskin olur və şəxsin özü ilk simptomların başlanğıc tarixini etibarlı şəkildə bildirə bilər: daimi susuzluq, tez-tez sidiyə çıxmaq, doymayan bir aclıq və tez-tez yemək, arıqlamaq, yorğunluq və görmə qabiliyyətinin azalmasına baxmayaraq.
Bunu aşağıdakı kimi izah etmək olar. Yıxılan pankreas beta hüceyrələri kifayət qədər insulin istehsal edə bilmir, bunun əsas təsiri qanda qlükoza konsentrasiyasını azaltmaqdır. Nəticədə, bədən qlükoza yığmağa başlayır.
Qlükoza - bədən üçün enerji mənbəyidir, lakin hüceyrəyə daxil olması üçün (analoji olaraq: mühərrik işləməsi üçün qaz lazımdır), bir dirijor lazımdır -insulin
İnsulin yoxdursa, bədənin hüceyrələri ac qalmağa başlayır (beləliklə yorğunluq), qida içərisində qlükoza xaricdən qlükoza yığılır. Eyni zamanda, "ac qalan" hüceyrələr beynə qlükoza çatışmazlığı barədə bir siqnal verir və qaraciyər öz qlikogen mağazalarından qlükoza əlavə bir hissəsini qana buraxır. Artıq qlükoza ilə mübarizə aparan orqan böyrəklər vasitəsilə intensiv olaraq çıxarmağa başlayır. Beləliklə, tez-tez siymə. Bədənin tez-tez susuz qalması ilə maye itkisini ödəyir. Ancaq zaman keçdikcə böyrəklər öhdəsindən gəlməyi dayandırır, buna görə dehidrasiya, qusma, qarın ağrısı, böyrək funksiyasının pozulmaları var. Qaraciyərdə glikogen ehtiyatları məhduddur, buna görə sona çatdıqda, enerji enerji istehsal etmək üçün öz yağ hüceyrələrini emal etməyə başlayacaqdır. Bu kilo itkisini izah edir. Lakin yağ hüceyrələrinin enerji buraxması üçün çevrilməsi qlükoza ilə müqayisədə daha yavaş baş verir və istənməyən "tullantıların" görünüşü ilə müşayiət olunur.
Keton (yəni aseton) cəsədləri qanda toplanmağa başlayır, tərkibinin artması bədən üçün təhlükəli olan şərtlərə səbəb olur. ketoasidoz vəaseton zəhərlənməsi (aseton hüceyrələrin yağ membranlarını həll edir, içərisindəki qlükoza nüfuz etməsini maneə törədir və mərkəzi sinir sisteminin fəaliyyətini kəskin şəkildə maneə törədir) komaya qədər.
Sidikdə keton cəsədlərinin artan miqdarının olması səbəbi ilə, 1-ci tip şəkərli diabet diaqnozu qoyulur, çünki ketoasidoz vəziyyətindəki kəskin pozğunluq insanı həkimə aparır. Bundan əlavə, tez-tez başqaları xəstənin "aseton" nəfəsini hiss edə bilər.
Mədəaltı vəzi beta hüceyrələrinin məhv edilməsi tədricən olduğundan, diabetin hələ də aşkar əlamətləri olmadıqda, erkən və dəqiq diaqnoz edilə bilər. Bu məhv olmağı dayandıracaq və hələ məhv edilməmiş beta hüceyrələrinin kütləsini xilas edəcəkdir.
1-ci tip şəkərli diabetin 6 inkişaf mərhələsi var:
1. 1 tip diabetə genetik meyl . Bu mərhələdə etibarlı nəticələr xəstəliyin genetik markerlərinin araşdırmaları nəticəsində əldə edilə bilər. İnsanlarda HLA antijenlərinin olması, 1-ci tip diabet riskini xeyli artırır.
2. Başlama anı. Beta hüceyrələri müxtəlif patogen (patogen) amillərdən (stres, viruslar, genetik meyl və s.) Təsirlənir və immunitet sistemi antikorlar meydana gəlməyə başlayır. Zədələnmiş insulin ifrazı hələ baş verməmişdir, lakin antikorların olması immunoloji test istifadə edərək müəyyən edilə bilər.
3. Prediabet mərhələsi. Pankreasın beta hüceyrələrinin immunitet sisteminin otoantikorları tərəfindən məhv edilməsi başlayır. Semptomlar olmur, lakin pozulmuş sintez və insulinin ifraz olunması qlükoza tolerantlığı testindən istifadə edərək artıq aşkar edilə bilər. Əksər hallarda mədəaltı vəzinin beta hüceyrələrinə antikor, insulinə antikor və ya hər iki növ antikorun eyni vaxtda olması aşkar edilir.
4. İnsulin ifrazının azalması. Stress testləri ortaya qoya bilərpozuntudözümlülüküçünqlükoza (NTG) vəoruc plazma qlükoza pozğunluğu (NGPN).
5. Bal ayı. Bu mərhələdə diabetin klinik mənzərəsi bütün bu simptomlarla birlikdə təqdim olunur. Pankreasın beta hüceyrələrinin məhv edilməsi 90% -ə çatır. İnsulin ifrazı kəskin şəkildə azalır.
6. Beta hüceyrələrinin tamamilə məhv edilməsi. İnsulin istehsal olunmur.
1 tip diabetin varlığını yalnız bütün simptomların olduğu mərhələdə müstəqil şəkildə müəyyənləşdirmək mümkündür. Eyni zamanda ortaya çıxırlar, buna görə də bunu etmək asan olacaq. Yalnız bir simptomun və ya 3-4 birləşmənin olması, məsələn, yorğunluq, susuzluq, baş ağrısı və qaşınma şəkərli diabet demək deyil, əlbəttə ki, bu başqa bir xəstəliyin olduğunu göstərir.
Diabetes mellitus aşkar etmək üçün üçün laboratoriya müayinələri lazımdırqan şəkəri və sidik, həm evdə, həm də klinikada həyata keçirilə bilər. Bu ilkin yoldur. Ancaq yadda saxlamalıyıq ki, özündə qan şəkərinin artması şəkərli diabetin olması demək deyil. Buna digər səbəblər səbəb ola bilər.
Psixoloji cəhətdən, hamı diabet mellitusunun varlığını etiraf etməyə hazır deyil və bir insan tez-tez sona yaxınlaşır. Və ən narahat simptom - "şirin sidik" aşkarlandıqda xəstəxanaya getmək daha yaxşıdır. Laboratoriya müayinələrinin ortaya çıxmasından əvvəl, İngilis həkimləri və qədim Hindistan və Şərq praktikləri diabetli xəstələrin sidiyinin böcəkləri cəlb etdiyini və şəkərli diabeti "şirin sidik xəstəliyi" adlandırdılar.
Hal-hazırda qan şəkəri səviyyəsində bir insanın müstəqil nəzarət etməsinə yönəldilmiş bir çox tibbi cihaz istehsal olunur - qan qlükoza sayğacları vətest zolaqları onlara.
Test zolaqları vizual nəzarət üçün apteklərdə satılır, istifadəsi asan və hər kəs üçün əlçatandır.Bir test şeridi satın aldığınız zaman, son istifadə müddətinə diqqət yetirməyinizə və təlimatları oxuduğunuza əmin olun. Testi istifadə etməzdən əvvəl əllərinizi yaxşıca yuyub quru silməlisiniz. Dərini spirt ilə silmək lazım deyil.
Dəyirmi bir kəsiklə birdəfəlik iynə götürmək və ya bir çox testə yapışdırılmış xüsusi bir lancet istifadə etmək daha yaxşıdır. Sonra yara daha sürətli sağalacaq və daha az ağrılı olacaq.Yastığı yamamaq daha yaxşıdır, çünki bu barmağın iş səthi və daimi toxunma yaranın tez sağalmasına kömək etmir və bölgə dırnağa daha yaxındır. Enjeksiyondan əvvəl barmağınızı masaj etmək daha yaxşıdır. Sonra bir test zolağı götürün və üzərinə şişmiş bir damla qan buraxın. Diqqəti çəkməyə dəyər ki, qan qazmasın və şeritdə sürtməməlisən. Test sahəsinin hər iki yarısını tutmaq üçün kifayət qədər damcı şişməyini gözləmək lazımdır. Bunu etmək üçün ikinci əlinizlə bir saat lazımdır. Təlimatlarda göstərilən vaxtdan sonra qan zımpara pambığı ilə təmizləyin. Yaxşı işıqlandırmada, test şeridinin dəyişdirilmiş rəngini ümumiyyətlə test qutusundakı ölçü ilə müqayisə edin.
Qan şəkərinin səviyyəsini müəyyənləşdirmək üçün belə bir vizual metod çoxları üçün qeyri-dəqiq görünə bilər, lakin məlumatlar şəkərin yüksəldiyini düzgün müəyyənləşdirmək və ya xəstə üçün lazımi insulin dozasını təyin etmək üçün tamamilə etibarlı və kifayətdir.
Test şeridlərinin bir qlükometr üzərində üstünlüyü onların nisbi ucuzluğudur. Lakinqlükometrlər test zolaqları ilə müqayisədə bir sıra üstünlüklərə malikdir.Portativ, yüngül. Nəticə daha sürətli görünür (5 saniyədən 2 dəq). Bir damla qan kiçik ola bilər. Bir zolaqdan qan silmək lazım deyil. Bundan əlavə, qlükometrlər tez-tez əvvəlki ölçmələrin nəticələrinin daxil olduğu elektron yaddaşa sahibdirlər, buna görə də bu, bir növ laboratoriya test gündəlikidir.
Hal-hazırda iki növ qlükometr var.Birincisi, insan gözü ilə test sahəsinin rəng dəyişikliyini vizual olaraq təyin etmək qabiliyyətinə malikdir.
İkinci, hissedici iş, elektrokimyəvi üsula əsaslanaraq qanda qlükozanın bir zolaqda yerləşdirilən maddələrlə kimyəvi reaksiyasından doğan cərəyan ölçülür. Bəzi qan qlükoza sayğacları bir çox diabet xəstəsi üçün vacib olan qan xolesterolunu da ölçür. Beləliklə, bir klassik hiperglisemik triadaya sahibsinizsə: sürətli idrar, daimi susuzluq və toxunulmaz aclıq, həmçinin bir genetik meyl varsa, hamı evdə sayğacdan istifadə edə bilər və ya bir eczanede test zolaqları ala bilər. Bundan sonra əlbəttə ki, həkim görmək lazımdır. Bu simptomlar diabetdən danışmasa da, hər halda təsadüfən baş vermədi.
Diaqnoz qoyarkən əvvəlcə diabetin növü, sonra xəstəliyin şiddəti (yüngül, orta və ağır) müəyyən edilir. 1-ci tip diabetin klinik mənzərəsi tez-tez müxtəlif ağırlaşmalarla müşayiət olunur.
1. Davamlı hiperglisemiya - Diyabetin əsas simptomu, uzun müddət yüksək qan şəkərini qoruyarkən. Digər hallarda, diabetik bir xüsusiyyət olmasa, insanlarda keçici hiperglisemiya inkişaf edə biləryoluxucuxəstəliklər içindəstresdən sonrakı dövr ya da bulimiya kimi bir insan, yediyi yemək miqdarına nəzarət etmədiyi zaman yemək pozğunluğu.
Buna görə evdə bir test zolağının köməyi ilə qan qlükoza artımını müəyyənləşdirmək mümkün olsaydı, nəticələrə tələsməyin. Bir həkim görmək lazımdır - bu hiperglisemiyanın əsl səbəbini təyin etməyə kömək edəcəkdir. Dünyanın bir çox ölkəsindəki qlükoza səviyyəsi hər desilitr üçün milliqramda (mq / dl), Rusiyada isə litr başına millimolda (mmol / l) ölçülür. Mg / dl-də mmol / L üçün dönüşüm əmsalı 18-dir. Aşağıdakı cədvəldə hansı dəyərlərin vacib olduğu göstərilir.
Qan qlükoza (mol / L)
Qan qlükoza (mg / dl)
Hiperglisemiyanın şiddəti
Orta hiperglisemiya
14 mmol / L-dən çox - Şiddətli hiperglisemiya
16.5 mmol / L-dən çox - Prekoma
55.5 mmol / L-dən çox - Koma
Diabet aşağıdakı göstəricilərlə diaqnoz edilir:oruc kapilyar qan qlükoza 6.1 mmol / l-dən çox, yeməkdən 2 saat sonra - 7.8 mmol / l-dən çox və ya günün istənilən vaxtında 11.1 mmol / l-dən çoxdur. Qlükoza səviyyəsi gün ərzində, yeməkdən əvvəl və sonra dəfələrlə dəyişdirilə bilər. Normanın konsepsiyası fərqlidir, ancaq boş bir mədədə sağlam yetkinlər üçün 4-7 mmol / L aralığı var. Uzun müddət davam edən hiperglisemiya, təmin etdiyi qan damarlarının və toxumalarının zədələnməsinə səbəb olur.
Kəskin hiperglisemiyanın əlamətləri varketoasidoz, aritmiya, dəyərsizləşmiş şüur, susuzlaşdırma. Qanınızda ürəkbulanma, qusma, qarın ağrısı, şiddətli zəiflik və bulanıqlı şüur və ya aseton sidik qoxusu ilə müşayiət olunan yüksək miqdarda şəkər taparsanız dərhal təcili yardım çağırmalısınız. Bu, ehtimal ki, diabetik komadır, buna görə təcili xəstəxanaya ehtiyac duyulur!
Bununla birlikdə, diabetik ketoasidoz əlamətləri olmasa da, susuzluq, quru ağız, tez-tez sidiyə getmə hallarında həkimə müraciət etmək lazımdır. Dehidrasiya da təhlükəlidir. Bir həkim gözləyərkən, daha çox su, tercihen qələvi, mineral su içməlisiniz (bir eczanədə satın alın və evdə tədarük edin).
Hiperglisemiyanın mümkün səbəbləri:
* Təhlildə ümumi səhv,
* insulin və ya hipoqlikemik maddələrin səhv dozası,
* pəhrizin pozulması (karbohidrat istehlakının artması),
* Xüsusilə qızdırma və atəş ilə müşayiət olunan yoluxucu xəstəlik. Hər hansı bir infeksiya xəstənin bədənində insulinin artmasını tələb edir, buna görə həkimə məlumat verdikdən sonra dozanı təxminən 10% artırmalısınız. Diabet üçün həb qəbul edərkən, həkimə müraciət etməklə onların dozası da artırılmalıdır (bəlkə də insulinə müvəqqəti keçid etməyi məsləhət görər),
* hipoqlikemiya nəticəsində hiperglisemiya. Şəkərin kəskin azalması qaraciyərdən qana qlükoza buraxılmasına səbəb olur. Bu şəkəri azaltmaq lazım deyil, tezliklə özünü normallaşdıracaq, əksinə insulinin dozası azaldılmalıdır. Səhər və gündüz normal şəkərlə birlikdə gecə də hipoqlikemiyanın görünə biləcəyi ehtimal olunur, buna görə bir gün seçmək və səhər saat 3-4-də analiz aparmaq vacibdir.
Nocturnal hipoqlikemiya simptomları kabuslar, ürək çarpıntıları, tərləmə, titrəmələr,
* qısamüddətli stress (imtahan, diş həkimi səfəri),
* aybaşı dövrü. Bəzi qadınlar dövrün müəyyən mərhələlərində hiperglisemiya yaşayırlar. Buna görə, gündəlik saxlamaq və bu günləri əvvəlcədən təyin etməyi öyrənmək və müvafiq olaraq insulin və ya diabet kompensasiya edən həblərin dozasını tənzimləmək,
* miokard infarktı, vuruş, travma. İstənilən əməliyyat bədən istiliyinin artmasına səbəb olur. Lakin, bu vəziyyətdə xəstə çox güman ki, həkimlərin nəzarəti altındadır, ona şəkər xəstəliyinin olması barədə məlumat vermək lazımdır.
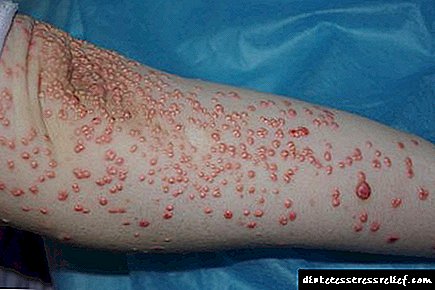
2. Mikroangiopatiya- kiçik qan damarlarının lezyonlarının ümumi adı, onların keçiriciliyinin pozulması, artan kövrəklik, tromboza meyl. Şəkərli diabet ilə aşağıdakı yoluxucu xəstəliklər şəklində özünü göstərir.
* diabetik retinopatiyalar - optik sinir diskinin bölgəsində kiçik qanaxmalarla müşayiət olunan retinanın arteriyalarına ziyan;
* diabetik nefropatiya - Şəkərli diabetdə kiçik qan damarlarına və böyrəklərin arteriyalarına ziyan. Sidikdə protein və qan fermentlərinin olması ilə özünü göstərir.
* diabetik artropatiya - birgə zərər, əsas simptomlar: "böhran", ağrı, məhdud hərəkətlilik,
* diabetik neyropatiya və ya diabetik amiotrofiya. Bu, uzun müddət (bir neçə il ərzində) hiperglisemiya ilə inkişaf edən bir sinir zədəsidir. Neyropatiyanın əsası metabolik pozğunluqlar səbəbindən işemik sinirin zədələnməsidir. Tez-tez dəyişkən intensivliyin ağrısı ilə müşayiət olunur.Neyropatiyanın bir növü radikulitdir.
Ən tez-tez, l tipi diabet ilə, avtonom neyropatiya aşkar edilir(simptomlar: halsızlıq, quru dəri, lakrimasiya, qəbizlik, bulanıq görmə, iktidarsızlıq, bədən istiliyinin azalması, bəzən boş tabure, tərləmə, hipertansiyon, taxikardiya) və ya həssas polinevopatiya. Əzələlərin parezi (zəifləməsi) və iflici mümkündür. Bu fəsadlar l tip şəkərli diabetdə 20-40 yaşadək, 50 yaşdan sonra isə 2 tip diabetdə baş verə bilər.
* diabetik enuefalopatiya . İskemik sinirin zədələnməsi səbəbindən tez-tez mərkəzi sinir sisteminin intoksikasiyası baş verir, bu da bir xəstənin daimi qıcıqlanma, depressiya, əhval-ruhiyyə qeyri-sabitliyi və əhval-ruhiyyə şəklində özünü göstərir.
3. Makroangiopatiya- böyük qan damarlarının lezyonlarının ümumi adı - koronar, beyin və periferik. Bu diabetli insanlar üçün erkən əlilliyin və yüksək ölümün ümumi səbəbidir.
Koronar arteriyaların, aortanın, beyin damarlarının aterosklerozu tez-tez diabet xəstələrində rast gəlinir. Görünüşün əsas səbəbi, 1-ci tip şəkərli diabetin müalicəsi nəticəsində artan insulin miqdarı və ya 2-ci tip diabetdə insulin həssaslığının pozulması ilə əlaqədardır.
Koroner arteriya xəstəliyi diabet xəstələrində 2 dəfə daha tez-tez baş verir və miyokard infarktı ya da ürək-damar xəstəliyinin inkişafına səbəb olur. Tez-tez bir insan heç bir ağrı hiss etmir, sonra qəfil miyokard infarktı olur. Diabetli xəstələrin demək olar ki, 50% -i miyokard infarktından ölür, inkişaf riski həm kişilər, həm də qadınlar üçün eynidır.Tez-tez miokard infarktı bu vəziyyətlə müşayiət olunur. , yalnız bir haldaketoasidoz bir vəziyyət ürək böhranına səbəb ola bilər.
Periferik damar xəstəliyi sözdə diabetik ayaq sindromunun ortaya çıxmasına səbəb olur. Ayaqların koronar lezyonları, alt ekstremitələrin təsirlənmiş qan damarlarında qan dövranı pozğunluğundan qaynaqlanır, bu da aşağı ayağın və ayağın dərisində trofik ülserlərə və əsasən ilk barmağın bölgəsində qanqrenanın meydana gəlməsinə səbəb olur. Şəkərli diabetdə qanqren quru, az və ya çox ağrılı olur. Müalicənin olmaması əzanın amputasiyasına səbəb ola bilər.
Diaqnozu təyin etdikdən və diabetin şiddətini təyin etdikdən sonra vəziyyəti daha da pisləşdirməmək üçün bu gündən etibarən rəhbərlik etməli olacaq yeni bir həyat tərzi qaydaları ilə tanış olmalısınız.
1-ci tip diabet üçün əsas müalicə müntəzəm insulin enjeksiyonları və diyet terapiyasıdır. L tip şəkərli diabetin ağır forması həkimlər tərəfindən daim izlənilməsini və üçüncü dərəcəli fəsadların simptomatik müalicəsini - nöropati, retinopatiya, nefropatiya tələb edir.
Şəkərli diabet ən ciddi problemlərdən biridir, miqyası artmaqda davam edir və hər yaşdakı insanlara və bütün ölkələrə təsir edir.
Diabetes mellitus ürək-damar və onkoloji xəstəliklərdən sonra ölümün birbaşa səbəbləri arasında üçüncü yeri tutur, buna görə də bu xəstəlik problemi ilə bağlı bir çox məsələlərin həlli bir çox ölkələrdə dövlət vəzifələri səviyyəsinə qoyulmuşdur.
İndi dünyada effektiv diabet nəzarətinin onunla əlaqəli olan bir çox ağırlaşmanı minimuma endirə və ya qarşısını ala biləcəyinə dair sübutlar toplanmışdır.
Şəkər xəstəliyinin idarə edilməsində dərman təminatında vacib bir rolu yaxşı təlim keçmiş bir tibb heyəti (həkim, tibb bacısı, pəhriz terapiyası mütəxəssisi, psixoloq) və yaxşı təlim keçmiş və məqsədlərinə çatmaq üçün həvəsləndirilmiş bir xəstə oynayır.
Bu təlimat həkimlərin - terapevtlərin, endokrinoloqların, diabetoloqların peşə hazırlığı üçün hazırlanmışdır və Rusiya Səhiyyə Nazirliyi, ÜST Avropa Bürosu və Novo-Nordisk arasındakı beynəlxalq əməkdaşlığın nəticəsidir.Düşündük ki, qüvvələrin birləşdirilməsi Müqəddəs Vinsent Bəyannaməsi ilə müəyyən edilmiş vəzifələrə tam uyğun gələn və əlbəttə ki, Diabetlə Mübarizə üzrə Milli Proqramın əsas istiqamətlərinə uyğundur.
Baş Diabetoloq
Professor A.S. Ametov
Müstəqil Müstəqil DİABETLƏRİN PATOHENESİSİ
Son 10 ildə əldə edilən vacib tədqiqatlar və onların nəticələri diabetli bir çox xəstənin həyat keyfiyyətini əhəmiyyətli dərəcədə yaxşılaşdırdı. Bununla birlikdə, metabolik nəzarətin daha da yaxşılaşdırılması ilə yanaşı, xəstəliyin əsas prinsiplərini dərk etmək, riskin müəyyənləşdirilməsi və fəsadların səbəblərini anlamaq vəzifəsi aktual məsələ olaraq qalır.
İnsulindən asılı olmayan şəkərli diabet (NIDDM) və ya II tip şəkərli diabet, karbohidrat mübadiləsinin heterojen pozğunluqları qrupudur. Və bu, ilk növbədə, bu xəstəliyin patogenezinin vahid qəbul edilmiş bir nəzəriyyəsinin olmamasını izah edir, baxmayaraq ki, NIDDM patofiziologiyasını və onun bir çox fəsadını anlamaqda müasir irəliləyişlər bu ümumi xəstəliyin idarə edilməsində əlamətdar dəyişikliklərə səbəb olmuşdur. Dünya bioloji elminin töhfəsi sayəsində NIDDM patogenezinin bir çox tərəfi aydınlaşdırıldı və bu xəstəlikdə metabolik prosesləri normallaşdırmağın bəzi yolları tapıldı.
Qeyri-insulin asılı diabet xəstəliyinin genetik əsası. Hazırda NIDDM-in genetik əsası şübhə doğurmur. Üstəlik, NIDDM üçün genetik müəyyənedicilərin 1-ci tip diabetdən daha vacib olduğunu da qeyd etmək lazımdır. NIDDM-in genetik əsasının təsdiqlənməsi eyni əkizlərdə NIDDM-in hər ikisində demək olar ki, həmişə (95-100%) inkişaf etməsidir. Eyni zamanda, NIDDM inkişafını təyin edən genetik qüsur tam deşifrə olunmur. Bu günün nöqteyi-nəzərindən iki variant nəzərdən keçirilir. Birincisi: NIDDM patogenezində iki müstəqil gen iştirak edir, biri pozulmuş insulin ifrazatından məsuldur, ikincisi insulin müqavimətinin inkişafına səbəb olur. B hüceyrələri və ya periferik toxumalar tərəfindən qlükoza tanıma sistemində ümumi bir qüsurun yaranma ehtimalını da nəzərdən keçiririk, bunun nəticəsində ya qlükoza nəqlində azalma, ya da qlükoza ilə stimullaşdırılan B hüceyrə reaksiyasının azalması var.
II tip şəkərli diabetin inkişaf riski valideynlərdə və ya yaxın qohumlarda diabet olduqda 2 ilə 6 dəfə artır.
İnsulindən asılı olmayan şəkərli diabet və piylənmənin əlaqəsi. NIDDM-in inkişaf riski 1-ci dərəcədəki obezlik ilə 5 dəfə, orta piylənmə ilə 5 dəfə, 3-cü dərəcədəki obezliklə 10 dəfədən çoxdur. Üstəlik, yağların qarın bölgəsi, bədənin tipik hissələrində yağ paylanmasından daha çox metabolik pozğunluqların inkişafı (hiperinsulinemiya, hipertansiyon, hipertrigliseridemiya, insulin müqaviməti və II tip şəkərli diabet) ilə daha sıx əlaqəlidir.
"Çatışmaz" bir fenotipin hipotezi. Son illərdə "əskik" bir fenotipin hipotezi xüsusi maraq doğurdu. Bu fərziyyənin mahiyyəti, doğuşdan əvvəl və ya doğuşdan sonrakı dövrdə qidalanma, pankreas endokrin funksiyasının yavaş inkişafının və NIDDM-ə meylinin əsas səbəblərindən biridir.
Uşağın varlığının ilk iki ilində inkişaf edən hadisələrin 50-70 ilədək endokrin funksiyalarında dəyişikliklərə səbəb ola biləcəyi şübhə doğurur. Ancaq qeyd etmək lazımdır ki, döllənmiş yumurta 42 hüceyrə bölmə dövründən keçərək tam hüquqlu bir fetusa çevrilir, doğuşdan sonra və həyatımız ərzində yalnız 5 daha çox bölmə dövrü baş verir. Üstəlik müxtəlif toxumalarda hüceyrə bölmələrinin sayı dəyişir. Tam hüquqlu bir yenidoğanda beynin neyronlarının, böyrəklərin glomeruli və bir yetkinin mədəaltı vəzinin beta hüceyrələri toplusunun yalnız 50% -i var.Buna görə müxtəlif zərərli amillərin təsiri artan yaşla beta hüceyrələrin morfologiyasına və fəaliyyətinə təsir göstərə bilər.
Pankreas "tükənmə". NIDDM patogenezinin aparıcı mütəxəssislərindən biri olan R. A. de Fronzonun sözlərinə görə, insulindən asılı olmayan şəkərli diabet insulinə həssaslıq və insulin ifrazı arasındakı balanssızlıq nəticəsində yaranır. Bu mövzuda edilən çoxsaylı araşdırmalar, NIDDM-in ən erkən əlaməti bədənin insulinə reaksiya vermək qabiliyyətinin pozulması olduğunu göstərdi. Mədəaltı vəzi insulin müqavimətini aşmaq üçün insulin ifrazını artıra bilsə, qlükoza tolerantlığı normal olaraq qalır. Ancaq zaman keçdikcə beta hüceyrələri kifayət qədər insulin ifrazını təmin etmək qabiliyyətini itirir, nisbi insulinopeniya, dəyərsizləşmiş qlükoza dözümlülüyünə və tədricən aşkar şəkərli diabetə səbəb olur. Pankreasın "tükənməsinin" səbəbi, həmçinin NIDDM-də insulin ifrazında birinci mərhələnin itirilməsinin səbəbi tam öyrənilməmişdir.
Hiperglisemiyanın inkişafı mexanizmləri.
Məlumdur ki, qanda qlükozanın iki əsas mənbəyi var:
- oruclu qlükoza birbaşa qaraciyər tərəfindən istehsal olunur,
- yeməkdən sonra qlükoza bağırsaqdakı qidadan əmilir.
Bundan əlavə, qaraciyər tərəfindən qlükoza istehsalına qaraciyər tərəfindən qlükoza buraxılmasını stimullaşdıran və buna görə insulin hərəkətinin antaqonisti kimi çıxış edən qlükoza və katekolaminlər nəzarət olunur.
Bu vəziyyətdə, qlükoza insulin təsirinə bənzər hərəkət edir, daxili rəy prinsipi ilə qaraciyər tərəfindən qlükoza istehsalını dayandırır.
Beləliklə, qanda qlükozanın əsas mənbələrini və glisemik tənzimlənmənin əsas mexanizmlərini bilməklə, NIDDM-də qlükoza homeostazının pozulmasının ən azı üç müxtəlif səviyyədəki patoloji nəticəsində mümkün olduğu qənaətinə gələ bilərik:
- qlükoza tanıma mexanizminin pozulması və nəticədə insulin ifrazının pozulması ola bilən mədəaltı vəzi,
- hüceyrələrin insulinə davamlı ola biləcəyi və qeyri-kafi qlükoza nəqlinə və maddələr mübadiləsinə səbəb ola biləcəyi periferik toxumalar,
- Qlükoza istehsalının artdığı qaraciyər, insulin və ya qlükoza ilə təzyiqin normal mexanizminin (geribildiriminin) pozulması və ya əksinə, qlükagon və ya katekolaminlərin həddindən artıq stimullaşdırılması səbəbindən yaranır.
İnsululin ifrazının səbəbləri:
1) pankreas beta hüceyrələrinin kilo itkisi,
2) daimi sayı olan beta hüceyrələrin disfunksiyası,
3) disfunksiyası ilə beta hüceyrələrinin kütləsində azalmanın birləşməsi.
NIDDM-də beta hüceyrə kütləsi itkisinin etiologiyası tam aydın deyildir. Yarılma istifadə edilən tədqiqatlar Langerhans adacıklarının ölçüsündə və beta hüceyrələrinin kütləsində normanın 40-60% azaldığını göstərdi. B hüceyrələrinin kilo verməsinin müxtəlif səbəblərini və pozulmuş funksiyanı nəzərə alaraq "qlükoza toksikliyi" fenomeninə diqqət yetirmək lazımdır. Xroniki hiperglisemiyanın özündə adacıkların struktur pozğunluğuna və insulin ifrazının azalmasına səbəb olduğu, hiperglisemiya insulinin periferik toxumalar tərəfindən qlükoza almasını stimullaşdırma qabiliyyətini azaldır. Təsadüfi deyil ki, dövrümüzün ən görkəmli diabetoloqlarından biri, doktor Harold Rifkin, diabetoloqun gündəlik lüğətinə "qlükoza toksikliyi" termini daxil etməyi təklif etmişdir.
Son illərdə diabet xəstələrinin bəzi diqqəti, beta hüceyrələrinin morfologiyasında dəyişikliklər, o cümlədən islet fibrozu və onlarda amiloid yığılması qeyd olunan tədqiqatlara cəlb edilmişdir. Nisbətən bu yaxınlarda amiloidin quruluşu 37 amin turşusu olan müəyyən bir amilin zülalından ibarət olduğu aşkarlandı. In vitro tədqiqatları göstərdi ki, amilin qlükoza alışını azaldır və təcrid edilmiş beta hüceyrələri tərəfindən insulin ifrazını maneə törədir. Proinsulinin insulinə dəyərsiz konversiyası ilə xarakterizə olunan NIDDM-də beta hüceyrə səviyyəsində baş verən bir arızaya görə, amilin (bu prosesin normal iştirakçısı) beta hüceyrələrində yatır və insulin ifrazını daha da azaldır.
NIDDM patogenezinin ən mübahisəli hissələrindən biri bu xəstəlikdə insulin ifrazı məsələsidir. Qlükoza administrasiyasında glikemiya və insulinemiyanın keçici artmasına səbəb olan sağlam insanlardan fərqli olaraq, NIDDM olan xəstələrdə bazal insulinin səviyyəsi daha çox normal və ya yüksəlir və qlükoza ilə əlaqəli insulinin salınması pozulur. Aşağıdakı cədvəldə insulinin bazal ifraz olunması və B hüceyrələrinin qlükoza yüklənməsinə reaksiyasına dair 32 dərcin təhlili xülasə edilmişdir. Əksər tədqiqatçılar qeyd edir ki, NIDDM ilə, damardaxili qlükoza stimullaşdırılmasına cavab olaraq insulin ifrazının sözdə birinci mərhələsi itkisi var.
NIDDM olan obez olmayan xəstələrdə qlükoza yükünə insulin cavabı (32 nəşrin təhlili)
Plazma qlükoza 6.33-6.66 mmol / L-dən çox olduqda erkən insulinin cavabı "itirilmiş" olsa da, bazal insulinin konsentrasiyası normaldır və ya hətta yüksəlir, bu da artıma cavab olaraq insulin ifrazının artmasını göstərir. oruclu qlükoza. 6,66 - 9,99 mmol / L oruc tutan qlikemiya səviyyəsində, insulinin ümumi cavabı normal, artmış və ya azalmış ola bilər, lakin ümumiyyətlə bazal hiperglisemiya ilə tərs mütənasibdir. 9.99-16.65 mmol / L plazma qlükoza səviyyəsində insulin ifrazının hər iki mərhələsi (erkən və gec) ciddi şəkildə zəifləyir.
Beləliklə, NIDDM-dəki qlükoza mütləq reaksiya çox fərqlidir - həddindən artıq yüksək, xüsusilə kilolu xəstələrdə xəstəliyin ağır forması olan xəstələrdə əhəmiyyətli dərəcədə azalmışdır. İnsulin istehsalının və ifrazının qiymətləndirilməsi yalnız insulinemiya və qlikemiya səviyyələrini müqayisə etməklə həyata keçirilə bilər. Qlükoza səviyyəsinin əhəmiyyətli dərəcədə yüksəlməsi ilə, NIDDM-də qlükoza stimullaşdırılmasına cavab olaraq insulinin sərbəst buraxılmasının əslində ciddi şəkildə pozulduğu məlum olur.
Bu baxımdan, beta hüceyrələrinin qlükoza reaksiyasının azalmasının bu patologiyada əsas pozuntu olması təklif edilmişdir. Beta hüceyrələrinə olan tələbatı artıran piylənmə kimi hər hansı bir amil, əsasən insulin ifrazının mütərəqqi pozulması səbəbindən potensial dəyərsizləşmiş qlükoza tolerantlığına və şəkərli diabetə səbəb ola bilər.
İnsulinin qlükoza qarşı reaksiyasının azalmasının NIDDM-in erkən, bəlkə də genetik bir marker olduğuna inanılır. Üstəlik, beta hüceyrələrinin arginin, glukagon və katekolaminlərə qarşı sekretar cavabı, bir qayda olaraq, normadan yüksəkdir, bu NIDDM zamanı qlükoza həssas mexanizmin seçici dəyişməsini göstərir.
İmmunoreaktiv insulinin radioimmunoloji analizi. İmmunoreaktiv insulinin radioimmunoloji analizinin həddindən artıq populyar olmasına baxmayaraq, insulin səviyyəsinin immunokimyəvi müəyyənləşdirilməsinin müasir üsulları hormon ifrazının tam görüntüsünə imkan vermədiyi, həqiqi səviyyəsinin əhəmiyyətli dərəcədə azaldığı barədə bir fikir var.
İnsulinin radioimmunoloji təhlili plazmadakı bütün insulin və proinsulin kimi molekulların cəmini təyin etdiyinə inanılır.
Periferiyada və qaraciyərdə insulin aktivliyinin azalması. Bu NIDDM patogenezinin əsasını qoyan ən son anlayışlardan biridir.Sekresiyanın azalması ilə yanaşı, periferiyada və qaraciyərdə insulin aktivliyinin azalmasının olması faktdır. Orta hiperglisemi olan xəstələrdə əsas qüsur, əsasən əzələlərdə periferik toxumalar səviyyəsində insulinə həssaslığın azalmasıdır. Əhəmiyyətli oruc hiperglisemi ilə, əlavə bir amil qaraciyər tərəfindən qlükoza istehsalının artırılmasıdır.
İnsulin müqaviməti. Bütün diabetik alimlər insulin ifrazı ilə əlaqədar beta hüceyrələrin funksional fəaliyyətinin azalmasının NIDDM-in əsas fərqləndirici xüsusiyyəti olduğuna dair fikirlərini bölüşmürlər, əksəriyyəti insulin təsirinə periferik toxuma müqavimətinin bu xəstəliyin patogenezində böyük rol oynadığına inanır. Məlumdur ki, II tip şəkərli diabet xəstələrində normal bazal insulin səviyyəsi qan qlükoza təsir etmir, bəzi hallarda hətta yüksək səviyyədə insulin səviyyəsi qlikemiyanı normallaşdıra bilmir. Bu fenomen insulin müqaviməti adlanır.
Məlumdur ki, insulinin təsiri üçün əsas hədəf orqanlar qaraciyər, əzələ və yağ toxumasıdır. Hüceyrədəki insulinin hərəkətindəki ilk addım, reseptorlar adlanan hüceyrə membranının xarici səthində yerləşən xüsusi molekullarla bağlamaqdır. İnsulinin aktivləşdirilmiş reseptoruna insulin reaksiyasına xas olan hüceyrədaxili proseslər bir zəncir daxildir (tirozin kinaz fəaliyyətini tetikleyir, fosforlaşmanı artırır).
Bir hüceyrə iki səviyyədə davamlı ola bilər: insulin reseptoru səviyyəsində və post-reseptor yollarının səviyyəsində. Bundan əlavə, insulin müqaviməti bir tərəfdən dəyişdirilmiş bir insulin molekulunun istehsalına və digər tərəfdən proinsulinin insulinə natamam çevrilmə fenomeni ilə əlaqəli ola bilər.
Qüsurlu bir insulin molekulunun istehsalı, struktur insulin geninin mutasiyasına əsaslanır və bu vəziyyətdə insulin molekulundakı amin turşusu ardıcıllığının yalnız bir pozulması haqqında danışırıq. Fenilalanin əvəzinə, leucine, B zəncirinin 24-cü mövqeyindədir, bu da bioloji aktivliyin azalmasına səbəb olur, normal səviyyədə immunoreaktiv insulin.
Proinsulinin struktur genindəki bir qüsur nəticəsində onun insulinə çevrilməsi tam həyata keçirilmir. İnsülindən daha aşağı bioloji bir fəaliyyətə sahib olan bir çox proinsulin meydana gəlir. Proinsulinin insulin ilə açıq bir qarşılıqlı reaksiyası var və insulinin radioimmunoloji analizi artıqlamanın təəssüratını verir.
NIDDM-də insulin müqaviməti fenomenini nəzərə alaraq deyilən qrupa da diqqət yetirməlisiniz - qan dövranında insulin antaqonistləri. Bu qrupa aşağıdakılar daxil edilməlidir: 1) ziddiyyətli hormonlar, 2) insulinə antikor, 3) insulin reseptorlarına antikor.
Əks tənzimləyici hormonlara gəldikdə, onların siyahısının yaxşı bilindiyini qeyd etmək lazımdır (böyümə hormonu, kortizol, tiroid hormonları, tirotropin, plasenta laktogen, prolaktin, ACTH, qlükagon, katekolaminlər) və onların əks-təsir mexanizmi kifayət qədər öyrənilmişdir, baxmayaraq ki, hələ də bir sıra suallar var, aydınlaşdırmaya ehtiyacı var. Əvvəlcə qaraciyər tərəfindən qlükoza istehsalına nəzarətin pozulmasına səbəb olan insulinə müqavimət barədə danışırıq. NIDDM ilə qaraciyər tərəfindən qlükoza istehsalında azalma baş vermir, bu da hiperglisemiyaya səbəb olur. Qaraciyərdə qlükoza istehsalının tənzimlənməsi mexanizmlərinin pozulması müxtəlif səviyyələrdə ola bilər:
- qaraciyərin ümumi insulin müqavimətindəki rolunu əks etdirən qlükoza istehsalının qeyri-kafi insulin yatırılması,
- uzunmüddətli hiperglisemiya səbəbiylə qlükozanın fizioloji inhibitor təsirinə müqavimət,
- əks tənzimləyici hormonların fəaliyyətində mütləq və ya nisbi artım.
Ehtiyat reseptorları nəzəriyyəsini xatırlatmaq məqsədəuyğundur, buna görə müəyyən bir vaxt vahidində reseptorların yalnız 10% insulinin reseptorla qarşılıqlı təsirində iştirak edir, qalan 90% isə "sərbəst" vəziyyətdədir. Üstəlik, hazırda reseptorlardan hansının insulinlə qarşılıqlı əlaqəsi statistik bir təsadüfdür.
Xeyli sayda tədqiqat NIDDM olan xəstələrdə insulinin monositlər və adipositlər ilə bağlanmasının orta hesabla 30% -ə qədər azaldığını göstərmişdir. İnsulin bağlamasının azalması insulin reseptorlarının sayının azalması ilə nəticələnir, eyni zamanda insulinin cazibə gücü dəyişmir. Hüceyrə səthindəki insulin reseptorlarının sayını azaltmaqla yanaşı, reseptorun daxili işlənməsində müxtəlif qüsurlar mümkündür. Ancaq bu hadisələri diqqətlə qiymətləndirmək lazımdır. İnsulinin reseptora bağlanmasının azalmasının NIDDM-dəki hormonun təsirindəki qüsuru tam izah edə bilmədiyini göstərən faktlar var. Xüsusilə, insulin reseptorlarının sayında azalma, NIDDM olan xəstələrin yalnız 2/3 hissəsində, xüsusilə əhəmiyyətli oruc hiperqlikemiyası olan xəstələrdə aşkar edilmişdir.
Qeyd etmək lazımdır ki, pozulmuş qlükoza dözümlü xəstələrdə, çox güman ki, insulinin reseptora bağlanmasında cüzi bir qüsur var, orta və ağır oruclu hiperglisemi olan NIDDM olan xəstələrdə insulin müqavimətinin inkişafı insulinin post-reseptor fəaliyyətində bir qüsurdan qaynaqlanır.
Beləliklə, insulin reseptorlarının sayının azalması rol oynayır, lakin insulin müqavimətinin inkişafına kömək edən yeganə amil deyil.
Periferik toxumalarda qlükoza tutma 55% -dən çox azalır. Bu pozğunluğun əsası bir tərəfdən insulin reseptorlarının sayının azalması ilə nəticələnən proseslər, digər tərəfdən qlükoza daşıyıcılarının sayının azalması - hüceyrə membranlarının daxili səthində yerləşən və hüceyrə daxilində qlükoza nəqlini təmin edən zülallardır.
Hal-hazırda, qlükoza daşıyıcılarının 2 sinifi var - GluT:
1 - Na + - Na + tutmağı və qlükoza tutmasını cütləşdirərək qlükoza konsentrasiyası gradientinə qarşı ötürmə aparan nəqliyyatçılar.
II - passiv nəqliyyat mexanizmlərini inkişaf etdirərək qlükoza nəql edən yüngül nəqliyyatçılar.
Son beş ildə qlükoza daşıyıcıları sıx araşdırma mövzusu oldu. Onların DNT-lərinin ardıcıllığını deşifrə etmək, funksiyanı müəyyənləşdirmək mümkün oldu. Beş qlükoza daşıyıcısı müxtəlif orqan və toxumalar səviyyəsində aydın bir paylanma ilə təsvir edilmişdir.Xüsusilə GluT.1 və GluT.3 qlükoza əsas və ya tərkib hissəsi olan GluT.2 - qlükozanın hepatositə və qismən kiçik bağırsağın və böyrəklərin epitelial hüceyrələrinə daşınması üçün cavabdehdir, GluT.4 - insulinlə stimullaşdırılmış əzələ qlükoza qəbulundan məsuldur. və yağ toxuması, GluT.5 - epitel hüceyrələrinə hüceyrələrarası nəqliyyat.
NIDDM-də qlükoza daşınmasının fəaliyyəti geniş araşdırılıb və bir çox tədqiqat adiposit və əzələlərdə azaldığını göstərib.
Beləliklə, insulinə davamlı şəraitdə qlükoza nəqlinin ən çox stimullaşdırılmış fəaliyyəti azalır. Bu müqavimət əzələ və yağ toxumalarında qlükoza daşıyıcılarının açıq bir azalması və insulinə cavab olaraq nəqliyyatçıların translokasiyasının azalması ilə əlaqələndirilir.
Kompensator oruclu hiperinsulinemiyanın olmasına baxmayaraq, postabsorbsiya vəziyyətində, qaraciyər qlükozasının çıxışı dəyişməz və ya artır, toxumalar tərəfindən qlükoza alma effektivliyi azalır. Qaraciyər qlükoza istehsalı qlükoneogenezin artması səbəbindən artır. Əzələ toxumasında insulin disfunksiyası tirozin kinaz insulin reseptorunun fəaliyyətində dəyişiklik, qlükoza nəqlinin azalması və glikogen sintezinin azalması ilə əlaqələndirilir. NIDDM-in erkən mərhələsində əsas qüsur insulinin qlükoza udulmasını və onun qlikogen şəklində çökməsini stimullaşdıra bilməməsidir.
İnsülin müqavimətini izah edən digər potensial mexanizmlərə lipid oksidləşməsinin artması, skelet əzələlərinin kapilyar sıxlığının dəyişməsi, damar endoteli vasitəsilə insulinin daşınması, amilin səviyyəsinin artması və qlükoza toksikliyi daxildir.
KLİNİKA və DİAQNOSTİKA NIDDM
Bir qayda olaraq, NIDDM 40 yaşdan yuxarı insanlarda inkişaf edir. Xəstəliyin başlanğıcı əksər hallarda tədricən olur. Hiperglisemik hiperosmolar şəraitində nadir hallar istisna olmaqla, komplikasiyasız tip 2 diabet xəstəliyi klassik simptomlarla özünü göstərmir və uzun müddət diaqnoz qoyulmur. Əlil düşmüş qlükoza dözümlülüyünün müəyyən edilməsi ya müntəzəm müayinə zamanı, ya da tez-tez NIDDM ilə əlaqəli xəstəlikləri olan xəstələrin müayinəsi zamanı baş verir. Anamnezi toplayarkən xəstəliyin ilk əlamətləri retrospektiv şəkildə aşkar olunur: polidipsiya, poliuriya, kilo, yorğunluq, məşqlərə dözümlülüyün azalması, iştahın artması, əzələ spazmı, keçici refraktiv səhvlər, yoluxucu xəstəliklərə (dəri, sidik yolları) həssaslıq, qaşınma, hissi pozğunluqlar, libido və iktidarsızlığın azalması.
NIDDM-in heterojenliyi xəstəliyin başlanğıcının xarakterini müəyyənləşdirir:
- hiperglisemiya, qan serumundakı sərbəst yağ turşularının artan səviyyəsi - 100%,
- piylənmə - 80 %,
- oruc hiperinsulinemi - 80 %,
- əsas hipertansiyon - 50 %,
- dislipidemiya (trigliseridlərin artması, HDL xolesterinin azalması) - 50%,
- ürək-damar xəstəlikləri - 30%,
- diabetik retinopatiya, nöropatiya - 15 %,
- nefropatiya - 5 %.
NIDDM inkişafı baxımından təhdid edilənlər:
1) yuxarıda göstərilən simptomları olan xəstələr,
2) şəkərli diabet inkişaf riski yüksək olan xəstələr - valideynlərindən birinin şəkərli diabet xəstəsi olanlar, əkizlərinin ikincisi, biri diabet xəstəsi olduqda, uşaqlarının 4500 q-dan çox doğuş ağırlığı olan və ya anadangəlmə qüsurlu analar. kortəbii abortlar tarixi,
3) tez-tez diabet ilə əlaqəli xəstəliklər olan xəstələr (piylənmə, arterial hipertansiyon, polikistik yumurtalıq),
4) pankreatit, hipertiroidi, akromegali, feokromositoma, Cushing sindromu olan xəstələr
5) uzun müddətli diabetik terapiya (sintetik estrogenlər, diuretiklər, kortikosteroidlər) qəbul edən xəstələr.
Müayinə zamanı oruc qanında qlükoza səviyyəsi iki dəfə qəbul edildikdə 140 mq% -dən (7,8 mmol / L) artıq olarsa, diabet diaqnozu qoyulur. Əks təqdirdə, oral bir qlükoza tolerantlığı testi tələb olunur. Ümumdünya Səhiyyə Təşkilatının tövsiyələrinə əsasən, qlükoza dözümlülüyünün test proseduru belədir: səhər boş bir mədədə, qlikemiya müayinəsindən sonra xəstə içərisində 75 q qlükoza götürür, sonra kapilyar qan 1 saat və məşqdən 2 saat sonra qlükoza miqdarına baxılır.
Ağızdan gələn bir qlükoza tolerantlığı testinin nəticələrinin ÜST tövsiyələrinə uyğun olaraq təsnifatı (məlumatlar iki ardıcıl analizlə təsdiqlənməlidir)
MÜSTƏQİL DİBETLƏRİN İDARƏETMƏSİ
Əsas vəzifələr:
1. Yaxşı metabolik və biokimyəvi nəzarəti əldə edin.
2. Damar fəsadlarının inkişafının qarşısını al.
Həll yolu:
pəhriz terapiyası
fiziki məşqlər
dərman müalicəsi.
NIDDM terapiyasının məqsədləri
Yaşından asılı olaraq:
1) gənc və orta yaşlı xəstələrdə - şəkərli diabet simptomlarının aradan qaldırılması və uzunmüddətli proqnozun yaxşılaşdırılması,
2) yaşlılarda (65 yaşdan yuxarı xəstələr) - xəstəliyin əlamətlərini rahatlaşdırmaq.
NIDDM sahəsində Siyasətin formalaşdırılması üçün Avropa Qrupunun təklif etdiyi meyarlara görə:
Uzun müddətli diabet idarəetmə qidalanma, enerji xərcləri və dərmanlara diqqət daxildir. Terapiyanın müvəffəqiyyəti xəstənin müalicə proqramına nə dərəcədə qoşulmasından asılıdır. Xəstənin motivasiyası və davranışı terapevtik bir planın tərtib edilməsində vacib amillərdir.
Diyet terapiyasının əsas məqsədləri:
- postprandial hiperglisemiyanın qarşısının alınması,
- kilolu azalma,
- müşayiət olunan dislipidemiyanın düzəldilməsi,
- gec komplikasyon riskini azaltdı,
- zəruri qida, vitamin və minerallarla təmin etmək.
1) azaldılmış kaloriya,
2) fraksiya qidalanması (gündə 5-6 dəfə),
3) mono və disakaridlərin pəhrizindən kənarlaşdırılması,
4) doymuş yağ qəbulunun məhdudlaşdırılması,
5) xolesterol qəbulunu azaltmaq (gündə 300 g-dən az);
6) lifdə yüksək miqdarda qidaların istifadəsi,
7) alkoqol qəbulunun azaldılması (gündə 30 q-dan az).
Yeməyin kalori miqdarı bədən çəkisi və enerji xərclərinin təbiətindən asılı olaraq hesablanır. NIDDM olan xəstələrə real bədən çəkisinin hər kiloqramına 20 - 25 kkal olan bir kalori olan bir pəhriz təyin etmək tövsiyə olunur. Piylənmə halında, gündəlik kalori miqdarı artıq bədən çəkisinin faizinə görə 1 kiloqram üçün 15-17 kkal (gündə 1100–1200 kkal) qədər azalır.
Bədənin gündəlik enerji tələbatının bədən çəkisindən (mütləq istirahətlə) asılılığının göstəriciləri.
Gündəlik kalori hesablayarkən xəstənin əmək fəaliyyətinin xüsusiyyətlərini nəzərə almaq lazımdır.
Gündəlik kalorinin əməyin enerji xərcləri nəzərə alınmaqla hesablanması.
* mütləq istirahət vəziyyətində gündəlik kalori
Gündəlik kalorinin tərkibi aşağıdakı kimi olmalıdır.
karbohidratlar 50%, zülallar 15-20%, yağlar 30-35%. NIDDM olan bir xəstənin diyeti həmişə lipid mübadiləsinə müsbət təsir göstərməlidir. Avropa Ateroskleroz Cəmiyyətinin tövsiyələrinə uyğun olaraq bir lipid azaldıran pəhrizin əsas prinsipləri aşağıda təqdim olunur:
| Tövsiyələr | Eksenel bulaqlar |
| 1. Yağ qəbulunun azalması | Kərə yağı, marqarin, süd, xama, dondurma, sərt və yumşaq pendirlər, yağlı ət. |
| II. Doymuş yağ qəbulunu azaldın | Donuz əti, ördək əti, kolbasa və kolbasa, pasta, qaymaq, hindistan cevizi. |
| III. Zülal yüksək və doymuş yağ turşuları az olan qidaların qəbulu artır | Balıq, toyuq, hinduşka əti, oyun, dana. |
| IV. Mürəkkəb karbohidratlar, dənli bitkilər, meyvə və tərəvəzlərdən alınan lifin artması. | Hər növ təzə və dondurulmuş tərəvəz, meyvə, hər növ dənli bitki, düyü. |
| V. Sadə doymamış və poli doymamış yağ turşularının tərkibində cüzi artım. | Günəbaxan, soya, zeytun, kolza yağları. |
| VI. Xolesterol qəbulunu azaltmaq. | Beyin, böyrəklər, dil, yumurta (həftədə 1-2 sarıdan çox), qaraciyər (ayda iki dəfədən çox deyil). |
Pəhrizdə yağ paylanması aşağıdakı kimi olmalıdır.
1/3 - doymuş yağlar (heyvan yağları)
1/3 - sadə doymamış yağ turşuları (bitki yağları)
1/3 - poli doymamış yağ turşuları (bitki yağları, balıq).
Diyet lifinə (gündə 18-25 q) zəngin qidaların diyetə daxil edilməsi məsləhət görülür, çünki bu, karbohidratların toxumalar tərəfindən istifadəsini yaxşılaşdırır, bağırsaqdakı qlükoza udulmasını azaldır, qlikemiya və qlükozuriyanı əhəmiyyətli dərəcədə azaldır. Pəhriz terapiyasının adekvatlığına nəzarət etmək üçün "karbohidrat vahidləri" hesablama sistemindən istifadə etmək tövsiyə olunur ki, istifadəsi xəstənin qəbul etdiyi karbohidratların miqdarını ciddi şəkildə nəzarət etməyə imkan verir və özünə nəzarəti asanlaşdıracaqdır.
Doymuş yağın azalması səbəbindən kalori qəbulunun azalması, şəkərli diabet olmayan insanlarda kilo itkisi olmasa da, lipid və lipoprotein profilinə müsbət təsir göstərə biləcəyi barədə bir fikir var. NIDDM olan xəstələrdə pəhriz terapiyasındakı bu cür dəyişikliklərin rolu barədə məlumatlar bir-birinə ziddir. Mübahisə suallara aiddir - doymuş yağların hansı qidalara görə azaldılması lazımdır: karbohidratlar, mono və ya çox doymamış yağlar. Tanınmış diabetoloqa görə H.E. Lebovitz, NIDDM olan xəstələrin yalnız 5 - 8% -i qlikemiyanı pəhriz və fiziki fəaliyyətin birləşməsi ilə idarə edə bilər, qalan xəstələrin 92% -də sulfanilamid dərmanları təyin etmək lazımdır.
NİDDM MÜDAFİƏSİNDƏ FİZİKİ YAXINLAR
- intensivliyi
- müddəti
- tezliyi
- güc istehlakı
yaş, ilkin fiziki fəaliyyət və xəstənin ümumi vəziyyəti.
NIDDM olan xəstələrə ürək-damar sisteminin vəziyyəti, qan təzyiqinin səviyyəsi və onlara qarşı dözümlülük nəzərə alınmaqla gündəlik, eyni tipli, dozalı, adekvat fiziki fəaliyyət tövsiyə olunur. İlkin qan təzyiqi nə qədər yüksək olarsa, NIDDM olan xəstələrdə məşq tolerantlığı bir o qədər aşağı olur.
Məlumdur ki, fiziki fəaliyyət ilkin qan qlükoza konsentrasiyasında 14 mmol / L-dən çox olmayan qlikemiyanı azaldır, böyüməsinə səbəb olur və məşq başında 14 mmol / l-dən çox qlikemiya ilə ketogenezini artırır. Məşq əvvəl, məşq zamanı və sonra qlikemiyanın diqqətlə izlənilməsini tələb edir və müşayiət olunan ürək-damar xəstəlikləri olan xəstələrdə EKQ monitorinqi də tələb olunur.
Fiziki səylərin metabolizmaya, hormonal tənzimləmə və dövran sisteminə təsiri.
Metabolizm və qan laxtalanması.
- qlükoza tolerantlığı
- aşağı trigliseridlər
- HDL xolesterol
- qanın fibrinolitik aktivliyinin artması
- qanın özlülüyünün azalması və trombositlərin yığılması
- fibrinogen azalması
- insulin müqavimətinin və hiperinsulinemiyanın azalması
- stress hormonunun azalması
- artan endorfinlər
- testosteron artırılması
- ürək çıxışı artdı
- miyokard elektrik sabitliyini artırdı
- ürək əzələsi tərəfindən oksigen istehlakının azalması
- qan təzyiqini azaltmaq
- əzələ dövranının yaxşılaşdırılması
NIDDM ilə həyat tərzi dəyişikliklərinə pəhriz, məşq və stres azaldılması daxildir.
- dekorasiyanın dəyişməsi
- baxışların dəyişməsi
- istirahət
Dərman müalicəsi NIDDM olan bir xəstəyə diyet və fiziki fəaliyyətin birləşməsi ilə yaxşı və ya qənaətbəxş bir qlisemik nəzarət səviyyəsinə çatmaq mümkün olmadıqda təyin edilməlidir.
Ağızdan hipoqlikemik dərmanlar və ya insulin?
Farmakoloji alternativ aşağıdakı amillərdən asılıdır.
- xəstəliyin şiddəti (hiperglisemiya dərəcəsi, klinik əlamətlərinin olması və ya olmaması),
- xəstənin vəziyyəti (müşayiət olunan xəstəliklərin olması və ya olmaması),
- xəstəyə üstünlük verilməsi (həm dərman, həm də insulinin istifadəsi, gözlənilən terapevtik və mümkün yan təsirləri barədə yaxşı məlumatlı olduqda);
- xəstə motivasiyası
- xəstənin yaşı və çəkisi.
İncə bağırsaqda karbohidratların udulmasını ləngidən alfa-qlükozidaz inhibitorlarının kəşfi ilə yeni terapevtik imkanlar ortaya çıxdı. Acarbose pseudotetrasaccharide - glucobai (Bayer, Almaniya) - təsirli bir alfa qlükozidaz inhibitoru, kiçik bağırsaqda qlükoza udulmasını ləngidir, qlisemiya və hiperinsulinemiyanın postprandial əhəmiyyətli artımının qarşısını alır.
NIDDM üçün akarboza müalicəsinə göstərişlər:
- pəhrizdə zəif glisemik nəzarət
- kifayət qədər insulin ifrazı olan xəstələrdə PSM-də "uğursuzluq",
- metformin müalicəsi ilə zəif nəzarət,
- pəhrizdə yaxşı glisemik nəzarəti olan xəstələrdə hipertrigliseridemiya,
- insulin terapiyası ilə ağır postprandial hiperglisemiya,
- insulin istehlak edən xəstələrdə insulin dozasının azaldılması.
Acarbose, aşağı oruclu qan qlükoza və yüksək postprandial glikemiya olan NIDDM olan xəstələrdə monoterapiya baxımından xüsusilə təsirlidir. Klinik tədqiqatlar, 12-24 həftədən sonra oruc tutan qlikemiyanın 10%, yeməkdən sonra 20-30%, glikosilləşdirilmiş hemoglobin səviyyəsinin 0,6 - 2,5% azaldığını göstərdi. müalicə. Diabetes mellitus xəstələrində akarbozun istifadəsi ilə bağlı təcrübəmiz postprandial qlikemiyanın 216.5 +/- 4.4-dən 158.7 +/- 3.9 mq% -ə qədər, 10.12 +/- 0.20-dən glikozilləşdirilmiş hemoglobinin-dən əhəmiyyətli dərəcədə azaldığını göstərdi. 7.95 +/- 0.16%, xolesterol - 9.8% baza və trigliseridlər - 13.3% azalmışdır.
Acarbozun əhəmiyyətli bir terapevtik təsiri postprandial hiperinsulinemiya və qan trigliseridlərinin azalmasıdır. NIDDM insulin müqavimətini artıran xəstələrdə lipoproteinlər trigliseridlərlə doymuş və aterosklerozun inkişafı üçün müstəqil bir risk faktoru olduğu üçün onun əhəmiyyəti böyükdür.
Dərmanın üstünlüyü, yaşlı xəstələrdə xüsusilə vacib olan hipoqlikemik reaksiyaların olmamasıdır.
Akarbozun yan təsirləri:
- şişmə
- ishal
- transaminaz aktivliyinin artması,
- serum dəmirin azalması.
Sülfonilüreas və akarbozun törəmələri. Sulfa dərmanları ilə terapiya zamanı qeyri-qənaətbəxş glisemik nəzarət ilə, gündə 0,3 q dozada glibenclamide və akarboza dozasının birləşməsi ən çox istifadə olunur. Acarbose glibenclamide-nin farmakokinetikasını dəyişdirmir. PSM / akarbozun birləşməsi ortalama gündəlik qlikemiyanı 10-20%, HbA1c səviyyəsini 1-2% azaldır.
İnsulin və akarboza. İnkişaf etmiş glisemik nəzarət və insulin / akarboza terapiyası ilə birlikdə ekzogen insulinin dozasının azalması NIDDM olan insulin istifadə edən xəstələrdə inamla göstərilmişdir. Alpha glucosidase inhibitorları postprandial hiperglisemiyanın mono-insulin terapiyası ilə idarə olunmadığı hallarda xüsusilə təsirlidir.
Sulfonylurea preparatları.
Əsas göstəricilər Şəkər azaldıran sulfonilüre dərmanı (PSM) təyin etmək üçün bunlardır:
1) pəhriz terapiyası və rasional məşqlər fonunda yeni diaqnoz edilmiş NİDM xəstələrində karbohidrat mübadiləsi üçün kompensasiyanın olmaması;
2) Karbonhidrat mübadiləsi üçün kompensasiya 20-30 vahiddən çox olmayan bir dozada insulin təyin edildiyi hallarda normal və ya çox kilolu olan insanlarda NIDDM. gündə.
PSM seçiminin əsasını qoyan xüsusiyyətlər:
- daxili diabetə qarşı güc
- hərəkətin başlanğıc sürəti
- fəaliyyət müddəti
- metabolizm və ifrazat,
- müsbət və mənfi yan təsirləri
- xəstənin yaşı və əqli vəziyyəti.
1. PSM, B hüceyrə kütləsinin əhəmiyyətli və ya tam itkisi olan xəstələrdə təsirli deyildir.
2. Hələ də aydın olmayan səbəblərə görə NIDDM olan bəzi xəstələrdə PSM antidiyabetik təsir göstərmir.
3. PSM diyet terapiyasını əvəz etmir, əksinə onu əlavə edir. Pəhriz nəzərə alınmadığı təqdirdə onların müalicəsi təsirsizdir.
SÜLFİL URƏDİ dərmanları ilə TERAPİYA başlayın
1/3 - əla təsir
1/3 - yaxşı təsir
1/3 - qənaətbəxş olmayan təsir
5 illik terapiyadan sonra 1 və 2-ci yarımqrupdakı xəstələrin təxminən 50% -i SM dərmanlarını qəbul etməyə hələ yaxşı cavab verir.
PSM'nin təyin edilməsinə əks göstərişlər:
1) insulinə bağlı şəkərli diabet, pankreas diabeti,
2) hamiləlik və laktasiya,
3) ketoasidoz, prekoma, hiperosmolar koma,
4) yoluxucu xəstəliklər fonunda dekompensasiya,
5) sulfanilamidlərə qarşı həssaslıq,
6) ağır qaraciyər və böyrək patologiyası olan xəstələrdə ağır hipoqlikemiyaya meyl;
7) əsas cərrahi müdaxilələr.
Nisbi əks göstərişlər serebral ateroskleroz, demans, alkoqolizmdir.
PSM-in təsir mexanizmi. Sülfonilüreasın törəmələri, pankreas və ekstrapankreatik təsir səbəbindən şəkər azaldır.
- Pankreas effekti insulinin beta hüceyrəsindən sərbəst buraxılmasını stimullaşdırmaqdan və sintezini artırmaqdan, beta hüceyrə reseptorlarının qlükoza nisbətini və həssaslığını bərpa etməkdən ibarətdir. Sulfanilamidlər insulinotrop təsirini ATP-dən asılı olan kalium kanallarını bağlayır, bu da hüceyrələrin depolarizasiyasına, kalsium ionlarının B hüceyrəsinə axmasına və insulin ifrazının artmasına səbəb olur. Sulfanilamidlər B hüceyrəsindəki reseptora bənzər quruluşlara bağlanır. Müxtəlif sulfonilüre törəmələrinin bağlama qabiliyyəti onların insulin stimullaşdırıcı fəaliyyətini təyin edir.
- Extrapankreatic fəaliyyət
1. Skelet əzələlərində və yağ toxumasında insulin vasitəçi qlükoza nəqlinin stimullaşdırılması potensialı.
2. İnsulin vasitəçiliyi ilə tərcümə olunan nəqliyyatın potensiallaşdırılması.
3. Glikogen sintezinin insulin vasitəçiliyi ilə aktivləşdirilməsinin potensialı.
4. İnsulin vasitəçiliyi ilə qaraciyər lipogenezinin potensiallaşdırılması.
II. Bəlkə də antidiyabetik təsirlə əlaqəli.
1. Qaraciyərə birbaşa təsir.
a) fruktoza-2,6 difosfatın artması,
b) glikolizin stimullaşdırılması,
c) qlükoneogenezin yatırılması.
2. Skelet əzələsinə birbaşa təsir.
a) amin turşularının nəqlinin artması,
b) fruktoza-2,6-difosfatın artması.
3. İnsulinazın yatırılması.
III. Antidiyabetik təsirlərlə əlaqələndirilmir.
1. Yağlı toxuma birbaşa təsiri.
a) 3 "-5" AMP dizterazının aktivləşdirilməsi və lipolizin yatırılması.
2.Miyokarda birbaşa təsir.
a) artan müqavilə və oksigen doyma, artan glikogenoliz,
b) glikolizin azalması, fosfofruktokinazanın aktivliyinin azalması.
3. Endotel hüceyrələrdə plazminogen aktivatorun sintezi və ifrazının artırılması.
Sülfonamidlərin farmakokinetikası. Sulfonylurea preparatları zəif turşulardır. Zülallarla intensiv şəkildə bağlanır (90% -dən çox), qaraciyər tərəfindən metabolizə olunur və böyrəklər və ya bağırsaqlar tərəfindən atılır. Bu dərman qrupunun fərqli nümayəndələri arasında udma, maddələr mübadiləsi və aradan qaldırılmada açıq fərqlər var (tab. 1).
Cədvəl 1.
Sülfonilüreasların farmakokinetikası.
PSM'nin hərəkətini dəyişdirən dərmanlar.
1. Farmakokinetikasını dəyişdirərək PSM-in hipoglisemik aktivliyini artırmaq:
- clofibrate
- salisilatlar,
- bəzi sulfa dərmanları.
- salisilatlar,
- guanitidine,
- MAO inhibitorları
- beta blokerlər
- alkoqol
1. Yarım ömrü qısaltmaq, maddələr mübadiləsini sürətləndirmək:
- xroniki içki
- rifampisin
- diuretiklər (tiazidlər, furosemid),
- epinefrin
- estrogenlər
- glucagon,
- qlükokortikoidlər,
- indometazin
- isolandır
- nikotin turşusu
- fenitoin
- L-tiroksin.
Cədvəl 2.
Sulfa dərmanlarının xarakteristikası.
PSM-in yan təsirləri və toksikliyi
- hipoqlikemiya
- dəri reaksiyası (döküntü, eritema, qaşınma)
- mədə-bağırsaq narahatlığı (anoreksiya, ürəkbulanma)
- qan tərkibinin pozulması (aqranulositoz, trombositopeniya)
- disulfiram kimi reaksiya (antabuse)
- hiponatremi
- hepatotoksiklik (xolestatik sarılıq)
Farmakoloji fəaliyyət. Pankreas B hüceyrələri tərəfindən insulin ifrazını stimullaşdırmaq və periferik toxumaların insulinə həssaslığını artırmaqla şifahi olaraq qəbul edildikdə hipoqlikemik təsir göstərir. Ekstra pankreas hərəkəti qaraciyərdəki qlükoneogenezi və yağ toxumasında lipolizin yatırılmasına yönəldilmişdir. Şəkər azaltma təsiri 1,5 saatdan sonra özünü göstərir, 3-4 saatdan sonra maksimuma çatır, təsirli hərəkət müddəti 6-10 saatdır. 95% qaraciyərdə metabolizə olunan plazma zülallarına bağlıdır. Metabolitlər zəif hipoqlikemik aktivliyə malikdir. Çıxarılması böyrəklər tərəfindən həyata keçirilir.
Tətbiq. İlkin gündəlik doza qan qlükoza səviyyəsindən asılı olaraq ümumiyyətlə 1-1,5 q təşkil edir. Dərmanın terapevtik təsiri müalicənin başlanğıcından ilk 10-14 gündə özünü göstərir və terapiyanın təsiri olmadıqda, doza müalicənin başlanmasından 2 həftədən gec olmayaraq gündə 2 q-a çatdırıla bilər.Dozanın 2 g-dən çox artması (icazə verilən maksimum) təsirin artmasına səbəb olmur. Qlükozuriyanın aradan qaldırılması və qan qlükozasının normallaşdırılması ilə axşam saatlarında doza 0,25 - 0,5 q azaldıla bilər.
Maksimum dozada müalicədən sonra 4 həftə ərzində karbohidrat mübadiləsi üçün kompensasiya olmadıqda, ikinci nəsil sulfanamid dərmanlarının təyin edilməsi və ya şəkərli diabet və piylənmə ilə birlikdə göstərilir - tolbutamidin biguanidlərlə birləşməsi.
Carbutamide - Bukarban, qışqırdı.
Farmakoloji fəaliyyət. Şifahi olaraq qəbul edildiyi zaman hipoqlikemik təsir göstərir, mədəaltı vəzin adet aparatlarının B hüceyrələri tərəfindən endogen insulinin buraxılmasını stimullaşdırır və periferik toxumaların insulinə həssaslığını artırır. Dərman molekulunda bir amin qrupunun olması, butamidin təsirindən daha güclü insulinotrop təsir göstərir. Şəkəri azaltma təsiri tətbiqdən bir saat sonra özünü göstərir, 5 saatdan sonra maksimuma çatır, 12 saata qədər davam edir.
Tətbiq. İlkin doza gündə 2 dəfə 0,25 q. Müalicənin əvvəlindəki karbamidin gündəlik dozası 0.75 q-dan çox olmamalıdır.Bu vəziyyətdə səhər yeməyindən əvvəl 0,5 q, axşam yeməyindən əvvəl isə 0,25 dərman qəbul etmək tövsiyə olunur. Qeyri-effektivliklə, dozanı gündə 1,5 q-a (səhər 1.0 g və axşam 0.5 q) daha da artırmaq, müalicənin başlanmasından 10 gün əvvəl, bədəndəki metabolik reaksiya müddətinin uzunluğuna görə tövsiyə edilə bilər. karbamid alaraq. Maksimum doza gündə 2 g-dən çox olmamalıdır. Dərmanın maksimum dozasını 4 həftə istifadə edərkən karbohidrat mübadiləsinin qeyri-kafi kompensasiyası, II nəsil sulfanamid dərmanlarının təyin edilməsinə bir işarədir.
Farmakoloji fəaliyyət. Hipoqlikemik təsir B hüceyrələri tərəfindən insulin ifrazının stimullaşdırılması ilə əlaqədardır. Periferik toxumaların insulinə həssaslığını artıran, qaraciyərdə qlükoneogenezi və yağ toxumasında lipolizi inhibə edən ekstrapankreatik təsir göstərir. İncə bağırsaqda sürətlə əmilir və 3-4 saatdan sonra maksimum hipoqlikemik təsirə çatır. Pik konsentrasiyası 7 saat davam edir, hərəkət müddəti 16 saata qədərdir. Zəif diüretik təsirə malikdir.
Tətbiq. İlkin doza gündə 0,25 q-dan çox olmamalıdır. Qəbulun çoxluğu - gündə 2 dəfə. Tolazamidin sürətli və aşkar hipoqlikemik təsiri səbəbi ilə müalicəvi təsiri müalicənin ilk həftəsində artıq özünü göstərir və dozanın tənzimlənməsi qlisemiya və qlükozuriyanın məcburi nəzarəti ilə müalicənin başlanmasından 7 gün sonra edilə bilər. Maksimum gündəlik doza 1,0 g təşkil edir, tolbutamide və karbutamide ilə müqayisədə böyük hipoqlikemik təsirə malikdir, dərman əvəz edərkən 1,0 g karbutamid və / və ya tolbutamide 0,25 tolazamidə uyğundur.
Chlorpropamide - Apoteks, diaboz, diabetoral.
Farmakoloji fəaliyyət. Yarım ömrünün uzun olmasına (35 saata qədər) nisbətən tez əmilir. Ən uzun müddətə davam edir - 60 saata qədər. İntensiv qaraciyər mübadiləsindən keçir, əsas metabolitlər hipoqlikemik aktivliyə malikdir və böyrəklər tərəfindən atılır. Plazma konsentrasiyası, udma ilə müqayisədə böyrəklərin aradan qaldırılmasından daha çox asılıdır. Hipoqlikemik təsirin başlanğıcı tətbiq edildikdən 2 saat sonra qeyd olunur, 4-6 saatdan sonra maksimuma çatır.
Xlorpropamidin əlavə bir təsiri, maye tutma ilə müşayiət oluna bilən antidiuretik hormonun təsir potensialıdır.
Tətbiq. Doza seçimi fərdi edilir. İlkin gündəlik doza, səhər yeməyi zamanı bir doza 0,25 q-dan çox olmamalıdır. Şiddətli hiperglisemiya və qlükozuriya, əvvəlki müalicənin digər sulfonamidlərlə təsirsizliyi ilə, səhər yeməyi zamanı gündə 0,5 qram təyin etmək mümkündür.
65 yaşdan yuxarı xəstələr üçün ilkin doza gündə 0,1 g, sidik ifrazının yavaşlaması səbəbindən gündə maksimum 0,25 q-a qədərdir. Glisemiya və qlükozuriyaya nəzarət müalicə başlanandan 3-5 gün sonra həyata keçirilir. Metabolik təsir göstərməməsi halında, doza gündə 0,5 q artırıla bilər.
Dərmanın kumulyasiyasını qarşısını almaq üçün, karbohidrat mübadiləsi üçün kompensasiya əldə etmək üçün bütün hallarda, glikemiya nəzarəti altında xlorpropamidin gündə 0,1 q azaldılması tövsiyə olunur. Antidiuretik hormonun təsirinə potensial təsiri diabet insipidusun müalicəsində xlorpropamidin istifadəsini mümkün edir. Bəlkə də adiurekrin təsirinə qarşı və hipofizin digər dərmanlarına qarşı dözümsüzlüklə təyin olunur. Karbohidrat metabolizması pozğunluqları olmadığı təqdirdə doza gündə 0,1 q-dan çox olmamalıdır.
Dərmanın uzun müddət istifadəsi hallarında (5 ildən çox), hərəkətinə həssaslığın azalması inkişaf edir.
Glibenclamide - daonil, manninil, evlukon, qlükoben, şirəli, antibiotik.
Farmakoloji fəaliyyət. Şişkin bir mədəaltı və ekstrapankreatik təsir göstərir. Hipoqlikemik təsir insulin sintezinin stimullaşdırılması ilə əlaqədardır - beta hüceyrənin insulin tərkibli qranullardan ifrazını artırmaq və beta hüceyrələrin qlükoza həssaslığını artırmaq, insulin reseptorlarının sayını və həssaslığını, həmçinin insulinin qlükoza və hədəf hüceyrələrə bağlanma dərəcəsini artırmaqdır. Glibenclamide mədə-bağırsaq traktından yaxşı əmilir. Hipoqlikemik təsirin başlanğıcı tətbiq edildikdən 40 dəqiqə sonra müşahidə olunur, pik konsentrasiyası 2-dən sonra əldə edilir və 6 saat qalır, təsir müddəti 10-12 saatdır. Plazma zülallarına bağlanma qabiliyyəti dərmanın təsirini uzadır, lakin qısa bir yarı ömrü - 5 saata qədər, onun aşağı toksikliyinə səbəb olur. Qaraciyərdə metabolizə olunur, safra və sidikdə qeyri-aktiv metabolitlər şəklində ifraz olunur.
Glibenclamide təsirinin yuxarıdakı xüsusiyyətləri, onu II tip şəkərli diabet müalicəsində seçim dərmanı olaraq təyin edin. İlkin doza səhər 5 mq və ya səhər və axşam 0,25 mqdir. Karbohidrat mübadiləsinin monitorinqi - 5-7 gündən sonra və lazım olduqda - həftədə 0.25-0.5 mq maksimuma (20 mq) qədər artırılması Qeyd etmək lazımdır ki, gündə 15 mq-dan çox olan bir doz hipoqlikemik təsirini artırmır. İdarəetmə tezliyi gündə 1-2 dəfə olur və gündəlik dozadan asılıdır: gündə 5 mq fonunda metabolik nəzarətin effektivliyi ilə səhər 1 dəfə götürün, 10 mq dozada səhər və axşam 2 dozada bərabər paylanıla bilər, zəruri hallarda 15 gündə mq, səhərlər 10 mq, axşam 5 mq istifadə etmək tövsiyə olunur, ən çox icazə verilən gündəlik dozanı 20 mq istifadə edərkən 2 dozaya bölünür.
4-6 həftə ərzində kompensasiya olmadıqda, başqa bir qrupun ikinci nəslinin, biguanid və ya insulin terapiyasının sulfonilürea törəmələri ilə kombinasiya müalicəsi mümkündür.
Glipizide - glibenesis, minidiab.
Farmakoloji fəaliyyət. Dərman pankreas və ekstrapankreatik təsir göstərir. İnsulin ifrazının stimullaşdırılması və pankreas B hüceyrələrinin qlükoza həssaslığının artması səbəbindən şəkər azaldır. Ekstrapankreatik səviyyədə qaraciyər və əzələ toxumasının hüceyrələrində insulinin post-reseptor təsirini yaxşılaşdırır. Yüngül bir hipolipidemik təsirə malikdir, fibrinolitik fəaliyyətini yaxşılaşdırır və trombositlərin birləşməsini maneə törədir. Bağırsaqda sürətlə əmilir və qəbul edildikdən 30 dəqiqə sonra bir şəkər azaldır. Maksimum konsentrasiyası 1,5 saatdan sonra müşahidə olunur, hərəkət müddəti 8-10 saatdır. Dərman praktik olaraq hərəkətsiz metabolitlər şəklində sidikdə sürətlə xaric olunur.
Yeni diaqnoz qoyulmuş diabet xəstələri üçün ilkin doza 2-3 dozada 7,5 mq-dan çox olmamalıdır.5-7 gündən sonra dozanın daha da artması qlikemiya nəzarəti altında aparılır. Maksimum vahid doza 10 mq, gündəlik - 20 mq. Yan təsirlər olmadan gündə 30 mq istifadəsi ehtimalı barədə məlumatlar var, lakin dozanın belə bir artması hipoqlikemik təsirin artması ilə müşayiət olunmur.
Glipizide digər sulfonilüre törəmələri ilə birlikdə istifadə edilə bilər.
Farmakoloji fəaliyyət. Pankreas və ekstrapankreatik təsir göstərir. Hipoqlikemik təsir mexanizmi ilə, gliklazidə yaxındır və insulin ifrazının 1-ci mərhələsini stimullaşdıra bilir. Bu dərmanın xüsusiyyətləri, tez və qısa müddətli, bağırsaqlardan üstünlük təşkil edən ifrazatdır (95%), bu da böyrək zədəsi olan NIDDM olan xəstələrin müalicəsində istifadəsinə imkan verir. Tez udulur, 40 dəqiqədən sonra hipoqlikemik təsirin başlanğıcı, pik konsentrasiyası 2 saatdan sonra, yarım ömrü - 1,5 saat. Aktiv hərəkətin müddəti 6-8 saatdır. II nəslin digər şəkər endirən sulfonamidləri kimi, insulin reseptorlarına müsbət təsir göstərir və hüceyrələrdə reseptordan sonrakı qarşılıqlı təsirini artırır, qaraciyərdə, əzələlərdə qlükoza istifadəsini stimullaşdırır və lipolizin qarşısını alır.
İlkin doza gündə 1-2 dəfə 30 mqdir. Effekt olmadıqda, doza 5-7 gündən sonra maksimuma, 120 mq-a qədər artırılır. Dərman 30-60 dəqiqədən sonra alınır. yeməkdən əvvəl, qəbul tezliyi 2 dəfə 60 mq dozada, böyük dozadan istifadə edərkən - gündə 3 dəfə.
Hipoqlikemiyanın az olması səbəbindən yaşlı xəstələrdə istifadə edilə bilər. Glurenorm dializator membranlarına zərər vermir və xroniki hemodializ keçirən xəstələrdə istifadə edilə bilər.
Yeni diaqnoz qoyulmuş NIDDM olan 25 xəstədə dərmanın lipid və karbohidrat mübadiləsinə təsirini qiymətləndirdik. Glurenorm terapiyası fonunda, mədəaltı vəzi B hüceyrələrinin sekretor fəaliyyətində yaxşılaşma qeyd edildi. Dərmanın bu təsiri müalicənin 12-ci həftəsində ən çox özünü göstərdi: bir qida stimuluna cavab olaraq, C-peptidin ifrazı sağlam qrupdakı 245% ilə müqayisədə 211% bir nəzarət dəyərinə çatdı. 120 dəqiqə davamlı hiperinsulinemiya, davamlı periferik insulin müqavimətinə şəhadət verən qida yükü testində müşahidə edilmişdir.
Glurenorm terapiyasının hipokolesterolemik təsiri tədqiqatın 6-cı həftəsində artıq özünü büruzə verdi: xolesterol səviyyəsi, əsasən VLDL xolesterol səbəbindən nəzarət dəyərlərinə qədər azaldı (bu göstəricinin azalması ilkin dəyərin 30% -ni təşkil etdi). Qeyd etmək lazımdır ki, ilkin xolesterol səviyyəsi (250 mq / dl-dən az) olan xəstələrdə HDL xolesterol / xolesterol nisbətində artım - HDL xolesterolunun 0,25-dən 0.40-a qədər artması göstərilmişdir ki, bu da glurenorm ilə terapiya zamanı xolesterol nəqliyyat sistemində yaxşılaşma olduğunu göstərir ( tab. 3). Dərmanın apoprotein tərkibinə təsiri qeyri-sabit idi: terapiyanın 6-cı həftəsində 20% azalaraq aterogenik apoprotein B səviyyəsi 12-ci həftəyə qədər ilkin dəyərinə çatdı.
Cədvəl 3.
Yeni diaqnoz qoyulmuş NIDDM olan xəstələrdə lipid və apoprotein profilinin dinamikası, ilkin xolesterolu 250 mq / dl olan qrupda glurenorm ilə müalicə olunur.
| Tədqiq edilmişdir göstəricilər mərhələləri tədqiqat | XC mq / dl | TG mq / dl | XC HDL mq / dl | XC VLDL mq / dl | XC LDL mq / dl | Apo A 1 mq / dl | Apo v mq / dl | Apo B / Apo A 1 | XC LDL / HDL xolesterol | XC HDL / Apo A 1 | |||||||||||||||||||||||||||||||||||||||||||
| 1. 3 həftədən sonra. pəhriz terapiyası | 273,2+/- 20,7 100% | 206,5+/- 13,7 100% | 38,7+/- 3,4 100% | 41,3+/- 2,2 100% | 193,2+/- 25,6 100% | 137,8+/- 6,8 100% | 126,0+/- 12,1 100% | 0,9+/- 0,1 100% | 5,1+/-0,7 | 0,3+/-0,02 | |||||||||||||||||||||||||||||||||||||||||||
| 2. 6 həftədən sonra. müalicə | 227,3+/- 11,9 83% | 120,7+/- 33,1 58% | 41,7+/- 2,9 108% | 23,9+/- 6,6 58% | 161,7+/- 13,2 84% | 131,8+/- 4,2 96% | 100,0+/- 16,5 79% | 0,8+/- 0,1 89% | 3,9+/-0,2 | 0,3+/-0,02 | |||||||||||||||||||||||||||||||||||||||||||
| 3. 12-də həftələr müalicə | 239,7+/- 7,7 88% | 145,0+/- 42,1 70% | 44,3+/- 4,4 114% | 28,9+/- 8,5 70% | 166,3+/- 11,8 86% | 141,5+/- 7,4 103% | 131,2+/- 11,6 104% | 0,9+/- 0,1 100% | 3,9+/-0,4 | 0,3+/-0,02 | |||||||||||||||||||||||||||||||||||||||||||
| praktik olaraq sağlam üzlər | 205,4+/- 0,3 | 100,7+/- 0,5 | 50,9+/- 0,1 | 20,1+/- 0,3 | 134,4+/- 0,3 | 143,0+/- 4,0 | 117,0+/- 3,0 | 0,8+/- 0,1 | 2,6+/-0,2 | 0,3+/-0,01 | |||||||||||||||||||||||||||||||||||||||||||
| P İnsulin Terapiyası NIDDM İnsülin terapiyası hələ də NIDDM olan xəstələrin müalicəsində ən mübahisəli tərəfdir. Bu, bir tərəfdən, NIDDM etiologiyası və patogenezi ilə əlaqəli vahid bir konsepsiyanın olmaması və əsas qüsurun harada olması barədə davam edən mübahisənin - insulin ifrazı səviyyəsində və ya onun periferik səviyyədə aktivliyi, obez və hiperinsulinemik olan xəstələri insulin ilə müalicə etmək məntiqlidirmi? digər tərəfdən, bu tip terapiyanın effektivliyini təmin etmək üçün heç bir meyar yoxdur. Uzun müddət və ya müvəqqəti olaraq ekzogen insulinin təyin edilməsi ehtiyacı barədə danışmaq asan olduqda vəziyyətlər var. NIDDM üçün uzun müddətli insulin müalicəsi aşağıdakılar üçün göstərilir:
NIDDM üçün müvəqqəti insulin müalicəsi üçün göstərişlər aşağıdakılardır:
İnsulin terapiyasının məqsədəuyğunluğuna dair şübhə olduqda, glukagon tərəfindən stimullaşdırılmasına cavab olaraq B hüceyrələrinin insulin ifrazat fəaliyyətinin azalmasını yoxlamaq lazımdır. Test diabet şəkərsizləşdirmə fonunda aparıla bilməz, çünki hiperglisemiya B hüceyrələrinə əlavə zəhərli təsir göstərir. Bu, stimullaşdırmaya sekretor cavabın yanlış bir azalmasına səbəb ola bilər. Bir neçə gündür metabolik dengesizliği düzəltmək üçün insulin müalicəsi test zamanı C-peptid səviyyəsinə təsir etməyəcəkdir. Glukagon testinin qiymətləndirilməsi (enjeksiyondan əvvəl və 6 dəqiqə sonra serum C-peptid səviyyəsinin öyrənilməsi ilə venadaxili olaraq 1 mq qlükaqon venadaxili olaraq): C-peptid konsentrasiyasının 0,6 nmol / L-dən yuxarı və 1.1 nmol / L-dən yuxarı olması; kifayət qədər sekretor fəaliyyət. Glukagon tərəfindən stimullaşdırılan plazma C-peptidinin 0,6 nmol / L və ya daha az olması ekzogen insulinə şərtsiz ehtiyac olduğunu göstərir. Ancaq glukagon testi insulin müqavimətinin dərəcəsini qiymətləndirməyə imkan vermir. Bu o deməkdir ki, kifayət qədər endogen insulin istehsalına baxmayaraq ekzogen insulin terapiyası zəruri ola bilər.Qlyukagon testinin əks göstərişləri: peokromositoma, ağır hipertansiyon. NIDDM üçün insulin terapiya strategiyası. Klinik təcrübə göstərir ki, uzun müddət davam edən "uğursuz" sulfanilamid müalicəsindən sonra metabolik pozğunluqları, xüsusən dislipidemiyanı düzəltmək üçün kifayət qədər uzun müddətə insulin terapiyası tələb olunur. Heyvan mənşəli yüksək zərif insulin preparatlarının və uzun və qısa hərəkətli insulinlərin birləşməsindən ümumiyyətlə istifadə olunur (tab. 5). Uzun müddət xəstəxanaya yerləşdirilməsini tələb edən vəziyyətdən əlavə, obezlik olmayan NIDDM olan xəstələrə iki dəfəlik rejimdə insulin terapiyası verilə bilər. Tipik olaraq, insulin səhər yeməyi və axşam yeməyindən əvvəl verilir. Bazal insulinin ilkin dozası 0.2-0.5 vahid / kq çəkinin hesablanmasından sonra təyin olunur, oruc glikemiyası üçün düzəldilir (hər 1,1 mmol / l üçün 1 vahid insulin 7.7 mmol / l-dən çox). Gerekirse, bazal insulinin ikinci bir enjeksiyonu sonradan təyin edilə bilər (22.00). Qısa fəaliyyət göstərən insulinin dozası 1 vahid nisbətində müəyyən edilir. hər 1.7 mmol / L-dən 7.8 mmol / L-dən yuxarı postprandial qlikemiya üçün (J.A. Galloway). Daha sadə hallarda, uzun və qısa fəaliyyət göstərən insulin sabit nisbəti olan birləşmiş insulin preparatları istifadə edilə bilər. Cədvəl 5.
Bununla birlikdə, təcrübə göstərdi ki, NIDDM ilə yaxın və ya normoglikemiyaya nail olmaq tez-tez xəyali bir məqsəddir. İnsulinin ikiqat inyeksiya fonunda xəstələrin yalnız 10-20% -ində NIDDM Siyasət Qrupu tərəfindən tövsiyə olunan qan qlükoza səviyyəsi var. Bu vəzifə xəstəliyin uzun müddəti və ikincil sulfamid müqavimətinin inkişafı ilə xüsusilə çətindir. Çox insulin enjeksiyonları qısa və ya uzun müddətdə ən cəlbedicidir. Bu tip insulin terapiyasının üstünlükləri yeməklərin nisbətən pulsuz paylanması, sürətli və optimal glisemik nəzarətdir. Bu tip terapiya NIDDM-in əsas patogenetik anomaliyaları üzərində işləyir, əlavə olaraq, ən sürətli və effektiv glisemik nəzarət "hiperglisemiya - qlükoza toksikliyi - insulin müqaviməti - hiperqlikemiya" pozğun dövrünü pozur.Çoxsaylı tədqiqatlar qaraciyər tərəfindən bazal qlükoza istehsalında əhəmiyyətli dərəcədə azalma və NIDDM olan xəstələrdə intensivləşdirilmiş insulin terapiya rejiminin qısa və uzunmüddətli istifadəsi fonunda, periferik toxumalarda qlükoza istifadəsinin yaxşılaşdığını göstərir. Eyni zamanda, qısamüddətli üç həftəlik insulin terapiyası insulin terapiyasının ləğvindən sonra ən aydın və davamlı müsbət reaksiyalara malikdir: qaraciyər tərəfindən qlükoza istehsalının 32-75% azalması, periferik qlükoza istifadəsinin sürətinin 70% artması, qlükoza orta 2 saatlıq insulin reaksiyasının 6 dəfə artması. Bu rejimin istifadəsində əhəmiyyətli bir maneə, ateroskleroz riskinin artması ilə əlaqəli xroniki hiperinsulinemiyadır. Bazal və postprandial hiperinsulinemiya, insulin terapiyasının bu rejimini Müqəddəs IRI səviyyəsinin təyin edilməsi və ya bir sıxma texnikasından istifadə edərək qiymətləndirən bir çox tədqiqatın birmənalı nəticəsidir. Bununla birlikdə, ekzogen insulinin qəbulu nəticəsində yaranan hiperinsulinemiyanın NIDDM xəstələrində endogen dərəcədə yüksəlmiş insulin səviyyələri ilə aterogenez üçün eyni risk faktoru olub olmadığı sual olaraq qalır. Bu baxımdan, intensiv insulin terapiyasının lipid mübadiləsinin aterogen parametrlərinə təsirini qiymətləndirmək maraqlı görünür. Ədəbiyyata görə, insulin təkrar vurulmasının rejimi NIDDM olan xəstələrdə plazma lipoprotein spektrində antiatrogenik dəyişikliklərə səbəb olur: VLDL və trigliseridlərin səviyyəsi azalır. Klinikamızda PSM üçün "ikinci dərəcəli çatışmazlığı" olan NIDDM olan xəstələrdə qısamüddətli (3 həftə) və uzunmüddətli (12 həftə) intensiv insulin terapiyasının effektivliyinin tədqiqatları (L.P. İvanova, 1994, V.Z. Topchiashvili, 1995), aterogenik dislipidemiyanın optimal düzəldilməsinin mümkünlüyünü göstərdi: trigliseridləri, ümumi xolesterolu, LDL və VLDL xolesterolunu azaltmaq, plazma apoproteinlərinin normal nisbətini bərpa etmək. İnsulin / PSM ilə birləşmə terapiyası. 80-ci illərin əvvəllərində PSM üçün "ikincil çatışmazlığı" olan NIDDM olan xəstələrdə insulin monoterapiyasına alternativ olaraq insulin və sulfanilamidlərlə kombinasiya müalicəsinə maraq xeyli artdı. Bu tip terapiyanın nəzəri əsaslandırması aşağıdakılar idi.
Bu və ya digər növ insulin əlavəsinin sulfoniluriya preparatları ilə birlikdə istifadəsinin faydaları barədə konsensus yoxdur. Bəzi müəlliflər, 0,02-0,3 vahid / kq dozada və uzunmüddətli PSM orta terapevtik dozada vahid administrasiyanın istifadəsini tövsiyə edirlər, halbuki səhər və ya axşam insulin inyeksiyasının faydaları müəyyən edilməmişdir. Nəzəri cəhətdən, yatmadan əvvəl bazal insulinin tətbiqi qaraciyər tərəfindən qlükoza istehsalının maksimum dərəcədə pozulmasına və oruc tutan glikemiyanı normallaşdırmağa imkan verir. Müxtəlif insulin terapiya rejimlərinin PSM ilə birlikdə effektivliyini qısa müddətli araşdırmalarımız stimullaşdırılmış insulin ifrazının və periferik qlükoza istifadəsinin yaxşılaşdırılması baxımından qısa müddətli insulinin əsas yeməklər üzərində verilməsinin üstünlüklərini göstərmişdir. Görə H.E. Lebovitz, birləşmə müalicəsinin dəyərinin 30% artması və mono-insulin terapiyasından mülayim klinik fərqi NIDDM olan xəstələrdə bu tip şəkər endirici terapiyanın istifadəsini məhdudlaşdırır. İnsulin / PSM'nin birləşmiş müalicəsi, insulinin gündə 70 ədəd dozada iki dəfə tətbiq edilməsi ilə qeyri-qənaətbəxş glisemik nəzarət hallarında istifadə edilməlidir. və ya 1 vahid / kq-dan çoxdur. Bu xəstələrin 30% yaxşılaşdırılmış glisemik nəzarət əldə edəcəkdir. 10 mmol / l-dən az olan qlikemiya və 40 vahiddən az insulin üçün gündəlik tələb ilə kombinasiya terapiyası əsaslandırılmır. Diabet və davam edən terapiyanın gedişatını izləmək və özünü monitorinq etmək. Özünü idarəetmə sisteminə daxildir
Diyet terapiyası, adekvat fiziki güc, dərman hipoqlikemik terapiya və özünütənzimləmə metodlarından istifadə edərək yalnız NIDDM olan xəstələrin kompleks müalicəsi diabetin gec komplikasiyasının qarşısını almağa, iş qabiliyyətini qorumağa və xəstələrin ömrünü uzatmağa kömək edə bilər. Diabet kimi bir xəstəlik geniş yayılmışdır və yetkinlərdə və uşaqlarda olur. İnsulindən asılı olmayan şəkərli diabet (NIDDM) daha az diaqnoz qoyulur və heterojen bir xəstəlik növüdür. Diabetes mellitus olan insulinə bağlı olmayan xəstələrdə insulin ifrazının sapması və periferik tip toxumaların insulinə olan həssaslığı, belə bir sapma insulin müqaviməti kimi də tanınır.
İnkişafın səbəbləri və mexanizmiQeyri-insulin asılı diabet xəstəliyinin inkişafının əsas səbəblərinə bu kimi əlverişsiz amillər daxildir:
İnsulindən asılı olmayan diabet növü tədricən inkişaf edir. Əvvəlcə toxuma insulinə həssaslığı azalır, bu da sonrakı artan lipogenezə və mütərəqqi piylənməyə səbəb olur. İnsulindən asılı olmayan diabet xəstəliyi ilə arterial hipertansiyon tez-tez inkişaf edir. Xəstə insulindən asılıdırsa, onun simptomları mülayimdir və insulin enjeksiyonlarından asılı olan xəstədən fərqli olaraq ketoasidoz nadir hallarda inkişaf edir. Dərman müalicəsiŞəkərli diabetə qarşı müqavimət dərmanların köməyi ilə aradan qaldırılır. Xəstə şifahi olaraq qəbul edilir. Bu cür məhsullar yüngül və ya orta dərəcədə insulindən asılı diabet xəstələri üçün uygundur. Dərman yemək zamanı istehlak edilə bilər. İstisna, yeməkdən yarım saat əvvəl alınan Glipiziddir. İnsulindən asılı olmayan diabet xəstəliyi üçün dərmanlar 2 növə bölünür: birinci və ikinci nəsil. Cədvəldə əsas dərmanlar və qəbulun xüsusiyyətləri göstərilir.
Rejim düzəldilməsiİnsulindən asılı olmayan diabet xəstələri həkimlər tərəfindən daim nəzarətdə saxlanılmalıdır. Bu reanimasiya şöbəsində olan təcili vəziyyətdə xəstələrə şamil edilmir. Belə xəstələr həyat tərzlərini tənzimləməli, daha çox fiziki fəaliyyət əlavə etməlidirlər. Qlükoza dözümlülüyünü artıra bilən və hipoqlikemik dərmanların istifadəsinə ehtiyacı azaldacaq sadə bir fiziki məşq gündəlik həyata keçirilməlidir. İnsulindən asılı olmayan diabet növü olan xəstələr 9 nömrəli cədvələ əməl etməlidirlər. Şiddətli piylənmə varsa bədən çəkisini azaltmaq çox vacibdir. Belə tövsiyələrə riayət etmək lazımdır:
Klinik şəkilAşkar (manifest) şəkərli diabetin klinik mənzərəsi çox xarakterikdir. Xəstələrin əsas şikayətləri bunlardır: Yuxarıdakı şikayətlər ümumiyyətlə tədricən görünür, lakin IDDM ilə xəstəliyin əlamətləri olduqca tez görünə bilər. Çox vaxt gənclərdə və uşaqlarda IDDM diaqnozu ilk növbədə komanın inkişafı ilə edilir. NIDDM çox vaxt təsadüfən nədənsə qlikemiya təyin edilərkən və ya qlükoza üçün sidik müayinəsi ilə diaqnoz qoyulur (məsələn, gündəlik müayinə zamanı). Dəri və əzələ sistemi . Dekompensasiya dövründə quru dəri, turgorunun azalması və elastikliyi xarakterikdir. Xəstələrdə tez-tez püstüler dəri lezyonları, təkrarlanan furunkuloz, hidroderenit olur. Fungal dəri lezyonları çox xarakterikdir, ən çox - ayaqların epidermofitozu. Hiperlipidemiya nəticəsində dərinin ksantomatozu inkişaf edir. Xanthoma, sarımtıl rəngli papüllər və düyünlərdir, lipidlərlə doldurulur və omba, aşağı ayaq, diz və dirsək oynaqlarında və ön kollarında yerləşir. Göz qapaqlarının bölgəsində xantelazmalara tez-tez rast gəlinir - sarı rəngli lipid ləkələri. Bacakların dərisində tez-tez piqmentli atrofik ləkələrə çevrilən qırmızı-qəhvəyi papüllər olur. Şəkərli diabetin ağır formaları olan xəstələrdə, xüsusən ketoasidoza meylli olanlarda, rubeoz inkişaf edir - dəri kapilyarlarının və arteriolların genişlənməsi və yanaq sümükləri və yanaqları sahəsində dəri hiperemiyası (diabetik ənlik). Xəstələr dərinin lipoid nekrobiozunu müşahidə etdilər. Əsasən bacaklarda lokallaşdırılmışdır (biri və ya hər ikisi). Birincisi, genişlənmiş kapilyarların eritematik bir haşiyəsi ilə əhatə olunmuş sıx qırmızı-qəhvəyi və ya sarımtıl rəngli nodüllər və ya ləkələr görünür. Sonra bu bölgələr üzərindəki dəri tədricən atrofiyaya uğrayır, hamar, parlaq olur, şiddətli likenləşmə ilə (perqamentə bənzəyir). Bəzən təsirlənmiş bölgələr ülser edir, çox yavaş-yavaş şəfa verir, piqmentli bölgələri tərk edir. Nisbətən nadir hallarda, əzalarınızın dərisində vesiküllər görünür, 2-5 həftədən sonra yara izləri olmadan sağalır. Tez-tez dırnaqlarda dəyişikliklər müşahidə olunur, kövrək, darıxdırıcı olur, soyma görünür, sarımtıl bir rəng olur. Bəzi xəstələrdə, üzük şəklində olan Darier granuloma, gövdə və ekstremitələrin kənarlarında halqalara birləşən ödemli eritematoz ləkələr şəklində görünür. Bu dairəvi qranuloma 2-3 həftədən sonra yox olur, lakin tez-tez təkrarlanır. Vitiligo bəzən xəstəliyin otoimmün xarakterini təsdiqləyən IDDM olan xəstələrdə müşahidə olunur. Dərialtı yağların geniş atrofiyası, insulin müqaviməti, hepatomeqaliya, arterial hipertansiyon, əhəmiyyətli hiperlipidemiya və ketoasidozun, bəzən hipertrixozun olmaması ilə xarakterizə olunan Lawrence'nin lipoatrofik diabeti olduqca nadir bir forma. Əhəmiyyətli kilo itkisi, əzələ atrofiyası və əzələ gücünün azalması IDDM üçün xarakterikdir. Həzm sistemi. Aşağıdakı dəyişikliklər ən xarakterikdir: Ürək-damar sistemi. Diabetes mellitus, aterogen lipoproteinlərin həddindən artıq sintezinə və şəkərli diabetdə əhaliyə nisbətən 2-3 dəfə tez-tez meydana gələn ateroskleroz və koroner ürək xəstəliyinin (CHD) daha erkən inkişafına kömək edir. Şəkərli diabetli xəstələrdə IHD əvvəllər inkişaf edir, daha ağır olur və daha çox fəsadlar verir. NIDDM olan xəstələrdə İHD-nin ən xarakterik inkişafı. Miyokard infarktı gedişatının xüsusiyyətləri Miyokard infarktı şəkərli diabet xəstələrinin 38-50% -də ölüm səbəbidir və aşağıdakı klinik xüsusiyyətlərə malikdir: Diabetik Kardiyopatiya . Diabetik kardiyopatiya ("diabetik ürək") koronar aterosklerozun əlamətləri olmayan 40 yaşınadək diabetli xəstələrdə dismetabolik miokard distrofiyasıdır. Diabetik kardiyopatiyanın inkişafında dəyərsizləşmiş enerji istehsalı, zülal sintezi, elektrolit mübadiləsi, miyokarddakı iz elementləri, həmçinin toxuma tənəffüs pozğunluqları vacibdir. Diabetik kardiyopatiyanın əsas klinik təzahürləri: Tənəffüs sistemi . Diabetli xəstələr ağciyər vərəminə meyllidirlər və diabetdən əziyyət çəkməyən insanlara nisbətən daha çox əziyyət çəkirlər. Şəkərsiz diabet kompensasiyası ilə, ağciyər vərəmi çətin olur, tez-tez alevlenmələri, kütləvi ağciyər zədələnməsi və mağaraların inkişafı. Diabetes mellitus, tez-tez sətəlcəm üçün ilkin şərtlər yaradan ağciyər mikroangiyopatiyasının yüksək olması ilə xarakterizə olunur. Pnevmoniyaya qoşulmaq diabetin dekompensasiyasına səbəb olur. Onun alevlenmələri yavaş-yavaş, əhəmiyyətsiz bir şəkildə, bədən istiliyinin aşağı olması, qanda iltihablı dəyişikliklərin şiddəti ilə davam edir. Adətən, həm xroniki sətəlcəmin həm kəskin, həm də kəskinləşməsi qoruyucu immun cavabların azalması fonunda baş verir, iltihablı infiltratlar yavaş-yavaş həll olunur, uzun müddətli müalicə tələb olunur. Şəkərli diabet xəstələri də tez-tez kəskin bronxitdən əziyyət çəkirlər və xroniki bronxitin inkişafına meyllidirlər. Sidik sistemi . Diabetli xəstələrdə sidik yollarının yoluxucu və iltihabi xəstəliklərindən (sistit, piyelonefrit) 4 dəfə çox əziyyət çəkirlər. Sidik yollarının infeksiyası tez-tez şəkərli diabetin dekompensasiyasına, ketoasidozun və hətta hiperketonemik komanın inkişafına səbəb olur. Diabetes mellitusun hər hansı bir əsassız dekompensasiyası, habelə "aydın olmayan mənşəli" qızdırma görünüşü ilə, sidik yollarının iltihabı istisna edilməlidir, kişilərdə əlavə olaraq prostatit. Sayt rəhbərliyi saytı müalicə, dərmanlar və mütəxəssislər haqqında tövsiyə və rəyləri qiymətləndirmir. Unutmayın ki, müzakirə yalnız həkimlər tərəfindən deyil, həm də adi oxucular tərəfindən aparılır, buna görə bəzi məsləhətlər sağlamlığınız üçün təhlükəli ola bilər. Hər hansı bir müalicə və ya dərman qəbul etməzdən əvvəl bir mütəxəssislə əlaqə saxlamağı məsləhət görürük! Tip 2 diabet insulinə bağlı olmayan adlanır. Bu o deməkdir ki, qan şəkəri insulin çatışmazlığı səbəbindən deyil, ona reseptorların toxunulmazlığı səbəbindən yüksəlir. Bu baxımdan bu tip patoloji kurs və müalicənin öz xüsusiyyətlərinə malikdir. Tip 2 şəkərli diabet, ya da insulinə bağlı olmayan, qan şəkərinin yüksəldilməsi ilə metabolik bir xəstəlikdir. Bu ya mədəaltı vəzi hormonunun sintezinin azalması və ya hüceyrələrin ona həssaslığının azalması səbəbindən baş verir. Sonuncu vəziyyətdə, insanın insulin müqavimətini inkişaf etdirdiyi deyilir. Və bu, xəstəliyin başlanğıc mərhələlərində bədəndə kifayət qədər və ya hətta artan bir hormonun sintez edilməsinə baxmayaraq. Öz növbəsində xroniki hiperglisemiya bütün orqanların zədələnməsinə səbəb olur. Diabetin əsas növləriDiabetes mellitus (DM), insulin adlanan bir şəkər endirən hormon istehsalının tam və ya qismən dayandırılması ilə xarakterizə olunan otoimmün mənşəli bir xəstəlikdir. Belə bir patogen proses, hüceyrə və toxuma quruluşları üçün "enerji materialı" sayılan qanda qlükoza yığılmasına səbəb olur. Öz növbəsində toxumalara və hüceyrələrə lazımi enerji çatmaz və yağ və zülal parçalanmağa başlayır. İnsulin bədənimizdəki qan şəkərini tənzimləyən yeganə hormondur. Bu mədəaltı vəzinin Langerhans adalarında yerləşən beta hüceyrələri tərəfindən istehsal olunur. Bununla birlikdə, insan bədənində qlükoza konsentrasiyasını artıran çox sayda digər hormon var. Bu, məsələn, adrenalin və norepinefrin, "əmr" hormonları, qlükokortikoidlər və s. Diabetin inkişafına aşağıda müzakirə ediləcək bir çox amil təsir göstərir.İndiki həyat tərzinin bu patologiyaya böyük təsiri olduğuna inanılır, çünki müasir insanlar daha çox obezdirlər və idman oynamırlar. Ən çox görülən xəstəlik növləri:
Tip 1 diabet insulinə bağlı diabet mellitus (IDDM), insulin istehsalının tamamilə dayandığı bir patoloji. Bir çox elm adamı və həkim hesab edir ki, 1 nömrəli IDDM inkişafının əsas səbəbi irsiyyətdir. Bu xəstəlik daimi izləmə və səbir tələb edir, çünki bu gün xəstəni tamamilə müalicə edə biləcək dərmanlar yoxdur. İnsulin enjeksiyonları insulinə bağlı diabet xəstəliyinin müalicəsinin tərkib hissəsidir. Tip 2, insulinə bağlı olmayan şəkərli diabet (NIDDM), şəkər azaldan bir hormon tərəfindən hədəf hüceyrələrin pozulmuş qavrayışı ilə xarakterizə olunur. Birinci növdən fərqli olaraq, mədəaltı vəzi insulin istehsal etməyə davam edir, lakin hüceyrələr ona səhv cavab verməyə başlayır. Bu xəstəlik növü, bir qayda olaraq, 40-45 yaşdan yuxarı insanlara təsir göstərir. Erkən diaqnoz, pəhriz terapiyası və fiziki fəaliyyət dərman müalicəsi və insulin terapiyasından qaçmağa kömək edir. Gestational diabet hamiləlik dövründə inkişaf edir. Gözləyən ananın cəsədində hormonal dəyişikliklər baş verir, bunun nəticəsində qlükoza göstəriciləri arta bilər.
Diabetin səbəbləri İmmunitet sistemini bədənin özünə qarşı işləməsinə tam olaraq nələr sirr olaraq qalır. Lakin aparılan tədqiqatlar və təcrübələr nəticəsiz qalmadı. Tədqiqat və təcrübələrin köməyi ilə insulinə bağlı və insulinə bağlı olmayan diabet xəstəliyinin inkişaf ehtimalının artdığı əsas amilləri müəyyən etmək mümkün oldu. Bunlara daxildir:
Yuxarıdakıları təhlil etdikdən sonra müəyyən bir qrup insanın diabet xəstəliyinin inkişafına daha çox həssas olduğu bir risk faktorunu müəyyən etmək mümkündür. Buraya daxildir:
Hiperglisemiyanı necə tanımaq olar?Qlükoza konsentrasiyasının sürətlə artması "şirin xəstəlik" in inkişafının nəticəsidir. İnsulindən asılı diabet uzun müddət hiss oluna bilməz, yavaş-yavaş insan bədəninin damar divarlarını və sinir uclarını məhv edir. Ancaq insulinə bağlı şəkərli diabet xəstəliyində çox sayda əlamət var. Sağlamlığına diqqətlə yanaşan bir insan, hiperglisemi göstərən bədən siqnallarını tanıya biləcəkdir. Bəs, insulinə bağlı diabet xəstəliyinin əlamətləri hansılardır? İki əsas yayılan poliuriya (sürətli siymə), həm də daimi susuzluq arasında. Bunlar qanımızı süzən, bədəni zərərli maddələrdən təmizləyən böyrəklərin işi ilə əlaqələndirilir. Aşırı şəkər də bir toksindir, buna görə də sidikdə atılır. Böyrəklərə artan yük, qoşalaşmış orqanın əzələ toxumasından əskik olan mayeni çəkməsinə səbəb olur və insulinə bağlı diabetin bu cür əlamətlərinə səbəb olur. Tez-tez başgicəllənmə, migren, yorğunluq və zəif yuxu bu xəstəliyə xas olan digər əlamətlərdir. Daha əvvəl qeyd edildiyi kimi, qlükoza çatışmazlığı ilə hüceyrələr lazımi enerji ehtiyatı əldə etmək üçün yağlar və zülalları parçalamağa başlayır. Çürümə nəticəsində keton cisimləri adlanan zəhərli maddələr yaranır. Hüceyrə aclığı ketonların toksik təsirindən əlavə beynin fəaliyyətinə təsir göstərir. Beləliklə, diabet xəstəsi gecə yaxşı yatmır, kifayət qədər yuxu görmür, konsentrə ola bilmir, nəticədə başgicəllənmə və ağrıdan şikayətlənir. Məlumdur ki, diabet (1 və 2 forma) sinir və damar divarlarına mənfi təsir göstərir. Nəticədə sinir hüceyrələri məhv olur və damar divarları incə olur. Bu çox nəticələrə səbəb olur. Xəstə, görmə kəskinliyinin pisləşməsindən şikayət edə bilər, bu da damar şəbəkələri ilə örtülü olan göz qapağının retinasının iltihabının nəticəsidir. Bundan əlavə, bacaklarda və qollarda uyuşma və ya karıncalanma da diabet əlamətidir. "Şirin xəstəlik" əlamətləri arasında həm kişilərdə həm də qadınlarda reproduktiv sistemdəki pozğunluqlara xüsusi diqqət yetirilməlidir. Güclü yarısında erektil funksiya ilə əlaqədar problemlər başlayır, zəiflərdə isə menstrual tsikl pozulur.
Diabet inkişafının nəticələriŞübhəsiz ki, inkişaf edən insulindən asılı və insulindən asılı olmayan diabet, insan orqanizmindəki daxili orqanların demək olar ki, bütün sistemlərini məhv edir. Bu nəticəni erkən diaqnoz və effektiv dəstəkləyici vasitələrlə qarşısını almaq olar. Bir insulinə bağlı və insulinə bağlı bir formanın diabet xəstəliyinin ən təhlükəli komplikasiyası diabetik komadır. Vəziyyət başgicəllənmə, qusma və ürək bulanması, bulanıqlı şüur, huşunu itirmə kimi əlamətlərlə xarakterizə olunur. Bu vəziyyətdə reanimasiya üçün təcili xəstəxanaya müraciət etmək lazımdır. Çoxlu fəsadları olan insulinə bağlı və ya insulindən asılı olmayan diabet xəstəliyi sağlamlığınıza diqqətsiz münasibətin nəticəsidir. Qarışıq patologiyaların təzahürləri siqaret, alkoqol, oturaq bir həyat tərzi, zəif bəslənmə, vaxtında diaqnoz və təsirsiz terapiya ilə əlaqələndirilir. Xəstəliyin irəliləməsi üçün hansı ağırlaşmalar xarakterikdir? Diabetin əsas ağırlaşmalarına aşağıdakılar daxildir:
Müalicənin əsas cəhətləriQeyd etmək lazımdır ki, hətta 2-ci tip diabet insulindən asılıdır. Bu vəziyyət uzun və uyğun olmayan terapiyaya səbəb olur. İnsulindən asılı 2 tip diabetdən qorunmaq üçün effektiv müalicənin əsas qaydalarına riayət etməlisiniz. Terapiyanın hansı komponentləri qlikemiya və xəstəliklərə qarşı mübarizənin uğurlu aparılmasının açarıdır? Odur Diabet, insanların yüz illər boyu əziyyət çəkdiyi bir xəstəlikdir. Bədəndə şəkər səviyyəsinin artması ilə xarakterizə olunur. Diabetes mellitus yalnız qana deyil, demək olar ki, bütün orqanlara və sistemlərə təsir edən çox ciddi bir xəstəlikdir. Aşağıdakı xəstəlik növləri fərqlənir: birinci və ikinci. Birincisi, pankreas hüceyrələrinin təxminən 90% -i fəaliyyətini dayandırması ilə xarakterizə olunur. Bu vəziyyətdə tam insulin çatışmazlığı meydana gəlir, yəni bədən ümumiyyətlə insulin istehsal etmir. Bu xəstəlik əsasən iyirmi yaşdan əvvəl meydana gəlir və insulindən asılı diabet xəstəliyi adlanır. İkinci növ insulindən asılı olmayan diabet mellitusudur. Bu vəziyyətdə bədən çox miqdarda insulin istehsal edir, lakin bu, öz funksiyasını yerinə yetirmir. Xəstəlik irsi xarakter daşıyır və qırx il sonra insanlara və çox kilolu olanlara təsir göstərir. Tip 1 diabetOnlar çox sürətli inkişaf etdiyini və uşaqlarda və gənclərdə baş verməsi ilə xarakterizə olunur. Buna "gənclərin diabeti" də deyilir. Qarşısının alınması üçün mütəmadi olaraq edilən insulin enjeksiyonları istifadə olunur. Adətən, xəstəlik bədənin mədəaltı vəziyə olan anormal reaksiyasına görə baş verir (insulin istehsal edən hüceyrələr immun sistemi vasitəsilə məhv olur).
Viral infeksiyalar 1-ci tip diabet riskini xeyli artırır. Bir insanda pankreas iltihabı varsa, 80% hallarda bu xəstəlik onu gözləyir. Genetika mühüm rol oynayır, lakin bu şəkildə ötürülmə nadirdir. Çox tez-tez, tip 1 diabet mellitus (IDDM) hamiləlik zamanı qəflətən baş verir. Bu vəziyyətdə, hamilə qadının və dölün cəsədini qorumaq üçün insulin enjeksiyonları tətbiq edilir. Hamilə qadınlarda bu tip diabet, doğuşdan sonra yox olmaq xüsusiyyətinə malikdir. Bu xəstəliyi olan qadınlar risk altındadır. Bu növ ikincisindən daha təhlükəlidir və aşağıdakı simptomlar səbəb olur:
Bu xəstəliyin müalicəsi üçün istifadə:
Əlilliyi təyin etmək məsələsi xəstənin bütün tibbi tarixini nəzərdən keçirməklə həll olunur. Tip 2 diabetXəstəliyin bu forması əvvəlkindən daha az təhlükəlidir və 40 ildən sonra baş verir.Həddindən artıq ayrılması ilə xarakterizə olunur. Hüceyrələri normallaşdıran və qlükoza, bağırsaq, qaraciyər və əzələlərin emal sürətini artıran tabletlərlə müalicə olunur. Xəstəlik aşağıdakı simptomlarla özünü göstərir:
İltihab insulinə bağlı olan növdən daha asandır. Bu xəstəliyin ağırlaşmaları orqan və sistemlərin zəif işləməsi ilə əlaqədardır. Müalicə aparılmırsa, belə fəsadlar yaranır:
Müalicə bir-biri ilə əlaqəli iki istiqamətdə aparılır:
Birinci və ikinci tip diabetin əsas simptomlarıDiabetes mellitusun hər iki növü aşağıdakı simptomlara malikdir:
Bəzi hallarda xəstə qusma halına çevrilərək ağır ürək bulanması inkişaf etdirir, qanda aseton artır və zehin buludlaşır. Belə simptomlar görünsə, bir insan dərhal ixtisaslı yardım almalıdır. Əks təqdirdə, diabetik komaya tutulma ehtimalı artır. Xəstəliyin ikincil təzahürlərinə aşağıdakılar daxildir:
Diabetin səbəbləriTip 1 şəkərli diabet, mədəaltı vəzi hüceyrələrinin xarici cisim kimi qəbul edildiyi və məhv edildiyi immunitet sisteminin patologiyası səbəbindən meydana gəlir. Diabet (insulinə bağlı) tez-tez uşaqlıqda və hamilə qadınlarda inkişaf edir. Bunun baş verməsinin etibarlı səbəblərini həkimlər hələ də tapa bilmirlər. Lakin vurğu aşağıdakı amillərə yönəldilir:
İnsülin müalicəsiMüalicə insulindən asılıdır. Xəstəliyin özünü mümkün qədər az hiss etməsi üçün bədənə qida ilə daxil olan şəkərin miqdarını nəzərə almaq lazımdır. Belə bir diaqnozu olan bir insan bu xəstəliyi tamamilə aradan qaldırmağın mümkün olmayacağını başa düşməlidir. Yalnız dərmanlardan deyil, düzgün qidalanmadan da istifadə etməlisiniz. Bu xəstəliyin müalicəsi bir insanın həyatında yeni bir mərhələdir, çünki fəsadların qarşısını almaq üçün şəkəri daim izləmək lazımdır. Bu gün insulin terapiyası patologiyanın qarşısını alan ən təsirli üsuldur. Ancaq xəstə müstəqil şəkildə öyrənməlidir, iynə vurmalıdır (bir insulin nasosu ilə əvəz edilə bilər, çünki bir kateter vasitəsilə bir hormonun tətbiqi daha rahatdır). Bəslənmə prinsipi lazımi miqdarda kalori və karbohidrat almaq, ancaq az miqdarda yağ almaqdır. Bu vəziyyətdə qlükoza səviyyəsindəki dalğalanma çox kəskin olmayacaqdır. Çox miqdarda kalori və şəkər olan bütün məhsullara veto etməyiniz lazım olduğunu xatırlamağa dəyər. Bütün bu qaydalara uyğun olaraq, diabet minimal inkişaf edəcəkdir. Diabetli xəstələr gündə 5-6 dəfə aşağıdakı qidalarla yeyirlər:
Bu cür xalq müalicələri çox təsirlidir:
1-ci və 2-ci tip şəkərli diabetin ağırlaşmalarıDiabet immunitet sisteminə çox mənfi təsir göstərir. Buna görə bir insan müxtəlif infeksiyalara qarşı asanlıqla cavabdeh olur.Kəskin və xroniki formaya keçir. Ən ciddi ağırlaşmalar hipoqlikemiya və ketoasetozdur. Bu ağırlaşmalarla qlükoza əvəzinə yağ parçalanır və qan turşuluğu artır.
Pəhrizə əməl edilmədikdə və enjekte edilmiş insulinin miqdarı nəzarət altına alınarsa, qlükoza kəskin azalır və glikoglikemik sindrom inkişaf edir. İnsulindən asılı diabet xəstəliyi vəziyyətində bu proqnoz heç xəstəni və həkimini sevindirmir. Bədən kifayət qədər enerji almır və buna patoloji olaraq reaksiya verir - bədənə şirin bir şey verməsən, bir koma gələcək. İnsulindən asılı diabet xəstəliyini müalicə etmirsinizsə, xroniki xəstəliklər meydana gəlir:
İnsulindən asılı diabet mellitus tez-tez ölümlə nəticələnən ciddi bir xəstəlikdir. Mütəmadi müayinələrdən keçmək və qan analizləri aparmaq lazımdır, bu uzun illər bədənin sağlamlığını qorumağa kömək edəcəkdir. İnsulinə bağlı diabet mellitus (I tip), mədəaltı vəzi Langerhans hüceyrələri tərəfindən insulin sintezinin çatışmazlığı, serum qlükoza artması ilə nəticələnən, lakin hüceyrələrdəki çatışmazlıqdan yaranan xroniki bir endokrin xəstəlikdir. Bütün diabet halları arasında bu növ halların 10% -ə qədərində baş verir. Bu xəstəlik ən çox gənclərdə olur. Hansı həkimə getməliyəm?Təcrübəli mütəxəssis diaqnozu təsdiqləməli və effektiv müalicəni təyin etməlidir. Diabet xəstələri ilə əqdlər: İlkin təyinat zamanı həkim xəstənin şikayətlərini, bədənindəki dəyişikliklər və rifah barədə müşahidələrini diqqətlə dinləyir. Yaxın ailədə diabetin olması barədə etibarlı məlumat əldə etmək eyni dərəcədə vacibdir. Bundan əlavə, həkim:
İnsulindən asılı olmayan diabet xəstəliyində qan tərkibi nəzərə alınmalıdır. Obyektiv nəticələr, xəstəliyin mənzərəsi aydın şəkildə ifadə edilmədiyi təqdirdə bir qlükoza tolerantlığı testi ilə verilir. Xəstədən xüsusi hazırlıq tədbirləri tələb edir. Tədqiqatdan 3 gün əvvəl normal bir diyetə riayət etməlisiniz, su çatışmazlığını, həddindən artıq fiziki səyləri aradan qaldırmalısınız. Son yemək, tədqiqatdan 8 saat əvvəl olmalıdır. İçkini məhdudlaşdırmaq mümkün deyil. Prediabeti təyin etmək üçün bir qlükoza tolerantlığı testi lazımdır. Qan şəkəri əhəmiyyətli dərəcədə artarsa, bu diaqnostik texnikada heç bir məna yoxdur. Standart qan və sidik testləri uyğundur. Etiologiyası və patogenezi1-ci tip diabetin inkişafının patogenetik mexanizmi müəyyən patogen amillərin (viral infeksiya, stress, otoimmün xəstəliklər və s.) Təsiri altında onların məhv edilməsi nəticəsində yaranan mədəaltı vəzinin endokrin hüceyrələri (pankreasın β hüceyrələri) tərəfindən insulin istehsalının çatışmazlığına əsaslanır. 1-ci tip diabet bütün diabet hallarının 10-15% -ni təşkil edir və əksər hallarda uşaqlıqda və ya yeniyetməlik dövründə inkişaf edir. Bu tip diabet zamanla sürətlə irəliləyən əsas simptomların görünüşü ilə xarakterizə olunur. Əsas müalicə metodu xəstənin metabolizmasını normallaşdıran insulin enjeksiyonlarıdır. Müalicə edilmədikdə, 1-ci tip diabet sürətlə irəliləyir və xəstənin ölümü ilə nəticələnən ketoasidoz və diabetik koma kimi ciddi fəsadlara yol açır. Təsnifat
Patogenez və histopatologiyaİnsulin çatışmazlığı səbəbindən insulinə bağlı toxumalar (qaraciyər, yağ və əzələ) qan qlükoza istifadəsi qabiliyyətini itirir və nəticədə qan qlükoza səviyyəsinin artması (hiperglisemiya) - diabetin kardinal diaqnostik əlaməti. İnsulin çatışmazlığı səbəbindən yağ parçalanması adipoz toxumasında stimullaşdırılır və bu, qanda onların səviyyəsinin artmasına səbəb olur, əzələ toxumasında protein parçalanması stimullaşdırılır ki, bu da qandakı amin turşularının artmasına səbəb olur. Yağlar və zülalların katabolizmasının substratları qaraciyər tərəfindən insulin asılı olmayan toxumalar (əsasən beyin) tərəfindən insulin çatışmazlığı fonunda enerji balansını qorumaq üçün istifadə olunan keton orqanlarına çevrilir. 1-ci tip diabetin 6 inkişaf mərhələsi var. 1) HLA sistemi ilə əlaqəli T1DM üçün bir genetik meyl. 2) Hipotetik başlanğıc anı. Diabet - hüceyrələrə müxtəlif diabetik amillərin təsiri və immun proseslərinin başlaması. Xəstələrdə yuxarıdakı antikorlar artıq kiçik bir titerdə təyin olunur, lakin insulin ifrazı hələ əziyyət çəkmir. 3) Aktiv otoimmün insulinit. Antikor titeri yüksəkdir, β hüceyrələrinin sayı azalır, insulin ifrazı azalır. 4) Bir xəstədə stresli vəziyyətlərdə, keçici NTG (dəyərsizləşmiş qlükoza dözümlülüyü) və NGF (pozulmuş oruc plazma qlükoza) I. azalmış qlükoza ilə ifraz olunan sekresiya aşkar edilə bilər. 5) Diabetin klinik təzahürü, o cümlədən "bal ayı" nın bir epizodu. İnsülin ifrazı kəskin şəkildə azalır, çünki β hüceyrələrinin 90% -dən çoxu öldü. 6) β hüceyrələrinin tamamilə məhv edilməsi, insulin ifrazının tamamilə dayandırılması.
Yüngül diabet - pəhriz ilə kompensasiya olunur, heç bir fəsad yoxdur (yalnız diabet 2 ilə) Orta diabet - PSSP və ya insulin ilə kompensasiya edilir, 1-2 ağırlıqdakı diabetik damar komplikasiyaları aşkar olunur. Şiddətli diabet bir labile kursu, 3-cü dərəcənin ağırlaşması (nefropatiya, retinopatiya, nöropatiya). Xəstəlik niyə baş verir?Həkimlər diabetin yalnız bir genetik xəstəlik olmadığını düşünürlər. Əsas səbəb, mədəaltı vəzində köçürülmüş iltihabi xəstəliklər adlanır, bundan sonra bədənin immun sistemi insulin istehsal edən hüceyrələrə hücum edir. Ancaq genetik meyllərə güzəşt edilməməlidir, çünki IDDM olan insanlarda uşaqlarda xəstəlik baxımından dəyənəyi “götürmək” daha çox olur. Xəstəliyin başlanğıc ehtimalını təsir edə biləcək amillər:
Tip 1 diabet mellitus diabet gənclərdə inkişaf edir və xəstəliyin başlanğıcı çox sürətli ola bilər. Çox vaxt insulinə bağlı diabet körpəni gözləyən qadınlarda diaqnoz qoyulur. Bu növ xəstəliyin başqa bir adı hamiləlik diabetidir. 1-ci tip diabetin düzgün və vaxtında müalicəsi ana və uşağa əhəmiyyətli dəstək verə bilər. Doğuşdan sonra simptomlar tamamilə yox ola bilər. Bununla birlikdə, insulindən asılı bir diabet növünün daha da inkişaf etmə ehtimalı qalır. Beynəlxalq təsnifata görə (kod E-11), diabetin ikinci növü insulindən asılı deyilir, yəni hormon inyeksiyasına ehtiyac duymur. Ancaq bu xəstəlik növü sonda başqa bir mərhələyə keçə bilər.Belə ki, xəstənin bədənində qlükoza səviyyəsində azalma müşahidə olunmur, buna görə insulin istehsalı artır. Pankreas ara-sıra başlayır və beta hüceyrələri sadəcə məhv olur. Öz xəstəliyinizdən necə şübhələnmək olarİnsulindən asılı olmayan bir xəstəlik növü, insulinə bağlı olmayan diabet xəstəliyi kimi bir neçə xarakterik xüsusiyyətə malikdir. Tipik simptomlar:
Digər əlamətlər də görünə bilər: kramplar, bacakların uyuşması, ağızdan asetonun qoxusu. İnsulindən asılı 2 tip diabetin diaqnozu xəstənin şikayətlərinə əsaslanır. Bir qayda olaraq, simptomlar ortaya çıxdıqda həkimə müraciət edirlər ki, səhvlər istisna olunsun. İnsulindən asılı diabet xəstəliyinin diaqnozunu təsdiqləmək üçün aşağıdakı laboratoriya testləri aparılır:
Diabetes mellitus olan bir xəstədə pankreas funksiyası pozulur və insulin çatışmazlığı meydana gəlir Xəstəliyin ağırlaşmasıTip 2 diabet, diabet 1 kimi, ciddi bir xəstəlikdir və onun ağırlaşmaları şiddətlidir. Onlar iki növdür - xroniki və qısamüddətli, tez keçir.
Ürək əsaslı dərman qəbul edərkən insulinə bağlı olmayan 2 tip diabet xəstələrində də özünü göstərir. Bu vəziyyət vaxtında dayandırılmazsa, insan huşunu itirib komaya düşə bilər. Xroniki ağırlaşmalara aşağıdakı xəstəliklər daxildir:
Bu xəstəliklərin hər biri, xüsusən IDDM ilə, bədənə güclü mənfi təsir göstərir. Müalicə kompleks və vaxtında aparılmalıdır.
Tərəvəz, təbii şirələr və az karbohidrogenli yemək yemək qan şəkərini azaldır Bir xəstəliyi necə sağaltmaq olarIDDM-ni tamamilə müalicə etmək mümkün deyil, bir insanın həyatı boyu müalicə tələb edən xroniki olanlar kateqoriyasına aiddir. Müalicə, xəstəliyin iki növünün hansı əlamətlərindən asılı olaraq təyin olunur.
Xəstəliyin başlanğıc mərhələsi, xüsusən insulinə bağlı olmayan diabet növü şəkər endirən həblər alaraq düzəldilir. Gələcəkdə hormonal inyeksiyaların tətbiqi tələb olunur, bir qayda olaraq, həyat üçün terapiya təyin olunur. Diyet, qida, onun qəbulu və keyfiyyətinin müntəzəmliyi böyük əhəmiyyətə malikdir. Bu rəqəmsal qan şəkəri oxunuşlarını təyin edir. Dərman vasitələri (əvəzedici terapiya):
1 nömrəli IDDM ilə insulin preparatları ilə müalicə pankreas fəaliyyətinin dəyişdirilməsini əhatə edir. Terapiya təyin edərkən qanda şəkərin səviyyəsini müəyyənləşdirmək və lazımi adekvat dozanı təyin etmək lazımdır. Müalicə üsullarıTip 2 diabet xəstəliyi ilə erkən terapiya çox vacib rol oynayır. Vəziyyəti sabitləşdirmək və xəstəliyin irəliləməsini dayandırmaq üçün şəkərdən aşağı hipokalorik diyetə riayət etmək lazımdır. Buna paralel olaraq:
Xəstələrə təyin olunan dərmanlar 4 qrupa bölünür. Bu:
Tip 2 diabetli xəstələr, xolesterol və qlükoza səviyyələrini daim nəzarət etməlidirlər. Tədricən, həkim nəzarəti altında bədən çəkisini normala salmaq çox vacibdir. Kompleks karbohidratlar və bitki lifləri pəhrizdə tam olmalıdır. Yetərli müntəzəm fiziki fəaliyyət insulinə olan ehtiyacı azaldır, maddələr mübadiləsinə müsbət təsir göstərir. Bundan əlavə, bu diabetin ağırlaşmasının və digər xəstəliklərin keçməsinin əla qarşısının alınmasıdır. Ayaqların gigiyenasına riayət etmək, dırnaqların böyüməsinə, qarğıdalıların yaranmasına mane olmaq üçün çox tövsiyə olunur. Düzgün seçilmiş ayaqqabı və təbii materialdan hazırlanmış corab geyilməlidir. Gündəlik şəkər idarəsi üçün bir qlükometr satın almalı və qlükoza səviyyəsini ölçərkən aseptik qaydalarına əməl etməlisiniz. İnsulindən asılı diabet nə qədər təhlükəlidir?Xroniki bir xəstəlik üçün uzun müddətli və kompleks terapiya vacibdir. Əks təqdirdə, müxtəlif dərəcədə ağırlaşma riski yüksəkdir. Kəskin nəticələrə daxildir. Və ya bioloji təsirinin pozulması. Tip 1 diabet - Mədəaltı vəzi beta hüceyrələrinin məhv olması nəticəsində yaranan mütləq insulin çatışmazlığı ilə xarakterizə olunan bir endokrin xəstəlik. 1-ci tip diabet hər yaşda inkişaf edə bilər, lakin çox vaxt gənclərə təsir göstərir (uşaqlar, yeniyetmələr, 40 yaşdan kiçiklər. Klinik mənzərə klassik simptomlarla üstünlük təşkil edir: susuzluq, poliuriya, kilo itkisi, ketoasidotik şərtlər). IDDM olan insan nə qədər yaşayacaq?Şəkərli diabetin təhlükəsi ağırlaşmaların inkişafında olur, onların hər biri ömrünü əhəmiyyətli dərəcədə azalda və ya keyfiyyətini azalda bilər. Hər bir xəstənin əsas vəzifəsi vaxtında müalicəyə başlamaqdır. Üstəlik, yalnız qan şəkərinin səviyyəsinə deyil, həm də yoluxucu xəstəliklərin müalicəsinə də diqqət yetirilməlidir. IDDM uyğun pəhriz ilə tənzimlənir. Bu, qanda qlükoza səviyyəsini tədricən azaltmağa, özünüzü formada saxlamağa və artıq çəki qazanmamağa imkan verən aşağı karbonlu və aşağı kalorili bir diyetdir. IDDM ilə bir diabet xəstəsi qan şəkərini tənzimləmək üçün hormon insulininin enjeksiyonlarını gündəlik qəbul etməlidir. Şəkər səviyyəsini ölçmək vacibdir - hər bir xəstə bu parametri, həmçinin hipoqlikemiya əlamətlərini dəqiq bilməlidir. Faydalı fiziki fəaliyyət. Yetərli məşqlər arıqlamağa, ürək-damar sisteminin vəziyyətini yaxşı vəziyyətdə saxlamağa kömək edəcəkdir. Tip 2 diabet insulinə bağlı olmayan adlanır. Bu o deməkdir ki, qan şəkəri insulin çatışmazlığı səbəbindən deyil, ona reseptorların toxunulmazlığı səbəbindən yüksəlir. Bu baxımdan bu tip patoloji kurs və müalicənin öz xüsusiyyətlərinə malikdir. Tip 2 şəkərli diabet, ya da insulinə bağlı olmayan, qan şəkərinin yüksəldilməsi ilə metabolik bir xəstəlikdir. Bu ya mədəaltı vəzi hormonunun sintezinin azalması və ya hüceyrələrin ona həssaslığının azalması səbəbindən baş verir. Sonuncu vəziyyətdə, insanın insulin müqavimətini inkişaf etdirdiyi deyilir.Və bu, xəstəliyin başlanğıc mərhələlərində bədəndə kifayət qədər və ya hətta artan bir hormonun sintez edilməsinə baxmayaraq. Öz növbəsində xroniki hiperglisemiya bütün orqanların zədələnməsinə səbəb olur. 1-ci tip diabetin xüsusiyyətləri
Qeyd etmək lazımdır ki, qanda qlükoza düzgün düzəldilməsi və insulinin dozasının rasional seçilməsi ilə xəstə insanlar uzun illər tam yaşaya bilər. Əhəmiyyətli şərt hər hansı bir ciddi komplikasiyanın olmamasıdır. Bu endokrin xəstəliyin səbəbləri nələrdir? Bu günə qədər bu məsələdə konsensus yoxdur. İnsulindən asılı diabet aşağıdakı səbəblərə görə baş verə bilər: irsi amillər nəticəsində, müxtəlif yoluxucu maddələrə və ya zəhərli maddələrə məruz qaldıqda. Xarici amillər də eyni dərəcədə vacibdir. Bunlara ərazi mənsubiyyəti daxildir. Şəkərli diabet üçün daha əlverişsiz bir əraziyə köçmüş insanların daha çox xəstələnmə ehtimalı olduğuna dair bir sübut var. Yoluxucu səbəblərə gəldikdə, bunlara müxtəlif viruslar daxildir. Klinik təzahürlər
Birinci qrupa xəstəliyin dekompensasiyasını göstərən əlamətlər daxildir. Belə bir vəziyyətdə bədənin qoruyucu və uyğunlaşma qüvvələri insulin çatışmazlığının öhdəsindən gələ bilmirlər. İkinci qrup, meydana gəlməsi və ya digər ağırlaşmaları ilə əlaqəli əlamətlərlə təmsil olunur. Tip 1 diabet həmişə hiperglisemiya kimi bir simptomla özünü göstərir. Yüksək qan şəkəri vacib bir diaqnostik meyardır. Biokimyəvi bir qan testi zamanı aşkar edilir. Hiperglisemiya, öz növbəsində, bir sıra digər vacib simptomlara səbəb olur. Bunlara sidiyin pozulması (gündəlik sidik həcmində artım), susuzluq, kilo itkisi, zəiflik və apatiya daxildir. Xəstənin kilo itkisi bədəndəki əsas enerji mənbəyinin - karbohidratların olmaması səbəbindən müşahidə olunur. Tip 1 diabet, iştahanın artmasına səbəb ola bilər. Tip 1 diabet demək olar ki, həmişə sidikdə şəkərin artmasına səbəb olur.
Bənzər bir patoloji kiçik damarları təsir edir, lakin daha böyük damarlar (koronar arteriyalar, beyin damarları, bacak damarları) da təsirlənə bilər. Tez-tez tip 1 ilə tibbi praktikada meydana gəlir. Bu vəziyyətdə müalicəsi çətin olan müxtəlif dəri qüsurları (ülserlər, çatlamalar, mantar lezyonları) meydana gələ bilər. Şəkərli diabetin ən ağır fəsadları
Sonuncu vəziyyətdə ketoasidoz baş verə bilər. Yağların parçalanması nəticəsində qan turşuluğunun artması ilə xarakterizə olunur. Bu parçalanma zamanı aralıq parçalanma məhsulları - ketonlar əmələ gəlir. Vaxtında olmayan müalicə ilə ketoasidozun fonunda diabetik koma inkişaf edə bilər. Əhəmiyyətli olan odur ki, qısa müddətli ağırlaşmalar adekvat müalicə ilə tez bir zamanda aradan qaldırıla bilər. Digər təhlükəli bir komplikasiya hipoqlikemiyadır. Qan şəkər konsentrasiyasında kəskin bir azalma ilə meydana gəlir. Tibbi yardım göstərilməyibsə, xəstə insan huşunu itirə bilər və hətta komaya düşə bilər. Hipoqlikemik koma çox vaxt böyük bir insulin qəbul edərkən meydana gəlir.
Xroniki ağırlaşmalar da var. Onları müalicə etmək daha çətindir və tam olmaması ölümlə nəticələnə bilər. Bu qrupa böyrəklərin zədələnməsi, ürək-damar xəstəlikləri (ateroskleroz, vuruş, işemiya) daxildir. Diabetin uzun bir kursu ilə diabetik artritin inkişafı ilə birgə zərər mümkündür. Bəzi hallarda artrit daimi əlilliyə səbəb ola bilər. Diaqnostik tədbirlərMüvafiq bir müalicə təyin etmək üçün həkim düzgün diaqnoz qoymalıdır. Tip 1, bir xəstə anketinin nəticələrinə, laboratoriya testlərinə və xarici müayinə məlumatlarına əsaslanır. Xəstənin sidik pozğunluğu (poliuriya) və sıx susuzluqdan şikayətləri ən böyük əhəmiyyətə malikdir. Bu vəziyyətdə həkim eyni vaxtda təzahürlərdə oxşar başqa bir patologiyanın olması ehtimalını istisna etməlidir. Diferensial diaqnoz hiperparatireoz, xroniki böyrək çatışmazlığı kimi xəstəliklərlə aparılır.
Terapevtik tədbirlərTip 1 diabet xəstəliyin əsas əlamətlərini aradan qaldırmaq, fəsadların qarşısını almaq və xəstə insanların həyat keyfiyyətini yaxşılaşdırmaq üçün müalicə olunur. Müalicə hərtərəfli olmalıdır. Diabetin müalicəsində kiçik bir əhəmiyyət kəsb etməyən diyetdir. Pəhrizin əsas xüsusiyyəti istehlak edilən karbohidratların miqdarını azaltmaq lazımdır. Yeməyin kalori miqdarının 50-60% -ni təşkil etməlidirlər. Şirniyyat istifadəsini məhdudlaşdırmaq lazımdır. Şirniyyat yalnız hipoqlikemiya ilə istehlak edilə bilər. Artıq bədən çəkisi olduqda, istehlak olunan yağ miqdarını azaltmaq da tələb olunur.
Hal-hazırda, insulin əsaslı dərmanların böyük bir seçimi var. Bunlar qısamüddətli, uzunmüddətli, orta və ultra qısa fəaliyyət ola bilər. İnsulinin dozası iştirak edən həkim tərəfindən təyin edilir. Bu dərman xüsusi şprislərdən istifadə edərək subkutan şəkildə tətbiq olunur.Beləliklə, tip 1 diabet, insulinə bağlı olmayan diabet kimi ciddi bir xəstəlikdir və bir çox digər orqan və sistemin bir arızasına səbəb ola bilər.
Əlaqə üçün təşəkkür edirik. ŞərhlərMegan92 () 2 həftə əvvəl Kimsə diabet xəstəliyini tamamilə müalicə edə bildimi? Deyirlər ki, tamamilə müalicə etmək mümkün deyil. Daria () 2 həftə əvvəl Mən də bunun mümkün olmadığını düşündüm, amma bu yazını oxuduqdan sonra bu "sağalmaz" xəstəlik haqqında çoxdan unutmuşdum. Megan92 () 13 gün əvvəl Daria () 12 gün əvvəl Megan92, buna görə ilk şərhimi yazdım) Yalnız halda dublikat verin - məqaləyə bir keçid. Sonya 10 gün əvvəl Bu boşanma deyilmi? Niyə onlayn satırlar? Yulek26 (Tver) 10 gün əvvəl Sonya, sən hansı ölkədə yaşayırsan? İnternetdə satırlar, çünki dükan və apteklər öz qiymətlərini vəhşicəsinə qoydular. Bundan əlavə, ödəniş yalnız alındıqdan sonra, yəni əvvəlcə baxıldı, yoxlanıldı və yalnız sonra ödənildi. Bəli və indi İnternetdə hər şeyi satırlar - paltarlardan televizor və mebelə qədər. 10 gün əvvəl redaksiya cavabı Sonya, salam. Diabetes mellitusun müalicəsi üçün hazırlanan bu dərman, həddən artıq qiymət verməmək üçün həqiqətən aptek şəbəkəsi vasitəsilə satılmır. Bu günə qədər yalnız rəsmi veb saytında sifariş verə bilərsiniz. Sağlam olun! Sonya 10 gün əvvəl Bağışlayın, əvvəlcə çatdırılmada nağd pul haqqında məlumat görmədim. Sonra alındıqdan sonra ödəniş olarsa, əmin olmaq üçün hər şey yaxşıdır. Tip 2 diabet mellitus insulindən asılı xüsusiyyətlərXəstəliyin digər növlərindən fərqli olaraq susuzluq əzab vermir. Çox vaxt yaşlanmanın təsirinə aiddir. Buna görə də, arıqlamaq belə diyetlərin müsbət nəticəsi olaraq qəbul edilir. Endokrinoloqlar qeyd edirlər ki, 2 tip diabetin müalicəsi diyetlərdən başlayır. Terapevt və ya qastroenteroloq icazə verilən məhsulların siyahısını, qidalanma cədvəlini tərtib edir. İlk dəfə hər gün üçün bir menyu tərtibində bir məsləhət var. (Buna da baxın: İnsulindən asılı diabet xəstəliyi - xəstəlik haqqında faydalı məlumat) Tip 2 diabet xəstəliyi ilə daima arıqlayırsınız. Eyni zamanda yağ yataqlarından xilas olmaq. Bu, insulinə həssaslığın artmasına səbəb olur. Pankreasın ifraz etdiyi insulin şəkər emal etməyə başlayır. Sonuncular hücrələrə qaçır. Nəticədə qan saxarozasında azalma var. 2-ci tip diabetlə diyetdə qlükoza səviyyəsini nəzarət etmək həmişə mümkün deyil. Buna görə məsləhətləşmə zamanı endokrinoloq dərman təyin edir. Bu tablet, enjeksiyon ola bilər.
İnkişaf etməkdə olan diabet, qan saxarozasını azaltan bir dərmanın davamlı iynələrini tələb edir. Bu vəziyyətdə, endokrinoloqdan ambulator kartda - "Tip 2 diabet mellitus insulindən asılıdır" qeyd etmək tələb olunur. Bu tip diabet xəstələrinin birincisindən fərqli bir xüsusiyyəti inyeksiya üçün dozadır. Bu kritik deyil. Axı, mədəaltı vəzi müəyyən miqdarda insulin ifraz etməyə davam edir. Həkimi necə seçmək olar?İnsulindən asılı diabet xəstəliyi üçün ömrü müəyyənləşdirmək çətindir. Bir diabetik bir endokrinoloqa etibar etməyi dayandırdıqda belə bir vəziyyət var. İnsulin terapiyasının səhv təyin olunduğuna inanır və klinikalar ətrafında tələsməyə başlayır. Başqa sözlə, sorğuların və məsləhət xidmətlərinin nəticələrini əldə etmək üçün maliyyə xərcləməyi qərara alırsınız. Və müalicə variantları fərqli ola bilər. Bu yarışda, 2 tip diabetin insulin terapiyasının dərhal qərar qəbul etməsini tələb etməsi unudulur.Axı, nəzarətsiz bir xəstəliklə zərər tez və dönməz şəkildə edilir. Buna görə, endokrinoloqların ofislərinə atılmadan əvvəl həkimin ixtisasları barədə qərar verməlisiniz. Bu tip diabet 40 yaşdan yuxarı yaşlarda olur. Bəzi hallarda insulin terapiyasının inkişafı tələb olunmur, çünki mədəaltı vəzi lazımi miqdarda insulin ifraz edir. Bənzər vəziyyətlər diabetik ketoositoza səbəb olmur. Bununla birlikdə, demək olar ki, hər diabet xəstəsinin xəstəlikdən əlavə ikinci bir düşməni var - obezlik. Xəstəliyə genetik meylİnsulindən asılı diabet xəstəliyi ilə ömür uzunluğu böyük rol oynayır. Müəyyən bir şans genetik olaraq verilir Endokrinoloqlar insulindən asılı olmayan şəkərli diabet üçün genlərin tapıla biləcəyini söyləyirlər. Və eyni zamanda metabolik pozğunluqların səbəblərini müəyyənləşdirin. Başqa sözlə, tibbi praktikada 2 növ genetik qüsur var.
İnsulindən asılı olmayan şəkərli diabetTip 2, insulinə bağlı olmayan diabet, adətən bir neçə il ərzində ardıcıl olaraq inkişaf edir. Xəstə ümumiyyətlə təzahürləri hiss edə bilməz. Daha ağır simptomlara aşağıdakılar daxildir: Susuzluq ya tələffüz edilə bilər, ya da hiss oluna bilər. Eyni şey sürətli sidiyə də aiddir. Təəssüf ki, tip 2 diabet tez-tez təsadüfən aşkar edilir. Ancaq belə bir xəstəlik ilə erkən diaqnoz son dərəcə vacibdir. Bunu etmək üçün mütəmadi olaraq şəkər səviyyəsinə görə bir qan testi etməlisiniz. İnsulindən asılı diabet, dəri və selikli qişalarda problemlərlə özünü göstərir. Bu ümumiyyətlə: Tələsik bir susuzluqla xəstə gündə 3-5 litr içə bilər. Tez-tez gecə tualetə gedir. Diabetin daha da irəliləməsi ilə ekstremitələrdə uyuşma və karıncalanma görünür, gəzinti zamanı ayaqları yaralanır. Qadınlarda çətinləşən kandidoz müşahidə olunur. Xəstəliyin sonrakı mərhələlərində inkişaf edir: Xəstələrin 20-30% -də yuxarıdakı şiddətli simptomlar diabetin ilk aşkar əlamətləridir. Buna görə də, belə şərtlərin qarşısını almaq üçün hər il testlər aparmaq son dərəcə vacibdir.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||

 Çox sayda araşdırmaya baxmayaraq həkimlər və elm adamları diabetin səbəbi ilə bağlı suala dəqiq cavab verə bilmirlər.
Çox sayda araşdırmaya baxmayaraq həkimlər və elm adamları diabetin səbəbi ilə bağlı suala dəqiq cavab verə bilmirlər.









 Tip 1 diabet mellitus otoimmün patologiyadır. Bu o deməkdir ki, immun hüceyrələri öz insan hüceyrələrinə müəyyən bir aqressivlik göstərir. İnsulinə bağlı diabet mellitus da yetkin olmayan diabet adlanır, çünki bu uşaqlarda və yeniyetmələrdə baş verə bilər. Çox vaxt bu xəstəlik 30 yaşdan kiçik insanlarda diaqnoz qoyulur. Bu onun vacib fərqləndirici xüsusiyyəti. Tip 2 diabet mellitus (insulinə bağlı olmayan) yaşlılıqda baş verir. Bu xəstəliyin bütün əlamətləri insulin bədənində mütləq çatışmazlıq ilə əlaqələndirilir.
Tip 1 diabet mellitus otoimmün patologiyadır. Bu o deməkdir ki, immun hüceyrələri öz insan hüceyrələrinə müəyyən bir aqressivlik göstərir. İnsulinə bağlı diabet mellitus da yetkin olmayan diabet adlanır, çünki bu uşaqlarda və yeniyetmələrdə baş verə bilər. Çox vaxt bu xəstəlik 30 yaşdan kiçik insanlarda diaqnoz qoyulur. Bu onun vacib fərqləndirici xüsusiyyəti. Tip 2 diabet mellitus (insulinə bağlı olmayan) yaşlılıqda baş verir. Bu xəstəliyin bütün əlamətləri insulin bədənində mütləq çatışmazlıq ilə əlaqələndirilir. Tip 1 diabet, insulinə bağlı olmayan diabet xəstəliyi kimi, özünəməxsus xüsusiyyətlərə malikdir. Semptomlar əsasən diabet xəstəliyinin növündən deyil, həm də xəstə bir insanda gediş müddətindən, xəstəliyin mərhələsindən və qan damarlarından gələn komplikasiyanın mövcudluğundan asılıdır. İnsulindən asılı diabet xəstələrində bütün simptomlar şərti olaraq 2 qrupa bölünə bilər.
Tip 1 diabet, insulinə bağlı olmayan diabet xəstəliyi kimi, özünəməxsus xüsusiyyətlərə malikdir. Semptomlar əsasən diabet xəstəliyinin növündən deyil, həm də xəstə bir insanda gediş müddətindən, xəstəliyin mərhələsindən və qan damarlarından gələn komplikasiyanın mövcudluğundan asılıdır. İnsulindən asılı diabet xəstələrində bütün simptomlar şərti olaraq 2 qrupa bölünə bilər. Bu xəstəlikdən əziyyət çəkən yetkinlərdə və uşaqlarda retinal angiopatiya, pozulmuş böyrək funksiyası və nöropatiya kimi ciddi fəsadlar baş verə bilər. Retinopatiya qeyri-iltihablı bir genezis xəstəliyidir. Bu vəziyyətdə gözlərin retinasına qan tədarükü pozulur. Müvafiq müalicə olmadıqda, retinopatiya görmə kəskinliyinin azalmasına və hətta korluğuna səbəb ola bilər. böyrəklərin müxtəlif quruluşlarına ziyanla təmsil olunur: borular, glomeruli, arteriyalar və arteriollar. Bu vəziyyətdə damar sklerozu, pyelonefrit və böyrək papilliti çox tez-tez baş verir.
Bu xəstəlikdən əziyyət çəkən yetkinlərdə və uşaqlarda retinal angiopatiya, pozulmuş böyrək funksiyası və nöropatiya kimi ciddi fəsadlar baş verə bilər. Retinopatiya qeyri-iltihablı bir genezis xəstəliyidir. Bu vəziyyətdə gözlərin retinasına qan tədarükü pozulur. Müvafiq müalicə olmadıqda, retinopatiya görmə kəskinliyinin azalmasına və hətta korluğuna səbəb ola bilər. böyrəklərin müxtəlif quruluşlarına ziyanla təmsil olunur: borular, glomeruli, arteriyalar və arteriollar. Bu vəziyyətdə damar sklerozu, pyelonefrit və böyrək papilliti çox tez-tez baş verir. Tip 1 diabet, insulinə bağlı olmayan diabet xəstəliyi kimi, mümkün fəsadları üçün təhlükəlidir. Sonuncu uzun və qısamüddətli ola bilər.
Tip 1 diabet, insulinə bağlı olmayan diabet xəstəliyi kimi, mümkün fəsadları üçün təhlükəlidir. Sonuncu uzun və qısamüddətli ola bilər. Diabetli xəstələrdə sinir sisteminə təsir göstərə bilər. Bu, ağrı ilə müşayiət olunan nöropatiya, iflic və parezlərə səbəb olur.
Diabetli xəstələrdə sinir sisteminə təsir göstərə bilər. Bu, ağrı ilə müşayiət olunan nöropatiya, iflic və parezlərə səbəb olur. Son diaqnoz qan və sidik şəkər üçün laboratoriya müayinələri əsasında edilir. Əgər diabet varsa, onda boş bir mədədə qlükoza konsentrasiyası 7 mmol / l-dən çox olacaqdır. Yadda saxlamaq lazımdır ki, kapilyar qanın plazmasında qlükoza miqdarı müəyyən edilir. Çox tez-tez həkimlər bir qlükoza tolerantlığı testindən istifadə edirlər. Tədqiqatdan 3 gün əvvəl xəstə həmişəki kimi yeməlidir. Testin özü səhər boş bir mədədə aparılır. Xəstə tədqiqatdan 10-14 saat əvvəl yeməməlidir. Yuxarı vəziyyətdə və rahat vəziyyətdə olan bir xəstədə qlükoza səviyyəsi ölçülür, bundan sonra xəstə bir stəkan isti şirin su içir. Bundan sonra, hər yarım saatda qanda qlükoza səviyyəsi qiymətləndirilir. Sağlam bir insanda, testdən 2 saat sonra qlükoza səviyyəsi 7 mmol / L-dən azdır.
Son diaqnoz qan və sidik şəkər üçün laboratoriya müayinələri əsasında edilir. Əgər diabet varsa, onda boş bir mədədə qlükoza konsentrasiyası 7 mmol / l-dən çox olacaqdır. Yadda saxlamaq lazımdır ki, kapilyar qanın plazmasında qlükoza miqdarı müəyyən edilir. Çox tez-tez həkimlər bir qlükoza tolerantlığı testindən istifadə edirlər. Tədqiqatdan 3 gün əvvəl xəstə həmişəki kimi yeməlidir. Testin özü səhər boş bir mədədə aparılır. Xəstə tədqiqatdan 10-14 saat əvvəl yeməməlidir. Yuxarı vəziyyətdə və rahat vəziyyətdə olan bir xəstədə qlükoza səviyyəsi ölçülür, bundan sonra xəstə bir stəkan isti şirin su içir. Bundan sonra, hər yarım saatda qanda qlükoza səviyyəsi qiymətləndirilir. Sağlam bir insanda, testdən 2 saat sonra qlükoza səviyyəsi 7 mmol / L-dən azdır.

 diabet xəstəliyinin şərti. Doğrudan da, ailənin insulindən asılı olmayan bir xəstəliyə yoluxma riski varsa, uşaqlarda sağlam qalma şansı 50% (ata xəstəliyi ilə) və ana xəstəliyi ilə yalnız 35% azalır. Təbii ki, bu ömrü azaldır.
diabet xəstəliyinin şərti. Doğrudan da, ailənin insulindən asılı olmayan bir xəstəliyə yoluxma riski varsa, uşaqlarda sağlam qalma şansı 50% (ata xəstəliyi ilə) və ana xəstəliyi ilə yalnız 35% azalır. Təbii ki, bu ömrü azaldır.