İnsan dəri xəstəlikləri: şəkərli diabetin ağırlaşmaları (foto və təsvir)
Müxtəlif ixtisasların həkimləri, o cümlədən endokrinoloqlar, patoloji dəri dəyişikliklərində üzləşirlər. Dəri lezyonları ya təsadüfi bir tapıntı, ya da xəstənin əsas şikayəti ola bilər. Zərərsiz, ilk baxışdan dəri dəyişiklikləri ciddi bir xəstəliyin yeganə əlaməti ola bilər. Dəri tədqiqat üçün ən əlçatan bir orqandır və eyni zamanda ən vacib məlumat mənbəyidir. Bir dəri lezyonu bir çox daxili xəstəliklərdə, o cümlədən diabet xəstəliyində (DM) diaqnozu dəqiqləşdirə bilər.
Diabetdə dəri dəyişiklikləri olduqca yaygındır. Şəkərli diabetin patogenezi altındakı ağır metabolik pozğunluqlar, demək olar ki, bütün orqanlarda və toxumalarda, o cümlədən dəridə dəyişikliklərə səbəb olur.
Bəzi diabetlə əlaqəli dəri simptomları hiperglisemiya və hiperlipidemiya 4, 7. kimi metabolik dəyişikliklərin birbaşa nəticəsidir. Damar, sinir və ya immunitet sistemlərinə mütərəqqi ziyan da dəri təzahürlərinin inkişafına əhəmiyyətli dərəcədə töhfə verir. Digər diabetlə əlaqəli dermatoloji lezyonların mexanizmləri naməlum olaraq qalır 7, 20.
Hiperinsulinemiya insulin davamlı tip 2 diabetin erkən mərhələlərində müşahidə olunduğu kimi dəri dəyişikliklərinə də kömək edə bilər.
Diabet makro- və mikroangiopatiyanın dəri fəsadlarını da əhəmiyyətli dərəcədə ağırlaşdırır. Diabetli xəstələrdə damar divarının artması və ya keçiriciliyi, simpatik innervasiya və hipoksemik stresə qarşı damar reaktivliyinin azalması 4, 43. Böyük damarların arteriosklerozu ilə birlikdə bu mikro-damar pozğunluqları diabetik ülserlərin meydana gəlməsinə kömək edir. Bundan əlavə, şəkərli diabetlə, dərinin innervasyon həssaslığının itməsi inkişaf edir, bu da infeksiyaya və ziyana meyllidir. Bir qayda olaraq, diabetik dəri lezyonları tez-tez alevlenmələri ilə uzun və davamlı bir kurs keçir və müalicə etmək çətindir.
Diabetdə dəri lezyonlarının bir neçə təsnifatı var, onlar klinik xüsusiyyətlərə və dəri dəyişikliklərinin patogenezinin bəzi cəhətlərinə əsaslanır. Xlebnikova A.N., Marycheva N.V. təsnifatına görə. (2011) şəkərli diabetdə şərti dəri patologiyası beş əsas qrupa bölünür:
1) diabet ilə əlaqəli dermatozlar,
2) diabet və insulin müqaviməti ilə əlaqəli dəri patologiyası;
3) angiopatiya ilə əlaqəli dəri patologiyası,
4) idiopatik döküntülər,
5) bakterial və mantar infeksiyası.
Andrea A. Kalus, Andy J. Chien, John E. Olerud (2012) tərəfindən təsvir edilən təsnifatda diabetlə əlaqəli dəri lezyonlarının aşağıdakı qrupları fərqlənir:
1) metabolik, damar, nevroloji və ya immun pozğunluqları ilə əlaqəli diabetin dəri təzahürləri (diabetik skleredema, qara akantoz, dərinin diabetik qalınlaşması, birgə hərəkətliliyin məhdudlaşdırılması və skleroderma bənzər sindrom, püskürən ksantomalar, dəri infeksiyaları (bakterial, mantar), diabetik xoralar),
2) şəkərsiz diabet ilə əlaqəli xəstəliklər, bəlli olmayan bir patogenezi (lipoid nekrobioz, dairəvi qranuloma, diabetik mesane, diabetik dermopatiya).
Bu təsnifatlar praktiki olaraq bir-birindən fərqlənmir və yalnız bir-birini tamamlayır.
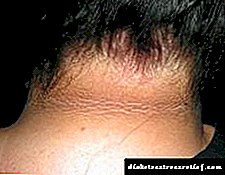
Diabet ilə əlaqəli dermatozlara diabetik sklerodema daxildir. Skleredema, piylənmə ilə birlikdə uzun müddətli diabet xəstəliyinə daha çox rast gəlinir və narıncı qabıq kimi əsasən boyun və arxanın yuxarı üçdə birində yayılmış simmetrik endüktif dəri dəyişiklikləri ilə özünü göstərir. Müxtəlif müəlliflərin fikrincə, şəkərli diabetli xəstələrdə onun yaranma tezliyi 2,5-14% 28, 25, 50-dir.
Diabetik skleredemanın patogenezi, kollagen bağlarının qalınlaşmasına və qlikozaminoqlikanların (GAG) artmasına səbəb olan fibroblastlar tərəfindən hüceyrədənkənar matrix molekullarının tənzimlənməmiş istehsalından ibarətdir. Diyabetik sklerodemalı xəstələrdə təsirlənmiş dəri bölgələrində ağrı və işığa həssaslığın azalması, habelə yuxarı ətrafların və boyun hərəkətlərindəki çətinliklərdən şikayətlənə bilər. Həddindən artıq hallarda xəstəlik birgə hərəkətliliyin tamamilə itməsinə səbəb ola bilər, lakin skleredemanın olması retinopatiya, nefropatiya, nöropatiya və ya böyük damarların zədələnməsi ilə əlaqələndirilmir 4, 25.
FOTO 1. Diabetik skleredema

İnsulin müqaviməti və piylənmə ilə əlaqəni qara akantozda (acantosis nigricans) görmək olar, bu, boyun və geniş qıvrımlarda papillomatoz böyümələri ilə cildin hiperpiqmentasiyası sahələrində özünü göstərir. Akantozun inkişafında mərkəzi rol insulin oynayır. Akantoz xəstəliyindən əziyyət çəkən qadınlarda, insulin reseptorunun və ya anti-insulin antikor reseptorunun (A tipi və B tipi sindromu) funksional mutasiyalarının itkisi aşkar edilə bilər 18, 31. Dəridə böyümə amilinin həddindən artıq stimullaşdırılması keratinositlərin və fibroblastların çoxalmasına səbəb olur və klinikanın inkişafına səbəb olur qara akantozun təzahürləri. İnsulin müqaviməti və hiperinsulinemiya şəraitində, insantinin keratinositlər və fibroblastlardakı IGF-1 reseptorlarına həddindən artıq bağlanması səbəbindən acanthosis inkişaf edə bilər. Qara akantoz patogenezində müxtəlif böyümə amillərinin rolunun lehinə olan dəlil toplanmağa davam edir.
FOTO 2. Qara akantoz
Diaqnoz edilməmiş diabet və hipertrigliseridemiya dəridə püskürən xanthoma 46, 8 səbəb ola bilər.Onlar ölçüsü 1-4 mm ölçülü qızartı-sarı papüllərdir.Ələklərin bel və ekstensor səthlərində yerləşir. Patoloji elementlər taxıl şəklində görünür və zaman keçdikcə lövhələrin meydana gəlməsi ilə birləşə bilər. Əvvəlcə dəri elementlərində trigliseridlər üstünlük təşkil edir, lakin xolesteroldan daha asan səfərbər olduqları üçün çürümələri ilə dəridə daha çox xolesterol yığılır.
İnsulin LDL fəaliyyətinin vacib bir tənzimləyicisidir. Ferment çatışmazlığı dərəcəsi və serum trigliseridlərin sonrakı təmizlənməsi insulin çatışmazlığı və hiperglisemiya göstəricilərinə mütənasibdir. Plazma lipoproteinlərinin klirensi, kifayət qədər insulinin səviyyəsindən asılıdır. Nəzarətsiz diabet halında, trigliseridlərlə doymuş çox aşağı sıxlıqlı chylomicrons və lipoproteinlərin metabolizmə və sərbəst buraxılmasına imkan verilməməsi plazma trigliseridlərinin bir neçə minə qədər artmasına səbəb ola bilər. Nəzarətsiz diabet kütləvi hipertrigliseridemiya 4, 26, 29'un yaygın bir səbəbidir.
FOTO 3 püskürən ksantomalar

Diabetli xəstələr, xüsusən zəif glisemik nəzarəti olan dəri yoluxucu xəstəliklərinin inkişafına meyllidirlər. Diabetli xəstələrin dərisinin səthində sağlam şəxslərə nisbətən 2,5 dəfə daha çox mikroorqanizm aşkar olunur və şəkərli diabet xəstələrində dərinin bakterisid aktivliyi orta hesabla 20% aşağı olur. Bu azalma diabetin şiddəti ilə birbaşa əlaqələndirilir. Yoluxucu və iltihablı xəstəliklər əsasən angio və neyropatiyalarla əlaqədar olaraq alt ekstremitələrin dərisində inkişaf edir. Səbəb ümumiyyətlə polimikrob infeksiyalardır: Staphylococcus aureus, Streptococcus A və B qrupları, qram mənfi aerob bakteriyalar və bir çox anaeroblar. Pyoderma əsasən follikulit, eczim, iltihab xəstəliyi ilə təmsil olunur və ekzemizasiya ilə çətinləşə bilər. Bundan əlavə, furunculosis, karbunkullar, paronychia, yumşaq toxuma infeksiyalarının inkişafı mümkündür.
Diabetes mellitusun fonunda, bu kateqoriyadakı xəstələrdə xəstəliklərin strukturunda 32.5 - 45% 14, 9. olan mantar infeksiyası hallarının artması müşahidə olunur. Hiperkalemiya şəraitində göbələklər metabolik prosesləri üçün aktiv olaraq şəkərdən istifadə edirlər və intensiv olaraq çoxalırlar. xəstəlikdir. Şəkərli diabetdə alt ekstremitələrin damarlarında mikrosirkulyasiya endokrin patologiyası olmayan şəxslərə nisbətən 20 dəfə daha çox müşahidə olunur ki, bu da ayaqların mantar infeksiyalarının və onikomikozun inkişafına kömək edir. Mantar infeksiyalarının törədiciləri dermatofitlər və Candida albicansdır. Bundan əlavə, normal populyasiyada C. albicans səbəb olan mantar dəri lezyonları 20% -dən çox deyil, somatik yüklü xəstələrdə bu göstərici 80 - 90% -ə çatır. Qeyd etmək lazımdır ki, qeydə alınmış dəri kandidozunun 80% -i diabet xəstələrində baş verir. Ən çox görülən intertrigo (axillary, inguinal, interdigital boşluqların zədələnməsi ilə), vulvovaginit, balanit, paronychia, glossitis və angular cheilitis. Klinik vaginal maya infeksiyası ilə yanaşı diabet xəstələrində asemptomatik daşınma halları da artır.
FOTO 4 Böyük qıvrımların kandidozu

Diabet ilə əlaqəli və bəlli bir patogenezi olan xəstəliklər arasında lipoid nekrobioz, dairəvi qranuloma, diabetik mesane və diabetik dermopatiya var.
Lipoid nekrobioz (Oppenheim-Urbach xəstəliyi) - kollagenin degenerasiyası və ya nekrobioz olduğu yerlərdə dermisin bu hissələrində lipid çöküntüsü olan lokal bir lipoidoz olan damar mübadiləsi təbiətinin nadir xroniki qranulomatoz xəstəliyi. Dermatozun ilk əlamətləri ümumiyyətlə 20 yaşdan 60 yaşa qədər olan qrupda baş verir. Uşaqlıqda Oppenheim-Urbach xəstəliyi nadirdir. Diabetli xəstələr arasında lipoid nekrobiozun yaranma tezliyi 0,1-3% 38, 6-dır.
Oppenheim-Urbach xəstəliyinin klinik mənzərəsi çox müxtəlifdir. Proses dərinin müxtəlif sahələrini əhatə edə bilər, lakin ilk növbədə bacakların ön səthlərinin dərisini əhatə edir. Bu, ehtimal ki, şəkərli diabetdə əvvəlcə alt ekstremitələrin kiçik damarlarında patoloji dəyişikliklərin baş verməsi ilə izah edilə bilər. Tipik olaraq, lipoid nekrobioz bir və ya daha dəqiq müəyyən edilmiş sarımtıl-qəhvəyi lövhə kimi görünür. Elementlərdə dərinin səthindən yuxarı qalxa və ya daha sıx ola biləcək bənövşəyi düzensiz kənarları vardır. Vaxt keçdikcə elementlər hizalanır və mərkəzi sarı və ya narıncı bölgə ətrafa çevrilir; təsirlənmiş ərazilərə "şüşəli çini" parlaqlığını verən telangiektaziazlar tez-tez görünür. Lövhə bölgəsində 44, 2, 42 həssaslığı itkisi var.
FOTO 5 Lipoid nekrobioz

Xəstələrin 20% -də ümumiləşdirilmiş göbəkli qranuloma, əvvəllər diaqnoz qoyulmamış tip 2 diabetin ilk əlamətidir. Dairəvi qranulomanın diabet ilə əlaqəsi müzakirə mövzusu olaraq qalır, çünki digər xəstəliklərlə əlaqələndirilə bilər. Diabet 3, 37, 24 ilə əlaqəli həssas qranulomanın lokallaşdırılmış, ümumiləşdirilmiş, həmçinin dərialtı nodüler və perforasiya formaları müşahidə edilmişdir.
Dairəvi qranulomanın tipik bir tarixi, mərkəzdə eyni vaxtda həll edilən periferikdə böyüyən bir və ya daha çox papula aiddir. Fokuslar dərinin təbii rəngini qoruya bilər və ya eritematoz və ya bənövşəyi ola bilər. Diametri 1 ilə 5 sm arasındakı adi nöqtələr. Üzük şəklində granuloma, bir qayda olaraq, asemptomatikdir, dərinin yüngül qaşınması mümkündür, ağrılı ocaqlar nadirdir.
FOTO 6 Üzük şəklində qranuloma

Şəkərli diabet, diabetli xəstələrdə meydana gələn subepidermal bullous dermatozdur.
İlk dəfə şəkərli diabetdə dəri zədələnməsinin variantlarından biri kimi baloncuklar 1930-cu ildə D. Kramer tərəfindən müşahidə edilmişdir. A. Cantwell və W. Martz bu vəziyyəti 23,11 şəkərli diabet xəstəliyi olaraq xarakterizə etdi.
Diabetli xəstələrdə blisterin yaranma səbəbi aydın deyil. Mikroangiopatiya və yerli metabolik pozğunluqların rolu haqqında nəzəriyyələr mövcuddur. Diabetik Bullosis əsasən uzun müddətli diabetli şəxslərdə, bir az daha çox qadınlarda olur. Xəstəliyin başlanğıc yaşı 17 ilə 79 arasında dəyişir.
Bir neçə millimetrdən bir neçə santimetrə qədər ölçüdə olan baloncuklar (ümumiyyətlə alt ekstremitələrin dərisində) dəyişməyən dəridə görünür. Lezyonların iki növü ayırd edilir: yara meydana gəlmədən yoxa çıxan intraepidermally yerləşmiş blisterlər və ardından atrofik izlər qalır. Döşlər əsasən ayaqları və ayaqları üzərində lokallaşdırılır, lakin əllərdə və ön kollarda baş verir. 2-5 həftədən sonra baloncuklar kortəbii şəkildə həll olunur, relapslar mümkündür.
FOTO 7 Diabetik baloncuk

Alt ekstremitələrin atrofik dəri dəyişiklikləri və ya "ləkələnmiş parıltı" ilk dəfə 1964-cü ildə şəkər xəstəliyinin markeri kimi təsvir edilmiş və təklif edilmişdir. Bir qədər sonra Binkley bu patoloji dəyişiklikləri retinopatiya, nefropatiya və nöropati ilə əlaqələndirmək üçün diabetik "dermopatiya" termini işlətdi. Diabetik dermopatiya uzun diabetli xəstələrdə daha çox rast gəlinir və 29, 40 yaşlı kişilər arasında daha çox rast gəlinir. Klinik olaraq, çəhrayıdan qəhvəyi rəngə qədər kiçik və (pretibial bölgələrdə yerləşən çapıq toxumasına bənzər) atrofik ləkələrdir. Bu elementlər asimptomatik bir kursa sahibdir və 1-2 il sonra yox olur və bir az atrofiya və ya hipopiqmentasiya buraxır. Yeni elementlərin meydana gəlməsi piqmentasiya və atrofiyanın davamlı şərtlər olduğunu göstərir.
FOTO 8 Diabetik dermopatiya

Mübadilə-endokrin pozğunluqlar tez-tez bəzi dermatozların inkişafı üçün tetikleyicidir. Bu xəstəliklərin gedişi ilə endokrinopatiyanın olması arasında müəyyən bir əlaqə qeyd olunur. Liken planusu olan xəstələrin 19% -ində şiddətli diabet aşkar edildi, bəzilərində qlükoza tolerantlığı testində əhəmiyyətli dəyişiklik oldu. Tez-tez liken planus ilə ağız boşluğunun selikli qişasına ziyan diabet və hipertansiyon (Potekaev-Grinshpan sindromu) ilə birləşir və selikli qişadakı döküntülər, bir qayda olaraq, təbiətdə eroziv və ülseratifdir. Psoriaz ilə ümumi sağlamlıq arasındakı əlaqəni müəyyənləşdirmək üçün geniş miqyaslı bir araşdırmada sedefi olan qadınlarda bu dermatozu olmayan xəstələrlə müqayisədə, diabet xəstəliyinin inkişafına 63% daha çox rast gəlindiyi müəyyən edildi. Diabet fonunda sedef daha şiddətlidir, ekssudativ sedef, psoriatik poliartrit, böyük qıvrımların sedefi kimi formalar müşahidə olunur.
Beləliklə, dəri dəyişiklikləri diabet xəstəliyi üçün xarakterik olan sistematik patoloji proseslərlə əlaqələndirilə bilər. Diabet fonunda əvvəl və ya inkişaf edən dermatozlar və dermopatiyaların klinik və patomorfoloji mənzərəsi metabolik, damar, nevroloji və immun pozğunluqlarına əsaslanır.
Rəyçilər
Valeeva F.V., tibb elmləri doktoru, professor, müdir. kurs, endokrinologiya, endokrinoloji kursu ilə xəstəxana terapiyası kafedrasının professoru GBOU VPO "Rusiya Federasiyası Səhiyyə Nazirliyinin Kazan Dövlət Tibb Universiteti", Kazan.
Sergeeva I.G., MD, Novosibirsk Milli Tədqiqat Dövlət Universiteti, FSBEI HPE, Fundamental Tibb kafedrasının professoru.
Lipoatrofiya və Lipohipertrofiya

Lipoatrofiya və Lipohipertrofiya
Lipohipertrofiya, tez-tez enjeksiyon və ya ponksiyon yerlərində yumşaq topuqlar və qabarıqlıqlardır. Niyə insulin enjeksiyonları ağrısız əhəmiyyətlidir? Zamanla bu yağ parçaları sərtləşir və ağrılı olur, həmçinin insulin müalicəsinin effektivliyini azaldır. Lipohipertrofiya insulinin ən çox şpris qələmlə və ya insulin pompası ilə vurulduğu yerdə görünür.
Lipoatrofiya, əksinə, tez-tez enjeksiyonlar yerində yağ itkisinə səbəb olur.
Qarşısının alınması və müalicəsinin əsas üsulu insulini bədənin müxtəlif hissələrinə yeritmək və qarın və ya budun yalnız bir tərəfini istifadə etməməkdir. Yenə də bir nodülün görünüşü müşahidə olunarsa, bədənin bu hissəsində bir müddət inyeksiya qarşısını almaq tələb olunur və bir müddət sonra yox ola bilər. Enjeksiyon nöqtələri arasında ən azı beş santimetr məsafəni tutmağa çalışın. Enjeksiyonu eyni yerdə ən azı iki həftə təkrarlamayın. Lipohipertrofiya bədəninizdə tez görünürsə və insulinin udulmasına müdaxilə edirsə və nodüllər çox böyükdürsə, liposaksiya aparmaq daha yaxşıdır. Digər müalicə üsulları istənilən nəticəni verə bilməz.
Diabetik Dermopatiya
Diabetik dermopatiya diabet xəstəliyində ən çox görülən dəri xəstəliyidir. Zərərsizdir və müalicə tələb etmir.
Diabetik dermopatiya, hiperglisemiya səbəb olduğu qan damarlarının zədələnməsi səbəbiylə 1 və 2 tip diabet xəstələrində meydana gəlir. Diabetdəki bu ümumi lezyon, digər diabetik fəsadlarla, məsələn, retinopatiya və nefropatiya ilə də müşayiət olunur.
Semptomlar, ölçüsü bir santimetrdən az olan qəhvəyi oval tortlardır, yavaş-yavaş aşınmağa başlayır. Onlar aşağı ayaqları, bud və ön qollarında yerləşir.
Dermopatiya dərman qəbul etməyi özündə ehtiva etmir, çünki zərərsizdir. Zədələnmiş sahələr zərər vermir, ancaq qaşınır və qaşınır. Ancaq təəssüf ki, bu, illərlə davam edə bilər və xüsusilə diabetə qarşı mübarizə kifayət deyilsə, lezyonun fokusu genişlənir. Diabetik dermopatiyası olan insanlarda əsas problem məsələnin estetik tərəfidir.

Qara akantoz
Qara akantoz hiperinsulinizm (bədəndə insulinin həddindən artıq istehsalı) səbəb olduğu bir dəri xəstəliyidir. II tip şəkərli diabet xəstələrində daha az rast gəlinir. Nəticədə insulin müqaviməti və piylənmə inkişaf edə bilər.
Qara akantoz, bir az konveks olan siğil qəhvəyi və ya qəhvəyi-boz rənglidir. Onlar dəri katlanmalarında, boyun nahiyəsində, qoltuqlarda, qasıq ətrafında, qoltuq ətrafında və ya popliteal fossa içərisindədirlər.
Əsas müalicə insulinə həssaslığı artıran kilo itkisinə ehtiyacdır.

Dəri ölür
Bu tip 1 diabetli yetkin qadınlarda tez-tez görünən çox nadir bir xəstəlikdir. Bəzən tip 2 diabetdən əziyyət çəkən insanlar da təsirlənir. Dərinin ölməsi tez-tez diabetin ilk əlamətidir. Bunun səbəbi, qan damarlarının zədələnməsi nəticəsində yaranan dəri altındakı yağların yox olmasıdır.
Yağlı dərinin ölməsinin əlaməti, dermopatiyası olan diabetli xəstələrdə müşahidə olunanlara bənzər qəhvəyi və ya sarı ləkələrdir, lakin onlar daha az olur. Qan damarları daha çox görünür. Ləkələr çatlayır və qaşınır.
Dəri nekrozunun əsas müalicəsi kortikosteroidlərlə, məsələn, at şabalıd ekstraktı və ya asetilsalisil turşusu ilə müalicədir. Əvvəla, zədələnmiş sahələr yaralanmalardan və infeksiyalardan diqqətlə qorunmalıdır.

İllik qranuloma
Üzük şəklində qranuloma diabet xəstələrində geniş yayılmış xəstəlikdir. Bu bilinməyən mənşəli xroniki təkrarlanan və tədricən inkişaf edən dermatozdur. Bu xəstəlik ən çox 1 tip şəkərli diabet xəstələri, xüsusilə 15 yaşdan kiçik gənclər tərəfindən təsirlənir, lakin bəzən şəkərli qranuloma, diabet növündən asılı olmayaraq yaşlılara təsir göstərə bilər.
Adətən bacaklarda lokallaşdırılmış, eyni zamanda bədənin digər hissələrini də tuta bilən bu sərt, düz lezyonlar (döküntülər)
Dairəvi qranulomların müalicəsi üçün isti azot və kortikosteroid məlhəmləri istifadə olunur. Dərman və fotokimoterapiya (PUV) istifadə edərək yayılmış müalicə formalarından da istifadə etmək mümkündür.

Diabetik rubeoz
Diabetik rubeoz ən çox 1 tip diabetli gənclərə təsir göstərir. Yanaqlarda və çənələrdə, qol və ayaqlarda dərinin qızartı ilə xarakterizə olunur. Bunun səbəbi, şəkərli diabet və hiperglisemi olan xəstələrdə kifayət qədər nəzarət olmayan kiçik qan damarlarına ziyan vurmasıdır.
Diabetik eritema özü xoşagəlməzdir, lakin xüsusi müalicə tələb etmir. Bir pəhrizə riayət etməli və qan şəkərini azaltmalısınız. Onu qurtarmağın yeganə yolu budur.

Vitiligo, Albinizm
Vitiligo, 2 tip diabetli insanlarda meydana gələn ağırlaşmalardan biridir. Əsas simptomlar dəridə ağ ləkələrdir, bunlar zərərli deyil, xəstə üçün estetik problemə çevrilə bilər. Çox vaxt onlar arxa, qol, üz və ayaqlarda görünür.
Vitiligo artıq ortaya çıxdısa, təəssüf ki, ondan xilas olmaq kifayət qədər çətindir. Ağ ləkələr günəşə çox həssasdır, buna görə onları kremlərlə günəş işığının təsirindən qorumaq tövsiyə olunur. Müalicə olaraq, dərman müalicəsi, kortikosteroid məlhəmləri ilə birlikdə dərman müalicəsi uyğundur.
Vitiligodan xilas olmaq proseduru bir il çəkə bilər. Ancaq müalicəyə nə qədər tez başlasanız, uğur şansınız bir o qədər çox olar.

Mantar və bakterial infeksiyalar
Diabet ilə əlaqəli göbələk və bakterial infeksiyaları əldə etmək asandır, lakin müalicə etmək çox çətindir. Bədəndə qaynama, "arpa", gül və ya vaginal mantar dırnaqları şəklində görünürlər. Əsas simptomlar qızartı, soyma, qaşınma, blisterlər və daha çoxdur. Mantar və bakterial infeksiyalar antifungal dərmanların və düzgün seçilmiş antibiotiklərin istifadəsini tələb edir. Bir dermatoloqa müraciət etmək də tövsiyə olunur
Diabetik ayaq

Diabetik bir ayaq xorasının nümunəsi
Diyabetik ayaq sindromu ciddi fəsadlara və hətta amputasiyalara səbəb ola biləcək bir xəstəlikdir. Diabetik ayaq xoraları ümumiyyətlə ayağın alt hissəsində irinli-nekrotik proseslər, xoralar və osteoartikulyar lezyonlar şəklində baş verir. Ən çox tip 1 və tip 2 diabetli insanların ayaqlarında olur.
Hər halda, diabet xəstəliyində dəri xəstəliklərinin müalicəsi və glisemik nəzarət üçün əsas şərt HbA1c səviyyəsinə çatmaqdır.
Dermatoloji problemlər halında, onların meydana gəlməsinin qarşısını almaq və ya qan şəkərini müalicə etməkdən daha yaxşıdır.