Diabetik nefropatiya: simptomlar, mərhələlər, müalicə
Diabetik nefropatiya, şəkər xəstəliyinin əksər böyrək ağırlaşmalarının ümumi adıdır. Bu müddət böyrəklərin süzgəc elementlərinin (glomeruli və borular), həmçinin onları qidalandıran damarların diabetik lezyonlarını təsvir edir.
Diabetik nefropatiya təhlükəlidir, çünki böyrək çatışmazlığının son (terminal) mərhələsinə səbəb ola bilər. Bu vəziyyətdə xəstəyə dializ və ya.
Diabetik nefropatiya, xəstələrdə erkən ölüm və əlilliyin ümumi səbəblərindən biridir. Diabet böyrək problemlərinin yeganə səbəbindən uzaqdır. Ancaq diyalizdən keçənlər və ən çox diabetik olan nəqli üçün bir donor böyrəyi sırasında dayananlar arasında. Bunun bir səbəbi, tip 2 diabet xəstəliyinə tutulma hallarının əhəmiyyətli dərəcədə artmasıdır.
Diabetik nefropatiyanın inkişaf səbəbləri:
- xəstədə yüksək qan şəkəri,
- pis xolesterol və qanda trigliseridlər,
- yüksək təzyiq (hipertansiyon üçün "bacı" saytımızı oxuyun),
- anemiya, hətta nisbətən "yüngül" (diabet xəstələrinin qanında hemoglobin digər böyrək patologiyaları olan xəstələrə nisbətən daha əvvəl diyalizə köçürülməlidir.
Şəkərli diabet olan xəstələrdə böyrək dəyişdirmə terapiyasına (dializ və ya böyrək köçürülməsi) nə vaxt başlamaq lazımdır?
- Konservativ müalicə üsulları ilə azaldıla bilməyən böyrəklərin glomerular filtrasiya dərəcəsi 6.5 mmol / l) təşkil edir.
- Ağciyər ödemini inkişaf etdirmə riski olan orqanizmdə ağır mayenin tutulması,
- Protein-enerji qidalanmasının aşkar əlamətləri.
Dializlə müalicə olunan diabetli xəstələrdə qan testi üçün hədəf göstəricilər:
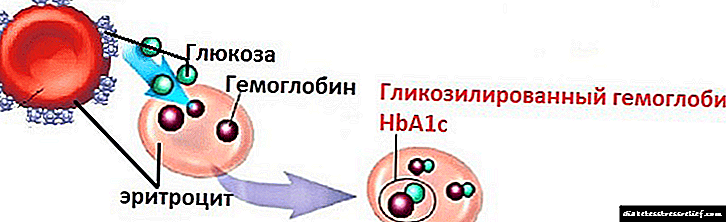
- Glisated hemoglobin - 8% -dən az,
- Qan hemoglobin - 110-120 q / l,
- Paratiroid hormonu - 150-300 pg / ml,
- Fosfor - 1.13–1.78 mmol / L,
- Ümumi kalsium - 2.10-2.37 mmol / l,
- Məhsul Ca × P = 4.44 mmol2 / l2-dən azdır.
Hemodializ və ya peritoneal dializ yalnız hazırlıqların müvəqqəti bir mərhələsi kimi qəbul edilməlidir. Transplantasiya dövründə bir böyrək köçürüldükdən sonra xəstə böyrək çatışmazlığından tamamilə müalicə olunur. Diabetik nefropatiya sabitləşir, xəstənin sağ qalması artır.
Diabet üçün böyrək nəqli planlaşdırarkən həkimlər əməliyyat zamanı və ya əməliyyatdan sonra xəstənin ürək-damar qəzası (ürək böhranı və ya vuruş) olmasının nə dərəcədə mümkün olduğunu qiymətləndirməyə çalışırlar. Bunun üçün xəstə bir yükü olan bir EKQ daxil olmaqla müxtəlif müayinələrdən keçir.
Çox vaxt bu müayinələrin nəticələri ürək və / və ya beyni qidalandıran damarların aterosklerozdan çox təsirləndiyini göstərir. Ətraflı məlumat üçün "" məqaləsinə baxın. Bu vəziyyətdə, böyrək köçürülməsindən əvvəl, bu damarların patentliyini cərrahi şəkildə bərpa etmək tövsiyə olunur.
Diabet bir insana təhlükə yaradan bütün ağırlaşmalar arasında diabetik nefropatiya aparıcı yer tutur. Böyrəklərdəki ilk dəyişikliklər diabetdən sonrakı ilk illərdə artıq görünür və son mərhələ xroniki böyrək çatışmazlığıdır (CRF). Ancaq profilaktik tədbirlərə diqqətlə riayət etmək, vaxtında diaqnoz və lazımi müalicə bu xəstəliyin inkişafını mümkün qədər gecikdirməyə kömək edir.
Diabetik nefropatiya
Diabetik nefropatiya tək bir müstəqil xəstəlik deyil. Bu termin bir sıra fərqli problemləri birləşdirir, bunların özü bir şeyə qaynar - bu, xroniki şəkərli diabet fonunda böyrək damarlarına zərərdir.
Diabetik nefropatiya qrupunda ən çox aşağıdakılar aşkar olunur:
- böyrək arteriosklerozu,
- diabetik qlomeruloskleroz,
- böyrək borularındakı yağ yataqları,
- piyelonefrit,
- böyrək borular nekrozu və s.
Şəkərli diabet səbəb olan nefropatiyə tez-tez Kimmelstil-Wilson sindromu (glomerulosclerosis formalarından biri) deyilir. Bundan əlavə, diabetik qlomeruloskleroz və nefropatiya anlayışları tez-tez tibbi praktikada sinonim kimi istifadə olunur.
1909-cu ildən etibarən hamı üçün qüvvədə olan ICD-10 kodu (rəsmi olaraq 10-cu düzəlişin Beynəlxalq Beynəlxalq Təsnifatı) bu sindromun 2 şifrindən istifadə edir. Və müxtəlif tibbi mənbələrdə, xəstə qeydlərində və arayış kitablarında hər iki variantı tapa bilərsiniz. Bunlar E.10-14.2 (böyrək zədəsi olan şəkərli diabet) və N08.3 (Diabetes mellitusda glomerular lezyonlar).
Çox vaxt müxtəlif böyrək çatışmazlıqları 1 tip diabetdə, yəni insulindən asılı olaraq qeyd olunur. Nefropatiya diabet xəstələrinin 40-50% -ində baş verir və bu qrupdakı ağırlaşmalardan ölümün əsas səbəbi olaraq qəbul edilir. Tip 2 patologiyasından (müstəqil insulin) əziyyət çəkən insanlarda nefropatiya yalnız 15-30% hallarda qeydə alınır.
Diabet üçün böyrəklər
Xəstəliyin səbəbləri
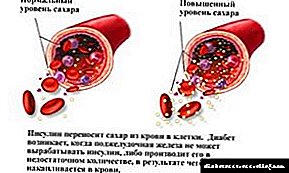
Böyrək funksiyasının pozulması diabetin ən erkən nəticələrindən biridir. Axı, qanı artıq çirklərdən və toksinlərdən təmizləmək üçün əsas iş olan böyrəklərdir.
Qanda qlükoza səviyyəsi bir diabet xəstəsində kəskin atlanırsa, daxili orqanlara təhlükəli bir toksin kimi təsir göstərir. Böyrəklər filtrasiya vəzifəsinin öhdəsindən gəlməkdə çətinlik çəkirlər. Nəticədə qan axını zəifləyir, tərkibində natrium ionları toplanır və böyrək damarlarının boşluqlarının daralmasına səbəb olur. Onlarda təzyiq artır (hipertansiyon), böyrəklər parçalanmağa başlayır ki, bu da təzyiqin daha da artmasına səbəb olur.
Ancaq bu qədər pis bir dövrə baxmayaraq, diabetli xəstələrin hamısında böyrək ziyanı inkişaf etmir.
Buna görə həkimlər böyrək xəstəliklərinin inkişafının səbəblərini adlandıran 3 əsas nəzəriyyəni ayırd edirlər.
- Genetik. Bir insanın diabet inkişaf etdirməsinin ilk səbəblərindən biri bu gün irsi meyl adlanır. Eyni mexanizm nefropatiyaya aiddir. Bir şəxs diabet inkişaf etdirən kimi, sirli genetik mexanizmlər böyrəklərdə damar ziyanının inkişafını sürətləndirir.
- Hemodinamik. Şəkərli diabetdə hər zaman böyrək dövranının pozulması olur (eyni hipertansiyon). Nəticədə sidikdə çox miqdarda albumin zülalı olur, bu cür təzyiq altında olan damarlar məhv olur və zədələnmiş yerlər yara toxuması (skleroz) ilə çəkilir.
- Mübadilə. Bu nəzəriyyə, qanda yüksəlmiş qlükoza əsas dağıdıcı rolunu təyin edir. Bədəndəki bütün damarlar (böyrəklər də daxil olmaqla) "şirin" toksindən təsirlənir. Damar qan axını pozulur, normal metabolik proseslər dəyişir, yağlar damarlara yatır, bu da nefropatiyaya səbəb olur.
Təsnifat
Bu gün həkimlər işlərində Mogensenə görə (1983-cü ildə hazırlanmışdır) görə diabetik nefropatiyanın mərhələlərinə görə ümumi qəbul edilmiş təsnifatdan istifadə edirlər:
| Mərhələlər | Nə təzahür edir | Zaman baş verir (diabetlə müqayisədə) |
|---|---|---|
| Böyrək hiperfunksiyası | Hiperfiltrasiya və böyrək hipertrofiyası | Xəstəliyin ilk mərhələsində |
| İlk struktur dəyişiklikləri | Hiperfiltrasiya, böyrəklərin zirzəmi membranı qalınlaşır və s. | 2-5 yaş |
| Başlanğıc nefropatiya | Mikroalbuminuriya, glomerular filtrasiya dərəcəsi (GFR) artır | 5 ildən çoxdur |
| Şiddətli nefropatiya | Proteinuriya, skleroz glomerulinin 50-75% -ni əhatə edir | 10-15 il |
| Uremiya | Tamamilə glomeruloskleroz | 15-20 il |
Ancaq tez-tez istinad ədəbiyyatında böyrəklərdəki dəyişikliklərə əsaslanan diabetik nefropatiyanın mərhələlərinin ayrılması da mövcuddur. Xəstəliyin aşağıdakı mərhələləri fərqlənir:
- Hiperfiltrasiya. Bu zaman böyrək glomerulisində qan axını sürətlənir (bunlar əsas filtrdir), sidik həcmi artır, orqanların özləri ölçüdə bir qədər artır. Mərhələ 5 ilə qədər davam edir.
- Mikroalbuminuriya Bu, adi laboratoriya üsulları ilə hələ də müəyyənləşdirə bilmədiyi sidikdə albumin zülallarının biraz artmasıdır (gündə 30-300 mq). Bu dəyişiklikləri vaxtında diaqnoz etsəniz və müalicəni təşkil etsəniz, mərhələ təxminən 10 il davam edə bilər.
- Proteinuriya (başqa sözlə - makroalbuminuriya). Burada böyrəklər vasitəsilə qan süzülmə sürəti kəskin şəkildə azalır, tez-tez böyrək arterial təzyiqi (BP) atlanır. Bu mərhələdəki sidikdə albumin səviyyəsi gündə 200 mindən çox mq-a qədər ola bilər. Bu mərhələ xəstəliyin başlanğıcından 10-15-ci ildə diaqnoz qoyulur.
- Şiddətli nefropatiya. GFR daha da azalır, damarlar sklerotik dəyişikliklərlə əhatə olunur. Böyrək toxumasında ilk dəyişikliklərdən 15-20 il sonra diaqnoz qoyulur.
- Xroniki böyrək çatışmazlığı. 20-25 illik həyat şəkərli diabetdən sonra görünür.
Diabetik nefropatiyanın inkişaf sxemi
Mogensenə görə böyrək patologiyasının ilk üç mərhələsi (və ya hiperfiltrasiya və mikroalbuminuriya dövrləri) preklinik adlanır. Bu zaman xarici simptomlar tamamilə yoxdur, sidik həcmi normaldır. Yalnız bəzi hallarda xəstələr mikroalbuminuriya mərhələsinin sonunda dövri təzyiq artımını görə bilərlər.
Bu zaman yalnız diabetli bir xəstənin sidikindəki albuminin miqdarını təyin etmək üçün xüsusi testlər xəstəliyi diaqnoz edə bilər.
Proteinuriya mərhələsi artıq özünəməxsus xarici əlamətlərə malikdir:
- qan təzyiqində müntəzəm atlamalar,
- xəstələr şişkinlikdən şikayət edirlər (əvvəlcə üz və ayaqların şişməsi, sonra bədənin boşluqlarında su yığılır),
- çəki kəskin şəkildə azalır və iştah azalır (orqanizm çatışmazlığı ödəmək üçün protein ehtiyatlarını sərf etməyə başlayır),
- ağır zəiflik, yuxululuq,
- susuzluq və ürək bulanması.
Xəstəliyin son mərhələsində yuxarıda göstərilən simptomların hamısı qorunur və güclənir. Şişkinlik güclənir, sidikdə qan damlaları nəzərə çarpır. Böyrək damarlarında qan təzyiqi həyat üçün təhlükəli rəqəmlərə yüksəlir.
Diaqnostika
Diabetik böyrək ziyanının diaqnozu iki əsas göstəriciyə əsaslanır. Bu məlumatlar xəstə diabetik bir xəstənin tarixidir (şəkərli diabet növü, xəstəliyin nə qədər davam etməsi və s.) Və laboratoriya tədqiqat metodlarının göstəriciləri.
Böyrəklərə damar ziyanının inkişafının preklinik mərhələsində əsas metod sidikdə albuminin miqdarı müəyyənləşdirilməsidir. Təhlil üçün ya gündə sidiyin ümumi həcmi, ya da səhər sidik (yəni bir gecə hissəsi) alınır.
Albom göstəriciləri aşağıdakı kimi təsnif edilir:
Digər vacib bir diaqnostik metod funksional böyrək ehtiyatının müəyyənləşdirilməsidir (xarici stimullaşdırmaya cavab olaraq artan GFR, məsələn, dopamin tətbiqi, protein yükü və s.). Norm, prosedurdan sonra GFR-nin 10% artmasıdır.
GFR indeksinin norması özü ≥90 ml / dəq / 1,73 m2-dir. Bu rəqəm aşağıya düşərsə, bu böyrək funksiyasının azaldığını göstərir.
Əlavə diaqnostik prosedurlar da istifadə olunur:
- Reberg testi (GFR təyini),
- qan və sidik ümumi analizi,
- Doppler ilə böyrəklərin ultrasəsi (damarlarda qan axınının sürətini təyin etmək üçün),
- böyrək biopsiyası (fərdi göstəricilərə görə).
Erkən mərhələlərdə diabetik nefropatiyanın müalicəsində əsas vəzifə qlükoza səviyyəsini qorumaq və arterial hipertansiyonu müalicə etməkdir. Proteinuriya mərhələsi inkişaf etdikdə, bütün terapevtik tədbirlər böyrək funksiyasının azalmasına və xroniki böyrək çatışmazlığının yaranmasına mane olmağa yönəldilməlidir.
Aşağıdakı dərmanlardan istifadə olunur:
- ACE inhibitorları - təzyiqin düzəldilməsi üçün angiotensin çevirici ferment (Enalapril, Captopril, Fosinopril və s.),
- hiperlipidemiyanın düzəldilməsi üçün dərmanlar, yəni qanda artan yağ səviyyəsi ("Simvastatin" və digər statinlər),
- diuretiklər ("Indapamide", "Furosemide"),
- anemiyanın düzəldilməsi üçün dəmir preparatları və s.
 Diyabetik nefropatiyanın preklinik mərhələsində - böyrəklərin hiperfiltrasiyası və mikroalbuminuriya ilə xüsusi aşağı proteinli bir pəhriz tövsiyə olunur. Bu dövrdə gündəlik pəhrizdə olan heyvan zülallarının "hissəsini" ümumi kaloriya miqdarının 15-18% -ə qədər azaltmaq lazımdır. Bu diabet xəstəsinin 1 kq bədən çəkisi üçün 1 g-dir. Gündəlik duzun miqdarını da kəskin şəkildə - 3-5 q-a salmaq lazımdır.Şişkinliyi azaltmaq üçün mayelərin qəbulunu məhdudlaşdırmaq lazımdır.
Diyabetik nefropatiyanın preklinik mərhələsində - böyrəklərin hiperfiltrasiyası və mikroalbuminuriya ilə xüsusi aşağı proteinli bir pəhriz tövsiyə olunur. Bu dövrdə gündəlik pəhrizdə olan heyvan zülallarının "hissəsini" ümumi kaloriya miqdarının 15-18% -ə qədər azaltmaq lazımdır. Bu diabet xəstəsinin 1 kq bədən çəkisi üçün 1 g-dir. Gündəlik duzun miqdarını da kəskin şəkildə - 3-5 q-a salmaq lazımdır.Şişkinliyi azaltmaq üçün mayelərin qəbulunu məhdudlaşdırmaq lazımdır.
Proteinuriya mərhələsi inkişaf edibsə, xüsusi qidalanma artıq tam hüquqlu bir terapevtik üsuldur. Pəhriz aşağı bir zülala çevrilir - 1 kq üçün 0,7 g protein. İstehlak edilən duzun miqdarı mümkün qədər gündə 2-2,5 q azaldılmalıdır.Bu şiddətli şişkinliyin qarşısını alacaq və təzyiqi azaldacaq.
Bəzi hallarda, diabetik nefropatiyası olan xəstələrə, zülalların öz ehtiyatlarından ayrılmasını istisna etmək üçün amin turşularının keton analoqları təyin edilir.
Hemodializ və peritoneal dializ
Süni qanı hemodializ ("süni böyrək") və diyalizlə təmizləmək ümumiyyətlə nefropatiyanın son mərhələlərində, doğma böyrəklər artıq filtrasiya ilə öhdəsindən gələ bilmədikdə aparılır. Bəzən hemodializ daha erkən mərhələdə, diabetik nefropatiya diaqnozu qoyulduğunda və orqanların dəstəklənməsini tələb edir.
Hemodializ zamanı xəstənin damarına bir kateter qoyulur, hemodializatora - süzgəc cihazına qoşulur. Və bütün sistem böyrək yerinə toksinlərin qanını 4-5 saat təmizləyir.
Peritoneal dializ proseduru bənzər bir sxemə görə aparılır, lakin təmizləyici kateter arteriyaya deyil, peritona daxil edilir. Bu üsul hemodializ müxtəlif səbəblərdən mümkün olmadıqda istifadə olunur.
Qan təmizləyici prosedurların nə qədər tez-tez aparılması lazımdır, yalnız bir həkim testlər və diabet xəstəsinin vəziyyətinə əsasən qərar verir. Nefropatiya hələ xroniki böyrək çatışmazlığına keçməyibsə, həftədə bir dəfə "süni böyrək" bağlaya bilərsiniz. Böyrək funksiyası artıq tükəndikdə həftədə üç dəfə hemodializ aparılır. Peritoneal dializ gündəlik həyata keçirilə bilər.
Nefropatiya üçün süni qan təmizlənməsi GFR indeksi 15 ml / dəq / 1.73 m2-ə düşdükdə və həddindən artıq yüksək bir kalium miqdarı (6.5 mmol / l-dən çox) aşağıda qeyd edildikdə lazımdır. Yığılan suyun, həmçinin protein-enerji çatışmazlığının bütün əlamətləri səbəbiylə ağciyər ödemi riski varsa.
Qarşısının alınması
 Diyabetik xəstələr üçün nefropatiyanın qarşısının alınması bir neçə əsas məqamı əhatə etməlidir:
Diyabetik xəstələr üçün nefropatiyanın qarşısının alınması bir neçə əsas məqamı əhatə etməlidir:
- qanda təhlükəsiz bir səviyyədə olan şəkər dəstəyi (fiziki fəaliyyəti tənzimləyin, stresdən qaçın və qlükoza səviyyəsini daim ölçün),
- düzgün bəslənmə (zülalların və karbohidratların aşağı faizi olan pəhriz, siqaret və alkoqoldan imtina),
- qanda lipidlərin nisbətini izləmək,
- qan təzyiqi səviyyəsini izləmək (əgər 140/90 mm Hg-dən yuxarı atlayırsa, təcili olaraq tədbir görmək lazımdır).
Bütün profilaktik tədbirlər iştirak edən həkimlə razılaşdırılmalıdır. Terapevtik bir pəhriz də bir endokrinoloq və nefrologun ciddi nəzarəti altında aparılmalıdır.
Ümumi məlumat
Diabetik nefropatiya böyrək damarlarına patoloji ziyan vurması ilə xarakterizə olunan bir xəstəlikdir və şəkərli diabet fonunda inkişaf edir. Böyrək çatışmazlığı inkişaf riski yüksək olduğu üçün xəstəliyi vaxtında diaqnoz etmək vacibdir. Bu ağırlaşma forması ölümün ən çox yayılmış səbəblərindən biridir. Bütün diabet növləri nefropatiya ilə müşayiət olunmur, yalnız birinci və ikinci növdür. Belə böyrək zədələnməsi 100 diabet xəstəsindən 15-də baş verir. Kişilər patoloji inkişafına daha çox meyllidirlər. Diabetli bir xəstədə zamanla böyrək toxuması qaşınır, bu da onların funksiyalarının pozulmasına səbəb olur.
Yalnız vaxtında, erkən diaqnoz və lazımi terapevtik prosedurlar diabetli böyrəklərin sağalmasına kömək edəcəkdir. Diabetik nefropatiyanın təsnifatı xəstəliyin hər mərhələsində simptomların inkişafını izləməyə imkan verir.Xəstəliyin erkən mərhələlərində aşkar simptomlarla müşayiət olunmadığını nəzərə almaq vacibdir. Termal mərhələdə xəstəyə kömək etmək demək olar ki, mümkün olmadığından şəkərli diabetdən əziyyət çəkən insanlar sağlamlıqlarını diqqətlə izləməlidirlər.
Diabetik nefropatiyanın patogenezi. Bir şəxs diabetə başlayanda böyrəklər daha intensiv fəaliyyət göstərməyə başlayır ki, bu da artan miqdarda qlükoza onların vasitəsilə süzüldüyü ilə izah olunur. Bu maddə böyrək glomeruli üzərindəki yükü artıran bir çox maye daşıyır. Bu zaman qonşu toxuma kimi glomerular membran daha sıx olur. Zamanla bu proseslər boruların glomeruli-dən yerdəyişməsinə səbəb olur ki, bu da onların funksionallığını pozur. Bu glomeruli digərləri ilə əvəz olunur. Zamanla böyrək çatışmazlığı inkişaf edir və bədənin özünü zəhərlənməsi başlayır (uremiya).
Nefropatiyanın səbəbləri
Şəkərli diabetdə böyrəklərə zərər həmişə olmur. Həkimlər bu növ ağırlaşmaların səbəbi nə olduğunu tam əminliklə söyləyə bilməzlər. Yalnız qan şəkərinin diabet xəstəliyində böyrək patologiyasına birbaşa təsir etmədiyi sübut edilmişdir. Teoristlər diabetik nefropatiyanın aşağıdakı problemlərin nəticəsi olduğunu düşünürlər:
- dəyərsizləşmiş qan axını əvvəlcə sidik artmasına səbəb olur və birləşdirici toxumalar böyüdükdə süzülmə kəskin azalır,
- qan şəkəri normadan çox uzun olduqda, patoloji biokimyəvi proseslər inkişaf edir (şəkər qan damarlarını məhv edir, qan axını pozulur, böyrəklərdən xeyli miqdarda yağlar, zülallar və karbohidratlar böyrəklərə keçir), böyrəyin hüceyrə səviyyəsində məhv olmasına səbəb olur;
- böyrək problemlərinə bir genetik meyl var, bu şəkərli diabet fonunda (yüksək şəkər, metabolik proseslərdə dəyişiklik) pozuntuya səbəb olur.
Mərhələlər və onların əlamətləri
Diabetes mellitus və xroniki böyrək xəstəliyi bir neçə gündə inkişaf etmir, 5-25 il çəkir. Diabetik nefropatiyanın mərhələləri üzrə təsnifat:
- İlkin mərhələ. Semptomlar tamamilə yoxdur. Diaqnostik prosedurlar böyrəklərdə qan axınının artmasını və sıx işləməsini göstərəcəkdir. Diabetdə poliuriya ilk mərhələdən inkişaf edə bilər.
- İkinci mərhələ. Diabetik nefropatiyanın simptomları hələ görünmür, ancaq böyrəklər dəyişməyə başlayır. Glomeruli divarları qalınlaşır, birləşdirici toxuma böyüyür və filtrasiya pisləşir.
- Preefrotik mərhələ. Bəlkə də vaxtaşırı artan təzyiq şəklində ilk işarənin görünməsi. Bu mərhələdə böyrəklərdəki dəyişikliklər yenə də geri dönür, işləri qorunub saxlanılır. Bu son preklinik mərhələdir.
- Nefrotik mərhələ. Xəstələr daim yüksək təzyiqdən şikayət edirlər, şişkinlik başlayır. Mərhələ müddəti - 20 ilə qədər. Xəstə susuzluq, ürək bulanması, zəiflik, bel, ürək ağrısından şikayət edə bilər. İnsan arıqlayır, nəfəs darlığı görünür.
- Terminal mərhələ (uremiya). Diabetdə böyrək çatışmazlığı məhz bu mərhələdə başlayır. Patoloji yüksək təzyiq, ödem, anemiya ilə müşayiət olunur.
 Şəkərli diabetdə böyrəklərin damarlarına zərər şişlik, bel ağrısı, kilo itkisi, iştahsızlıq, ağrılı idrar ilə özünü göstərir.
Şəkərli diabetdə böyrəklərin damarlarına zərər şişlik, bel ağrısı, kilo itkisi, iştahsızlıq, ağrılı idrar ilə özünü göstərir.Xroniki diabetik nefropatiyanın əlamətləri:
- baş ağrısı
- ağız boşluğundan ammiak qoxusu,
- ürəkdəki ağrı
- zəiflik
- idrar zamanı ağrı
- güc itkisi
- şişlik
- bel ağrısı
- yemək istəməməsi,
- dərinin pisləşməsi, quruması,
- arıqlamaq.
Diabet üçün diaqnostik metodlar
Bir diabetli bir böyrək problemi nadir deyil, buna görə hər hansı bir pisləşmə, bel ağrısı, baş ağrısı və ya hər hansı bir narahatlıq halında xəstə dərhal həkimə müraciət etməlidir.Mütəxəssis bir anamnez toplayır, xəstəni müayinə edir, bundan sonra ilkin diaqnoz qoya bilər ki, bunun da hərtərəfli diaqnozdan keçməsinin lazım olduğunu təsdiqləyin. Diabetik nefropatiya diaqnozunu təsdiqləmək üçün aşağıdakı laborator müayinələrdən keçmək lazımdır:
- kreatinin üçün sidik analizi,
- sidik şəkər testi,
- albumin (mikroalbumin) üçün sidik analizi,
- kreatinin üçün qan testi.
Albumin təhlili
Albüminə kiçik diametrli bir protein deyilir. Sağlam bir insanda böyrəklər praktiki olaraq sidikdə olmur, buna görə də işlərinin pozulması sidikdə protein konsentrasiyasının artmasına səbəb olur. Nəzərə almaq lazımdır ki, yalnız böyrək problemləri albuminin artmasına təsir etmir, buna görə də bu analiz əsasında tək bir diaqnoz qoyulur. Daha çox məlumatlı olaraq albumin və kreatinin nisbətini təhlil edin. Bu mərhələdə müalicəyə başlamazsan, böyrəklər zaman keçdikcə daha pis işləməyə başlayacaq ki, bu da proteinuriyaya gətirib çıxaracaq (sidikdə böyük protein görüntülənir). Bu mərhələ 4 diabetik nefropatiya üçün daha xarakterikdir.
Şəkər testi
Diabet xəstələri davamlı olaraq müayinədən keçirilməlidir. Bu, böyrəklərə və ya digər orqanlara təhlükə olub olmadığını müşahidə etməyə imkan verir. Hər altı ayda bir göstəriciyə nəzarət etmək tövsiyə olunur. Əgər şəkər səviyyəsi uzun müddətdirsə, böyrəklər onu saxlaya bilmir və sidiyə daxil olur. Böyrək həddi böyrəklərin artıq maddəni saxlaya bilməyəcəyi şəkər səviyyəsidir. Böyrək həddi hər bir həkim üçün fərdi olaraq təyin olunur. Yaşla bu hədd arta bilər. Qlükoza göstəricilərinə nəzarət etmək üçün bir pəhriz və digər mütəxəssis tövsiyələrinə riayət etmək tövsiyə olunur.
Tibbi qidalanma
Böyrəklər uğursuz olduqda, yalnız tibbi qidalanma kömək etməyəcək, ancaq erkən mərhələlərdə və ya böyrək problemlərinin qarşısını almaq üçün diabet üçün böyrək diyeti fəal istifadə olunur. Pəhriz qidası qlükoza səviyyəsini normallaşdırmağa və xəstə sağlamlığını qorumağa kömək edəcəkdir. Pəhrizdə çox miqdarda zülal olmamalıdır. Aşağıdakı qidalar tövsiyə olunur:
- süddə dənli bitkilər,
- tərəvəz şorbaları
- salatlar
- meyvə
- istiliklə işləyən tərəvəzlər
- süd məhsulları,
- zeytun yağı.
Menyu bir həkim tərəfindən hazırlanır. Hər bir orqanizmin fərdi xüsusiyyətləri nəzərə alınır. Duzun istifadəsi standartlarına riayət etmək vacibdir, bəzən bu məhsuldan tamamilə imtina etmək tövsiyə olunur. Əti soya ilə əvəz etmək tövsiyə olunur. Soya çox vaxt genetik cəhətdən dəyişdirildiyi üçün fayda gətirməyəcəyi üçün onu düzgün seçmək vacibdir. Qlükoza səviyyəsini nəzarət etmək lazımdır, çünki təsiri patologiyanın inkişafı üçün həlledici hesab olunur.
Şəkərli diabet insanlar üçün təkcə ilkin təzahürləri ilə təhlükəlidir, lakin bu xəstəlikdən irəli gələn fəsadlar da bir çox dərddir.
Diabetik nefropatiyanı hər iki növ diabetdə ciddi fəsadlar qrupuna aid etmək olar, bu termin müxtəlif klinik əlamətlər ilə özünü göstərən bütün toxumalara və böyrək qan damarlarına ziyan kompleksini özündə birləşdirir.
Klinik şəkil
Diabetik nefropatiya yavaş-yavaş inkişaf edən bir xəstəlik hesab olunur və bu ağırlaşmanın əsas təhlükəsidir. Uzun müddət şəkərli diabetli bir xəstə baş verən dəyişiklikləri fərq edə bilməz və sonrakı mərhələlərdə onların eyniləşdirilməsi patologiyanın tam aradan qaldırılmasına və nəzarətinə imkan vermir.
Diabetes mellitusda nefropatiyanın ilk əlamətləri analizlərdə dəyişikliklər - proteinuriya və mikroalbuminuriya. Bu göstəricilər üçün standartdan, hətta az miqdarda şəkərli diabet xəstələrində sapma, nefropatiyanın ilk diaqnostik əlaməti hesab olunur.
Diabetik nefropatiyanın mərhələləri var, onların hər biri təzahürləri, proqnozu və müalicə mərhələləri ilə xarakterizə olunur.
Bu orqan hiperfunksiyasının mərhələsidir.Diabetes mellitusun başlanğıcında inkişaf edir, böyrək hüceyrələri bir qədər böyüyür və buna görə sidik filtrasiyası artır və ifrazatı artır. Bu mərhələdə sidikdə protein olmadığı kimi xarici təzahürlər də yoxdur. Əlavə bir müayinə apararkən, ultrasəsə görə orqan ölçüsünün artmasına diqqət yetirə bilərsiniz.
Orqanların ilkin struktur dəyişiklikləri başlayır. Əksər xəstələrdə bu mərhələ şəkərli diabetin başlanmasından təxminən iki il sonra inkişaf etməyə başlayır. Qan damarlarının divarları tədricən qalınlaşır və skleroz başlayır. Gündəlik analizlərdə dəyişikliklər də aşkar edilmir.
Su və aşağı molekulyar çəkili birləşmələrin filtrasiya sürəti bir qədər artım istiqamətində dəyişir, bu orqan damarlarında daim artan təzyiqlə əlaqədardır. Bu zaman xüsusi bir komplikasyon əlamətləri də yoxdur, bəzi xəstələr yalnız qan təzyiqi (BP), xüsusən səhər vaxtaşırı bir artımdan şikayət edirlər. Nefropatiyanın yuxarıdakı üç mərhələsi preklinik hesab olunur, yəni fəsadların xarici və subyektiv təzahürləri aşkar edilmir və analizlərdə dəyişiklik digər patologiyalar üçün yalnız planlı və ya təsadüfi müayinə zamanı aşkar edilir.
Şəkərli diabetin başlanğıcından 15-20 il sonra ağır diabetik nefropatiya inkişaf edir. Sidik testlərində çox miqdarda ifraz olunan protein aşkar edə bilərsiniz, qan içində isə bu elementin çatışmazlığı var.
Əksər hallarda xəstələrin özləri ödemin inkişafına diqqət yetirirlər. Başlanğıcda, alt ekstremitələrdə və üzdə şişkinlik müəyyən edilir, xəstəliyin irəliləməsi ilə ödem kütləvi olur, yəni bədənin müxtəlif hissələrini əhatə edir. Maye qarın boşluğunda və sinə, perikardda yığılır.
Qan hüceyrələrində istənilən protein səviyyəsini qorumaq üçün insan bədəni kompensasiya mexanizmlərindən istifadə edir, işə salındıqda öz zülallarını parçalamağa başlayır. Eyni zamanda xəstədə güclü bir kilo itkisi müşahidə olunur, xəstələr güclü susuzluqdan şikayət edirlər, yorğunluq, yuxululuq var, iştah azalır. Nəfəs darlığı, ürəkdəki ağrı birləşir, demək olar ki, bütün təzyiq yüksək həddə çatır. Müayinə zamanı bədənin dərisi solğun, pastadır.
- uremik, bu da fəsadların terminal mərhələsi kimi qeyd olunur. Zədələnmiş gəmilər demək olar ki, tamamilə sklerasiyaya uğramışdır və əsas funksiyalarını yerinə yetirmirlər. Əvvəlki mərhələnin bütün simptomları yalnız artır, çox miqdarda protein sərbəst buraxılır, təzyiq demək olar ki, həmişə əhəmiyyətli dərəcədə artır, dispepsiya inkişaf edir. Bədənin öz toxumalarının parçalanması səbəbindən meydana gələn özünü zəhərləmə əlamətləri müəyyən edilir. Bu mərhələdə yalnız boş bir böyrəyin dializ və nəqli xəstəni xilas edir.
Müalicənin əsas prinsipləri
Diabetik nefropatiyanın müalicəsində bütün terapevtik tədbirləri bir neçə mərhələyə bölmək olar.
- Birinci mərhələ profilaktik tədbirlərə aiddir diabetik nefropatiyanın inkişafının qarşısını almağa yönəlmişdir. Buna ehtiyacı qoruyarkən əldə edilə bilər, yəni diabetin ilk günlərindən xəstə təyin olunan dərmanları qəbul etməlidir və. Mikroalbuminuriya aşkar edilərkən qanda qlükoza daim izləmək və lazımi azalmasına nail olmaq lazımdır. Bu mərhələdə bir komplikasiya tez-tez qan təzyiqinin artmasına səbəb olur, buna görə xəstəyə antihipertenziv müalicə təyin olunur. Ən tez-tez Enalapril qan təzyiqini azaltmaq üçün kiçik bir dozada təyin olunur.

- Proteinuriya mərhələsində Terapiyanın əsas məqsədi böyrək funksiyasının sürətlə azalmasının qarşısını almaqdır. Xəstə ağırlığının hər kiloqramına görə 0,7 ilə 0,8 qram arasında bir protein məhdudlaşdırması ilə ciddi bir diyetə riayət etmək lazımdır. Zülal qəbulu azdırsa, onda öz elementinin çürüməsi başlayacaqdır.Əvəzedici ilə Ketosteril təyin edilir, antihipertenziv dərman qəbul etməyə davam etmək lazımdır. Ayrıca, kalsium borusu blokerləri və beta-blokerlər - Amlodipin və ya Bisoprolol terapiyaya əlavə olunur. Şiddətli ödem ilə diuretiklər təyin olunur, istifadə olunan bütün mayenin həcmi daim nəzarət olunur.
- Terminal mərhələsindədir əvəzetmə terapiyası istifadə olunur, yəni dializ və hemodializ. Mümkünsə, bir orqan nəqli edilir. Simptomatik müalicənin bütün kompleksi, detoksifikasiya müalicəsi təyin edilir.
Müalicə prosesi zamanı böyrəklərin damarlarında dönməz dəyişikliklərin inkişaf mərhələsini mümkün qədər itələmək vacibdir. Və bu, çox dərəcədə xəstənin özündən, yəni həkimin göstərişlərinə uyğunluğundan, şəkər azaltan dərmanların daimi qəbulundan, təyin edilmiş pəhriz qaydalarından asılıdır.
Diabet kimi bir diaqnozu olan xəstələrdə böyrəklər ciddi bir mənfi təsirə məruz qalır ki, bu da ağırlaşmaların inkişafına səbəb olur, bunlardan biri də diabetik nefropatiyadır. Diabetdə diabetik böyrək ziyanının yayılması 75% -dir.
Xəstəliyin səbəbləri
Diabetik nefropatiya nədir? Bu şəkərli diabetdə böyrək ziyanını xarakterizə edən fəsadların əksəriyyəti üçün ümumi bir termindir. Bunlar böyrəklərin glomeruli və borularında karbohidrat və lipid metabolizmasının pozulması nəticəsində yaranır.
Diabetik nefropatiya, diabet ilə mümkün olan ən ciddi komplikasiyadır. Bu vəziyyətdə hər iki böyrək də təsirlənir. Qəti bir diyetə əməl etməsəniz, xəstə əlil ola bilər, ömrü azalacaq. Diabetik nefropatiya, diabet xəstəliyində ölüm səbəbləri arasında da liderdir.
Müasir tibbdə xəstəliyin inkişafının fərqli nəzəriyyələri mövcuddur:
- Genetik. Bu nəzəriyyə diabetik nefropatiyanın patogenezi irsiyyət amilinin mövcudluğundan asılı olduğunu söyləyir. Diabetli xəstələrdə komplikasiyanın inkişafına səbəb olan tetik mexanizmi metabolik proseslərdəki pozuntular, habelə damar xəstəlikləri fonunda işləyir.
- Hemodinamik. Bu nəzəriyyəyə görə, patologiyanın səbəbi, glomeruli içərisində təzyiqin əhəmiyyətli dərəcədə artması ilə nəticələnən böyrək dövranı prosesində pozuntudur. Nəticədə, ilkin sidik olduqca tez əmələ gəlir, bu da əhəmiyyətli bir protein itkisinə səbəb olur. Birləşdirici toxuma artır, böyrəklərin fəaliyyətini pozur.
- Mübadilə. Yüksək şəkər səviyyəsi böyrəklərin qan damarlarına zəhərli təsir göstərir, bədəndə maddələr mübadiləsini və qan axını pozur. Nefropatiyanın inkişafı böyrəklərdən keçən xeyli miqdarda lipidlər, zülallar və karbohidratlar nəticəsində baş verir.
Ancaq təcrübələrinə əsaslanaraq həkimlərin əksəriyyəti təsvir olunan səbəblərin demək olar ki, bütün xəstəlik hallarında hərtərəfli hərəkət etdiyini iddia edirlər.
Bundan əlavə, xəstəliyin daha sürətli inkişafına kömək edə biləcək əlavə amillər var. Bunlara daxildir:
- artıq şəkər
- yüksək təzyiq
- anemiya
- nikotin asılılığı.



Xəstəliyin simptomları və mərhələləri
Diabetik nefropatiya təhlükəli bir xəstəlikdir. Onun aldatması, xəstənin uzun illər boyunca böyrəklərin işləməsi ilə bağlı heç bir şübhə etməməsi. Çox vaxt xəstələr böyrək çatışmazlığı əlamətləri görünəndə həkimə müraciət edirlər ki, bu da bədənin artıq əsas fəaliyyətinin öhdəsindən gələ bilməyəcəyini göstərir.
Erkən mərhələdə simptomların olmaması xəstəliyin gec diaqnozu ilə nəticələnir. Buna görə bütün xəstələr bu böyrək xəstəliyini istisna etmək üçün hər il bir araşdırma aparmaq lazımdır.Kreatinin səviyyəsini, həmçinin sidik analizini öyrənmək üçün qan testi şəklində aparılır.
Diabetik nefropatiyada simptomlar xəstəliyin mərhələsindən asılıdır. Əvvəlcə, aşkarlanmadan, xəstəlik irəliləyir, xəstənin rifahına əhəmiyyətli dərəcədə təsir göstərir. Diabetik nefropatiyanın mərhələsi:

Diabetik nefropatiyanın təsnifatı xəstəliyin keçdiyi mərhələlərə görə aparılır. Diabetik nefropatiyanın inkişafı ilə patoloji hadisələrin inkişaf ardıcıllığı:
- Hiperfiltrasiya (böyrəklərin glomeruli bölgəsində qan axınının artması, böyrək ölçüsünün artması).
- (sidik albuminin artması).
- Proteinuriya, makroalbuminuriya (sidikdə çox miqdarda protein, qan təzyiqinin tez-tez artması).
- Şiddətli nefropatiya, glomerular filtrasiya səviyyəsinin azalması (nefrotik sindromun əlamətləri).
- Böyrək çatışmazlığı.
Diabetdə böyrək zədələnməsinin səbəbləri
 Diabetik böyrək nefropatiyasına səbəb olan əsas amil, gələn və çıxan böyrək glomerular arteriolların tonunda uyğunsuzluqdur. Normal vəziyyətdə, arteriol, efirentdən iki qat daha genişdir, bu glomerulusun içərisində təzyiq yaradır, ilkin sidik meydana gəlməsi ilə qan filtrasiyasını təşviq edir.
Diabetik böyrək nefropatiyasına səbəb olan əsas amil, gələn və çıxan böyrək glomerular arteriolların tonunda uyğunsuzluqdur. Normal vəziyyətdə, arteriol, efirentdən iki qat daha genişdir, bu glomerulusun içərisində təzyiq yaradır, ilkin sidik meydana gəlməsi ilə qan filtrasiyasını təşviq edir.
Diabetes mellitusda (hiperglisemiya) mübadilə pozğunluqları qan damarlarının gücü və elastikliyini itirməsinə kömək edir. Həm də qanda yüksək səviyyədə qlükoza səviyyəsi toxuma mayesinin qan dövranına axmasına səbəb olur ki, bu da gətirən damarların genişlənməsinə səbəb olur və həyata keçirənlər öz diametrlərini saxlayırlar və ya hətta dar olurlar.
Glomerulusun içərisində təzyiq yaranır ki, nəticədə fəaliyyət göstərən böyrək glomeruli məhv olur və birləşdirici toxuma ilə əvəz olunur. Yüksək təzyiq, normal keçirilməyən birləşmələrin glomeruli ilə keçməsini təşviq edir: zülallar, lipidlər, qan hüceyrələri.
Diabetik nefropatiya yüksək qan təzyiqi ilə dəstəklənir. Daim artan təzyiqlə proteinuriya əlamətləri artır və böyrək içərisində filtrasiya azalır, bu da böyrək çatışmazlığının irəliləməsinə səbəb olur.
Diabetdə nefropatiyaya səbəb olan səbəblərdən biri də diyetdə yüksək protein tərkibli bir pəhrizdir. Bu vəziyyətdə bədəndə aşağıdakı patoloji proseslər inkişaf edir:
- Qlomerulidə təzyiq artır və filtrasiya artır.
- Sidik zülal ifrazı və böyrək toxumasında protein çöküntüsü artır.
- Qanın lipid spektri dəyişir.
- Asidoz azotlu birləşmələrin artması səbəbindən inkişaf edir.
- Qlomerulosklerozu sürətləndirən böyümə amillərinin fəaliyyəti artır.
Diabetik nefrit yüksək qan şəkəri fonunda inkişaf edir. Hiperglisemiya, qan damarlarına sərbəst radikallar tərəfindən həddən artıq ziyan vurmaqla yanaşı antioksidan zülalların glikasiyası səbəbindən qoruyucu xüsusiyyətlərini də azaldır.
Bu vəziyyətdə böyrəklər oksidləşdirici stresə həssaslığı artan orqanlara aiddir.
Nefropatiyanın simptomları
 Diabetik nefropatiyanın klinik təzahürləri və mərhələlərə görə təsnifatı böyrək toxumasının məhv olma prosesini və qandan zəhərli maddələri çıxarmaq qabiliyyətinin azalmasını əks etdirir.
Diabetik nefropatiyanın klinik təzahürləri və mərhələlərə görə təsnifatı böyrək toxumasının məhv olma prosesini və qandan zəhərli maddələri çıxarmaq qabiliyyətinin azalmasını əks etdirir.
Birinci mərhələ böyrək funksiyasının artması ilə xarakterizə olunur - sidik filtrasiya dərəcəsi 20-40% artır və böyrəklərə qan tədarükü artır. Diabetik nefropatiyanın bu mərhələsində heç bir klinik əlamət yoxdur və böyrəklərdəki dəyişiklik qlikemiyanın normala yaxınlaşması ilə geri dönür.
İkinci mərhələdə böyrək toxumasında struktur dəyişiklikləri başlayır: glomerular zirzəmi membranı qalınlaşır və ən kiçik protein molekullarına keçir. Xəstəliyin əlamətləri yoxdur, sidik testləri normaldır, qan təzyiqi dəyişmir.
Mikroalbuminuriya mərhələsinin diabetik nefropati gündəlik 30 - 300 mq miqdarında albuminin sərbəst buraxılması ilə özünü göstərir.1-ci tip diabetdə, bu xəstəliyin başlanmasından 3-5 il sonra baş verir və 2-ci diabetdə nefrit ən əvvəldən sidikdə zülalın meydana gəlməsi ilə müşayiət olunur.
Zülal üçün böyrəklərin glomeruli'nin artan keçiriciliyi belə şərtlərlə əlaqələndirilir:
- Zəif diabet kompensasiyası.
- Yüksək qan təzyiqi.
- Yüksək qan xolesterolu.
- Mikro və makroangiopatiyalar.
Bu mərhələdə qlikemiya və qan təzyiqinin hədəf göstəricilərinin sabit saxlanmasına nail olunarsa, böyrək hemodinamikasının və damar keçiriciliyinin vəziyyəti yenə də normala qaytarıla bilər.
Dördüncü mərhələ gündə 300 mq-dan yuxarı proteinuriya. 15 il xəstəlikdən sonra şəkərli diabet xəstələrində olur. Glomerular filtrasiya hər ay azalır ki, bu da 5-7 ildən sonra terminal böyrək çatışmazlığına səbəb olur. Bu mərhələdə diabetik nefropatiyanın simptomları yüksək təzyiq və damar zədələnməsi ilə əlaqələndirilir.
İmmun və ya bakterial mənşəli diabetik nefropatiya və nefritin diferensial diaqnozu nefritin sidikdə lökositlər və qırmızı qan hüceyrələrinin meydana çıxması, diabetik nefropatiyanın isə yalnız albuminuriya ilə baş verməsinə əsaslanır.
Nefrotik sindromun diaqnozu qan zülalının və yüksək xolesterolun, aşağı sıxlıqlı lipoproteinlərin azalmasını da göstərir.
Diabetik nefropatiyada ödem diüretiklərə qarşı davamlıdır. Əvvəlcə yalnız üz və alt ayaqda görünürlər, sonra qarın və sinə boşluğuna, həmçinin perikardiyal kisəyə qədər uzanırlar. Xəstələr zəifliyə, ürək bulanmasına, nəfəs darlığına, ürək çatışmazlığına qədər irəliləyir.
Bir qayda olaraq, diabetik nefropatiya retinopatiya, polinevopatiya və koroner ürək xəstəliyi ilə birlikdə meydana gəlir. Avtonom neyropatiya miyokard infarktının ağrısız bir formasına, kisənin atoniyasına, ortostatik hipotansiyon və erektil disfunksiyaya səbəb olur. Bu mərhələ geri dönməz sayılır, çünki glomeruli-nin 50% -dən çoxu məhv olur.
Diabetik nefropatiyanın təsnifatı son beşinci mərhələni uremik olaraq fərqləndirir. Xroniki böyrək çatışmazlığı zəhərli azotlu birləşmələrin - kreatinin və üreinin qanında artım, kaliumun azalması və serum fosfatların artması, glomerular filtrasiya dərəcəsinin azalması ilə özünü göstərir.
Aşağıdakı simptomlar böyrək çatışmazlığı mərhələsində diabetik nefropatiya üçün xarakterikdir:
- Proqressiv arterial hipertansiyon.
- Şiddətli edematoz sindrom.
- Nəfəs darlığı, taxikardiya.
- Ağciyər ödeminin əlamətləri.
- Diabetdə davamlı şiddətli anemiya.
- Osteoporoz
Glomerular filtrasiya 7-10 ml / dəq səviyyəsinə enərsə, intoksikasiya əlamətləri dəri qaşınması, qusma, səs-küylü nəfəs ola bilər.
Perikardial sürtünmə səs-küyünün təyin edilməsi terminal mərhələsi üçün xarakterikdir və xəstənin dializ aparatına və böyrək nəqli ilə dərhal əlaqələndirilməsini tələb edir.
Diabetdə nefropatiyanın aşkarlanması üsulları
 Nefropatiyanın diaqnozu, sidikdə glomerular filtrasiya dərəcəsi, zülal, ağ qan hüceyrələri və qırmızı qan hüceyrələrinin olması, həmçinin qanda kreatinin və karbamidin miqdarı analizi zamanı aparılır.
Nefropatiyanın diaqnozu, sidikdə glomerular filtrasiya dərəcəsi, zülal, ağ qan hüceyrələri və qırmızı qan hüceyrələrinin olması, həmçinin qanda kreatinin və karbamidin miqdarı analizi zamanı aparılır.
Diabetik nefropatiyanın əlamətləri gündəlik sidikdə kreatinin miqdarı ilə Reberg-Tareevin parçalanması ilə müəyyən edilə bilər. Erkən mərhələlərdə süzülmə 2-3 dəfə 200-300 ml / dəqiqəyə qədər artır və sonra xəstəlik irəlilədikcə on qat azalır.
Semptomları hələ özünü göstərməmiş diabetik nefropatiyanı təyin etmək üçün mikroalbuminuriya diaqnozu qoyulur. Sidik analizi hiperglisemiya üçün kompensasiya fonunda aparılır, diyetdə protein məhduddur, diuretiklər və fiziki fəaliyyət istisna edilir.
Davamlı proteinuriyanın görünüşü böyrəklərdəki glomerulinin 50-70% -nin ölümünün sübutudur. Belə bir simptom yalnız diabetik nefropatiyaya deyil, həm də iltihablı və ya otoimmün mənşəli nefritə səbəb ola bilər.Şübhəli hallarda, perkutan biopsiya aparılır.
Böyrək çatışmazlığının dərəcəsini təyin etmək üçün qan üreyi və kreatinin müayinə olunur. Onların artması xroniki böyrək çatışmazlığının başlanğıcını göstərir.
Nefropatiya üçün profilaktik və müalicəvi tədbirlər
 Nefropatiyanın qarşısının alınması böyrəklərin zədələnmə riski yüksək olan diabet xəstələri üçündür. Bunlara zəif kompensasiya edilmiş hiperglisemiya, 5 ildən çox davam edən bir xəstəlik, retinanın zədələnməsi, yüksək qan xolesterolu, əgər əvvəllər xəstədə nefrit olubsa və ya böyrəklərin hiperfiltrasiyası diaqnozu qoyulubsa.
Nefropatiyanın qarşısının alınması böyrəklərin zədələnmə riski yüksək olan diabet xəstələri üçündür. Bunlara zəif kompensasiya edilmiş hiperglisemiya, 5 ildən çox davam edən bir xəstəlik, retinanın zədələnməsi, yüksək qan xolesterolu, əgər əvvəllər xəstədə nefrit olubsa və ya böyrəklərin hiperfiltrasiyası diaqnozu qoyulubsa.
1-ci tip şəkərli diabetdə diabetik nefropatiyanın intensiv insulin terapiyası ilə qarşısı alınır. Glisated hemoglobinin 7% -dən aşağı səviyyədə saxlanması böyrəklərin damarlarına ziyan vurma riskini 27-34 faiz azaldır. Tip 2 diabet xəstəliyində, həblərlə belə bir nəticə əldə edilə bilmirsə, xəstələr insulinə keçirlər.
Mikroalbuminuriya mərhələsində diabetik nefropatiyanın müalicəsi də karbohidrat mübadiləsi üçün məcburi optimal kompensasiya ilə həyata keçirilir. Bu mərhələ yavaşladığınız və bəzən simptomları ləğv edə biləcəyiniz sonuncudur və müalicə ciddi müsbət nəticə verir.
Terapiyanın əsas istiqamətləri:
- İnsulin terapiyası və ya insulin və tabletlərlə birlikdə müalicə. Meyar 7% -dən aşağı olan glitli hemoglobindir.
- Angiotenzin çevirici fermentin inhibitorları: normal təzyiqdə - az dozada, artması ilə - orta terapevtikdir.
- Qan xolesterolunun normallaşdırılması.
- Diyet zülalının 1g / kq-a qədər azaldılması.
Əgər diaqnoz proteinuriya mərhələsini göstəribsə, onda diabetik nefropatiya üçün müalicə xroniki böyrək çatışmazlığının inkişafının qarşısını almağa əsaslanmalıdır. Bunun üçün birinci diabet növü üçün intensiv insulin terapiyası davam edir və şəkərin azaldılması üçün həb seçilməsi üçün onların nefrotoksik təsiri istisna edilməlidir. Ən etibarlı Glurenorm və Diabeton təyin edin. Ayrıca, göstərişlərə görə, 2 tip diabetli xəstələrdə, insulinlər müalicəyə əlavə olaraq təyin edilir və ya tamamilə insulinə verilir.
Təzyiqin 130/85 mm Hg səviyyəsində olması tövsiyə olunur. Sənət Qan təzyiqinin normal səviyyəsinə çatmadan qlikemiya və lipidlərin qan içində olan kompensasiyası istənilən effekti gətirmir və nefropatiyanın gedişatını dayandırmaq mümkün deyil.
Maksimum terapevtik aktivlik və nefroprotektiv effekt angiotensin-çevirici ferment inhibitorlarında müşahidə edilmişdir. Onlar diuretiklər və beta-blokerlər ilə birləşdirilir.
Qan kreatinininin 120 mkm / L-dən yuxarı qaldırıldığı mərhələdə intoksikasiya, hipertoniya və qanda elektrolit tərkibinin pozulmasının simptomatik müalicəsi aparılır. 500 mkm / L-dən yuxarı dəyərlərdə xroniki çatışmazlıq mərhələsi süni bir böyrəyin cihazla bağlanmasını tələb edən terminal hesab olunur.
Diabetik nefropatiyanın inkişafının qarşısını alan yeni üsullara, zirzəmi membranının keçiriciliyinə təsir edən böyrəklərin glomeruli məhv edilməsini maneə törədən bir dərman istifadəsi daxildir. Bu dərmanın adı Wessel Douay F. Onun istifadəsi sidikdə zülal ifrazatını azaltmağa imkan verdi və təsir alındıqdan 3 ay sonra davam etdi.
Aspirin zülal qlisasyonunu azaltma qabiliyyətinin kəşfi oxşar təsiri olan, lakin selikli qişalarda qıcıqlandırıcı təsir göstərən yeni dərmanlar axtarmağa səbəb oldu. Bunlara aminoguanidin və bir vitamin B6 törəməsi daxildir. Diabetik nefropatiya haqqında məlumat bu məqalədəki videoda verilmişdir.
Diabetik nefropatiya üçün antihipertenziv terapiya
Şəkərli diabet olan xəstələrin müalicəsi üçün antihipertensiv dərmanlar seçərkən onların karbohidrat və lipid mübadiləsinə təsiri, böyrək funksiyasının pozulduğu halda diabetin digər sapma və təhlükəsizlik baxımından təsiri nəzərə alınmalıdır.
ACE inhibitorları açıq bir nefroprotektiv xüsusiyyətə malikdir, kəllədaxili hipertansiyon və mikroalbuminuriyanın şiddətini azaldır (BRILLIANT, EUCLID, REIN və s. Araşdırmasına görə). Buna görə ACE inhibitorları yalnız yüksək deyil, normal qan təzyiqi ilə də mikroalbuminuriya üçün göstərilir:
- Captopril şifahi olaraq gündə 3 dəfə 12.5-25 mq, davamlı və ya
- Hinapril şifahi olaraq gündə bir dəfə 2.5-10 mq, davamlı və ya
- Enalapril şifahi olaraq gündə 2 dəfə 2,5-10 mq, daim.
ACE inhibitorlarına əlavə olaraq, verapamil qrupundan olan kalsium antaqonistləri nefroprotektiv və kardioprotektiv təsir göstərir.
Arterial hipertansiyonun müalicəsində angiotensin II reseptor antaqonistləri oynayır. 2-ci tip şəkərli diabet və diabetik nefropatiyada onların nefrotektiv fəaliyyəti üç böyük tədqiqatda - IRMA 2, IDNT, RENAAL-da göstərilmişdir. Bu dərman ACE inhibitorlarının yan təsirləri halında təyin olunur (xüsusilə 2 tip diabet xəstələrində):
- Valsartan şifahi olaraq gündə bir dəfə 8O-160 mq, davamlı və ya
- Irbesartan şifahi olaraq gündə bir dəfə 150-300 mq, davamlı və ya
- Condesartan cilexetil gündə bir dəfə, davamlı olaraq və ya
- Losartan şifahi olaraq gündə bir dəfə 25-100 mq, davamlı və ya
- Gündə bir dəfə 20-80 mq içərisində olan Telmisatran, daim.
Böyrəklərin glomeruli zirzəmi membranlarının pozulmuş keçiriciliyini bərpa edən və sidikdə protein itkisini azaldan nefrropotektor sulodexid ilə birlikdə ACE inhibitorlarını (və ya angiotensin II reseptor blokerlərini) istifadə etmək məsləhət görülür.
- Sulodexide 600 LU, gündə 1 dəfə həftədə 5 gün, 2 günlük fasilə ilə, 3 həftə, sonra gündə 1 dəfə, 2 ay ərzində 250 LU içərisindədir.
Yüksək qan təzyiqi ilə birlikdə terapiya istifadəsi məsləhət görülür.
Diabetik nefropatiyada dislipidemiyanın müalicəsi
Diabetik nefropatiya mərhələsi IV və yuxarı olan diabetli xəstələrin 70% -də dislipidemiya var. Lipid maddələr mübadiləsi pozğunluqları aşkar edilərsə (LDL> 2.6 mmol / L, TG> 1.7 mmol / L), hiperlipidemiyanın düzəldilməsi (bir lipid azaldıran bir pəhriz), effektivliyi az olduqda - lipid azaldır dərmanlar.
LDL> 3 mmol / L ilə statinlərin daimi qəbulu göstərilir:
- Atorvastatin - gündə bir dəfə 5-20 mq içərisində terapiyanın müddəti fərdi olaraq və ya müəyyən edilir
- Gündə bir dəfə 10-40 mq içərisində lovastatin, terapiyanın müddəti fərdi olaraq və ya təyin olunur
- Gündə bir dəfə 10-20 mq içərisində simvastatin, terapiyanın müddəti fərdi olaraq təyin olunur.
- Lazlı LDL səviyyəsinə çatmaq üçün statinlərin dozaları düzəldilir
- İzolyasiya edilmiş hipertrigliseridemiyada (> 6.8 mmol / L) və normal GFR-də fibratlar göstərilir:
- Şifahi fenofibrat gündə bir dəfə 200 mq, müddəti fərdi olaraq təyin olunur və ya
- Gündə 100-200 mq içərisində siprofibrasiya edin, terapiyanın müddəti fərdi olaraq təyin olunur.
Mikroalbuminuriya mərhələsində pozulmuş hüceyrəarası hemodinamikanın bərpasına heyvan zülalının istehlakını gündə 1 q / kq-a qədər məhdudlaşdırmaqla nail olmaq mümkündür.
Hipoqlikemik terapiya
Şiddətli diabetik nefropatiya mərhələsində karbohidrat mübadiləsi üçün optimal kompensasiya əldə etmək son dərəcə vacibdir (HLA 1c)
- Glikvidonum içərisində gündə 1-2 dəfə 15-60 mq
- Gliklazid şifahi olaraq gündə bir dəfə 30-120 mq
- Gündə 3-4 dəfə 0,5-3.5 mq içərisində repaglinid.
Bu dərmanların istifadəsi, glikemiyanın lazımi səviyyədə idarə edilməsi şərtilə, xroniki böyrək çatışmazlığının ilkin mərhələsində də (serum kreatinin səviyyəsi 250 mkmol / l-ə qədər) mümkündür. GFR ilə
Xroniki böyrək çatışmazlığında metabolik və elektrolit pozğunluqlarının düzəldilməsi
Proteinuriya meydana gəldikdə, az proteinli və az duzlu pəhrizlər təyin olunur, heyvan zülalının qəbul miqdarının kifayət qədər kalorili (35-50 kkal / kq / gün) bədən çəkisi ilə (orta hesabla 40 g protein) məhdudlaşdırılması, duzu gündə 3-5 q-a qədər məhdudlaşdırır.
Bir qan kreatinin səviyyəsində 120-500 μmol / L səviyyəsində böyrək anemiyası, osteodistrofiya, hiperkalemiya, hiperfosfatemiya, hipokalsemiya və s müalicəsi də daxil olmaqla xroniki böyrək çatışmazlığının simptomatik müalicəsi aparılır. Xroniki böyrək çatışmazlığının inkişafı ilə insulin tələbinin dəyişməsi ilə əlaqəli karbohidrat metabolizmasının idarə edilməsində məlum çətinliklər var. Bu nəzarət olduqca mürəkkəbdir və fərdi olaraq həyata keçirilməlidir.
Hiperkalemiya (> 5.5 meq / l) ilə xəstələr təyin olunur:
- Hidrokrotiazid şifahi olaraq 25-50 mq boş bir mədədə və ya
- Furosemide həftədə 2-3 dəfə boş bir mədədə səhər 40-160 mq içərisində.
- Natrium polistirenesulfonat gündə 4 dəfə 5 g qan içində kalium səviyyəsini 5,3 meq / l-dən çox olmayanadək qoruyur.
14 meq / l qanda bir kalium səviyyəsinə çatdıqdan sonra dərman dayandırıla bilər.
14 mq / l-dən çox qan içində kalium konsentrasiyası və / və ya EKQ-də şiddətli hiperkalemiya əlamətləri (PQ intervalının uzadılması, QRS kompleksinin genişlənməsi, P dalğalarının hamarlığı) vəziyyətində aşağıdakılar təcili olaraq EKQ-nin nəzarəti altında aparılır:
- Kalsium qlükonat, 10% məhlul, 10 ml venadaxili bir dəfə 2-5 dəqiqə ərzində EKQ-də dəyişiklik olmadıqda, inyeksiyanın təkrarlanması mümkündür.
- Qlükoza məhlulunda (25-50 q qlükoza) venadaxili olaraq (normoglikemiya olduqda) həll olunan insulin (insan və ya donuz əti) qısamüddətli 10-20 IU, hiperglisemi ilə insulin yalnız qlikemiya səviyyəsinə uyğun olaraq təyin olunur.
- Natrium bikarbonat, 7.5% məhlul, venadaxili olaraq 50 ml, 5 dəqiqə ərzində (müşayiət olunan asidoz halında), təsir olmadıqda, 10-15 dəqiqədən sonra administrasiyanı təkrarlayın.
Bu tədbirlər təsirsizdirsə, hemodializ aparılır.
Azotemiya xəstələrində enterosorbentlərdən istifadə olunur:
- 1-2 g 3-4 gün içərisində aktivləşdirilmiş karbon, terapiyanın müddəti fərdi olaraq və ya müəyyən edilir
- Povidon, toz, 5 q içərisində (100 ml suda həll olunur) gündə 3 dəfə, terapiyanın müddəti fərdi olaraq təyin olunur.
Fosfor-kalsium mübadiləsinin pozulması halında (adətən hiperfosfatemiya və hipokalsemiya) bir pəhriz təyin edilir, qida içərisində fosfatın 0.6-0.9 q / günə qədər təsirsiz olması ilə kalsium preparatları istifadə olunur. Qanda fosforun hədəf səviyyəsi 4,5-6 mq%, kalsium - 10,5-11 mq% -dir. Bu vəziyyətdə ektopik kalsifikasiya riski minimaldır. Alüminium fosfat bağlayıcı jellərin istifadəsi yüksək intoksikasiya riski səbəbindən məhdudlaşdırılmalıdır. Hansı vitamin D metabolitlərinin təyin olunduğuna qarşı mübarizə aparmaq üçün 1,25-dihidroksivitamin D-nin endogen sintezinin və sümüklərin paratiroid hormonu ifraz edən hipokalsemiyaya qarşı müqavimət göstərməsi, D vitamini metabolitlərinin təyin edildiyi ilə mübarizə aparmaq üçün tətbiq olunur.Güclü hiperparatiroidizmdə hiperplastik paratiroid bezlərinin cərrahi yolla çıxarılması göstərilir.
Hiperfosfatemiya və hipokalsemi olan xəstələrə təyin edilir:
- Kalsium karbonat, yeməklə birlikdə gündə 3 dəfə 0,5-1 q elementar kalsiumun ilkin dozasında, lazım gələrsə, qanda olan fosforun səviyyəsinə qədər hər 2-4 həftədə (maksimum 3 q gündə 3 qrama qədər) dozanı artırın, 5-6 mq%, kalsium - 10.5-11 mq%.
- Kalsitriol gündə 1 dəfə 0.25-2 mcg şifahi olaraq həftədə iki dəfə serum kalsiumun nəzarəti altında. Klinik təzahürləri və ya müşayiət olunan ürək-damar patologiyası olan böyrək anemiyasının olması halında.
- Epoetin-beta hematokrit 33-36% -ə çatana qədər həftədə bir dəfə 100-150 U / kq, hemoglobin səviyyəsi 110-120 q / l təşkil edir.
- 100 mq içərisində olan dəmir sulfat (qara dəmir baxımından) gündə 1-2 dəfə 1 saat qida üçün, uzun müddət və ya
- Dəmir (III) hidroksid sukroz kompleksi (məhlul 20 mq / ml) 50-200 mq (2.5-10 ml), 0.9% sodyum xlorid məhlulunda seyreltilir (hər 1 ml dərman üçün 20 ml məhlul üçün), damar içi 100 ml nisbətində həftədə 2-3 dəfə 15 dəqiqə tətbiq edilir, terapiyanın müddəti fərdi olaraq və ya təyin olunur
- Dəmir (III) hidroksid sukroz kompleksi (məhlul 20 mq / ml) 50-200 mq (2.5-10 ml) venadaxili olaraq həftədə 2-3 dəfə 1 ml / dəqiqəlik sürətlə aparılır, terapiyanın müddəti fərdi olaraq təyin olunur.
Şəkərli diabetdə xroniki böyrək çatışmazlığının ekstrakorporeal müalicəsinə göstərişlər fərqli böyrək patologiyası olan xəstələrə nisbətən daha erkən müəyyən edilir, çünki şəkərli diabetdə mayenin tutulması, pozulmuş azot və elektrolit balansı daha yüksək GFR dəyərləri ilə inkişaf edir. GFR-in 15 ml / dəqdən az olması və kreatininin 600 mkm / l-ə qədər artması ilə, əvəzedici terapiya metodlarının istifadəsinə dair göstərişləri və əks göstərişləri qiymətləndirmək lazımdır: hemodializ, peritoneal dializ və böyrək nəqli.
Uremiya müalicəsi
Serum kreatininin 120 ilə 500 mkmol / L arasında artması xroniki böyrək çatışmazlığının konservativ mərhələsini xarakterizə edir. Bu mərhələdə, intoksikasiyanı aradan qaldırmaq, hipertansif sindromu dayandırmaq və su-elektrolit pozğunluqlarını düzəltmək məqsədi ilə simptomatik müalicə aparılır. Serum kreatinin (500 mkm / L və daha yüksək) və hiperkalemiyanın (6.5-7.0 mmol / L-dən çox) daha yüksək dəyəri xroniki böyrək çatışmazlığının terminal mərhələsinin başlanmasını göstərir, bu da ekstrakorporeal dializ qanının təmizlənməsi üsullarını tələb edir.
Bu mərhələdə diabetli xəstələrin müalicəsi endokrinoloqlar və nefroloqlar tərəfindən birgə həyata keçirilir. Xroniki böyrək çatışmazlığının terminal mərhələsində olan xəstələr dializ maşınları ilə təchiz olunmuş ixtisaslaşdırılmış nefrologiya şöbələrində xəstəxanaya yerləşdirilir.
Xroniki böyrək çatışmazlığının konservativ mərhələsində diabetik nefropatiyanın müalicəsi
İnsulin terapiyasında olan 1-ci və 2-ci tip şəkərli diabet xəstələrində xroniki böyrək çatışmazlığının inkişafı ekzogen insulin dozasının azaldılmasını tələb edən hipoglisemik şəraitin inkişafı ilə xarakterizə olunur (Zabrody fenomeni). Bu sindromun inkişafı böyrək parenximasına ciddi ziyan dəydikdə, insulinin deqradasiyasında iştirak edən böyrək insulinazasının aktivliyinin azalması ilə əlaqədardır. Buna görə ekzogen şəkildə idarə olunan insulin yavaş metabolizə olunur, uzun müddət qan içində dolaşır və hipoqlikemiyaya səbəb olur. Bəzi hallarda insulinə olan ehtiyac o qədər azalır ki, həkimlər bir müddət insulin inyeksiyasını ləğv etməyə məcbur olurlar. İnsulinin dozasında bütün dəyişikliklər yalnız qlikemiya səviyyəsinin məcburi nəzarəti ilə edilməlidir. Ağızdan hipoqlikemik dərman qəbul edən, xroniki böyrək çatışmazlığı inkişafı olan 2 tip diabetli xəstələr insulin terapiyasına keçirilməlidir. Bunun səbəbi, xroniki böyrək çatışmazlığının inkişafı ilə demək olar ki, bütün sulfonilürea hazırlıqlarının (gliklazid və glisidon istisna olmaqla) və biguanid qrupundan olan dərmanların kəskin azalması, qanda onların konsentrasiyasının artmasına və zəhərli təsir riskinin artmasına səbəb olur.
Qan təzyiqinin korreksiyası son mərhələli böyrək çatışmazlığının başlanmasını yavaşlatan mütərəqqi böyrək xəstəliyinin əsas müalicəsinə çevrilir. Antihipertenziv terapiyanın məqsədi diabetik nefropatiyanın proteinurik mərhələsi kimi qan təzyiqini 130/85 mm Hg-dən çox olmayan səviyyədə saxlamaqdır. ACE inhibitorları, diabetik nefropatiyanın digər mərhələlərində olduğu kimi, ilk seçim dərmanlar hesab olunur. Eyni zamanda böyrək filtrasiya funksiyasının mümkün keçici pozulması və hiperkalemiyanın inkişafı səbəbiylə xroniki böyrək çatışmazlığının (serum kreatinin səviyyəsinin 300 mkm / l-dən çox) müəyyən bir mərhələsi olan bu dərmanların ehtiyatla istifadəsinə ehtiyac olduğunu xatırlamaq lazımdır. Xroniki böyrək çatışmazlığı mərhələsində, bir qayda olaraq, monoterapiya qan təzyiqi səviyyəsini sabitləşdirmir, buna görə antihipertenziv dərmanlarla birlikdə terapiya tövsiyə olunur.müxtəlif qruplara aiddir (ACE inhibitorları + loop diuretiklər + kalsium kanal blokerləri + seçici beta-blokerlər + mərkəzi fəaliyyət dərmanları). Çox vaxt xroniki böyrək çatışmazlığı vəziyyətində hipertansiyon müalicəsi üçün yalnız 4 komponentli bir rejim istədiyi qan təzyiqinə nail ola bilər.
Nefrotik sindromun müalicəsinin əsas prinsipi hipoalbuminemiyanı aradan qaldırmaqdır. Serum albumin konsentrasiyasının 25 q / l-dən az olması ilə albumin məhlullarının infuziyası tövsiyə olunur. Eyni zamanda, loop diüretikləri istifadə olunur və idarə olunan furosemidin dozası (məsələn, lasix) gündə 600-800 və hətta 1000 mq-a çata bilər. Kronik böyrək çatışmazlığı mərhələsindəki kalium ehtiyatlı diüretiklər (spironolakton, triamteren) hiperkalemiyanın inkişaf təhlükəsi olduğuna görə istifadə edilmir. Tiyazid diuretikləri böyrək çatışmazlığı halında da kontrendikedir, çünki böyrəklərin filtrasiya funksiyasının azalmasına kömək edir. Nefrotik sindromla sidikdə zülalın kütləvi şəkildə itirilməsinə baxmayaraq, heyvan mənşəli protein tərkibinin 1 kq bədən çəkisi üçün 0,8 q-dan çox olmaması lazım olan az proteinli pəhriz prinsipinə davam etmək lazımdır. Nefrotik sindrom hiperkolesterolemiya ilə xarakterizə olunur, buna görə müalicə rejiminə mütləq lipid azaldır dərmanlar (statinlər qrupundan ən təsirli dərmanlar) daxildir. Xroniki böyrək çatışmazlığı mərhələsində və nefrotik sindromlu diabetik nefropati olan diabetli xəstələrin proqnozu olduqca əlverişsizdir. Belə xəstələr xroniki böyrək çatışmazlığının ekstrakorporeal müalicəsi üçün təcili olaraq hazırlanmalıdır.
Xroniki böyrək çatışmazlığı mərhələsində, serum kreatinin 300 mkmol / L-dən çox olduqda, heyvan zülalını mümkün qədər məhdudlaşdırmaq lazımdır (1 kq bədən çəkisi üçün 0,6 q). Yalnız xroniki böyrək çatışmazlığı və nefrotik sindromun birləşməsi halında bədən çəkisinin hər kq-a görə 0,8 q miqdarında zülal istehlakına icazə verilir.
Yemək az olan xəstələrdə aşağı proteinli bir diyetə ömürlük riayət etməyiniz lazımdırsa, öz zülallarının katabolizmi ilə bağlı problemlər yarana bilər. Bu səbəblə amin turşularının keton analoqlarından (məsələn, dərman ketosterilindən) istifadə etmək tövsiyə olunur. Bu dərmanla müalicədə qanda kalsium səviyyəsini nəzarət etmək lazımdır, çünki hiperkalsemiya çox vaxt inkişaf edir.
Xroniki böyrək çatışmazlığı olan xəstələrdə tez-tez meydana gələn anemiya, adətən, eritropoez təmin edən bir hormon olan böyrək eritropoetininin sintezi ilə əlaqələndirilir. Əvəzedici terapiya məqsədi ilə insanlarda rekombinant eritropoietin (epoetin alfa, epoetin beta) istifadə olunur. Müalicə fonunda, serum dəmir çatışmazlığı tez-tez güclənir, buna görə daha effektiv müalicə üçün eritropoetin terapiyası dəmir tərkibli dərmanlarla birləşdirilməlidir. Eritropoetin terapiyasının ağırlaşmaları arasında ağır arterial hipertansiyon, hiperkalemiya və tromboz riskinin yüksək olduğu qeyd olunur. Bütün bu ağırlaşmaları xəstənin hemodializ müalicəsində olmasına nəzarət etmək asandır. Buna görə xəstələrin yalnız 7-10% -i xroniki böyrək çatışmazlığının pre-dializ mərhələsində eritropoietin terapiyasını alır və təxminən 80% -i dializ köçürüldükdə bu müalicəyə başlayır. Nəzarətsiz arterial hipertansiyon və şiddətli koroner ürək xəstəliyi ilə eritropoetin ilə müalicə kontrendikedir.
Xroniki böyrək çatışmazlığının inkişafı kaliumun böyrək ifrazının azalması səbəbindən hiperkalemiya (5.3 mmol / L-dən çox) ilə xarakterizə olunur. Bu səbəbdən xəstələrə kaliumla zəngin qidaların (banan, quru ərik, sitrus meyvələri, kişmiş, kartof) pəhrizdən xaric edilməsi tövsiyə olunur.Hiperkalemiya, ürək tutulmasını təhdid edən dəyərlərə çatdıqda (7.0 mmol / l-dən çox), fizioloji bir kalium antaqonisti, 10% kalsium qlükonat məhlulu venadaxili olaraq verilir. Bədəndən kalium çıxarmaq üçün ion mübadiləsi qatranları da istifadə olunur.
Xroniki böyrək çatışmazlığında fosfor-kalsium metabolizmasının pozğunluqları hiperfosfatemiya və hipokalsemiyanın inkişafı ilə xarakterizə olunur. Hiperfosfatemiyanı düzəltmək üçün, fosforla zəngin qidaların istehlakının məhdudlaşdırılması (balıq, sərt və işlənmiş pendirlər, qarabaşaq yarması və s.) Və bağırsaqda fosforu bağlayan dərmanların tətbiqi (kalsium karbonat və ya kalsium asetat) istifadə olunur. Hipokalsemiyanı düzəltmək üçün kalsium preparatları, kolekalsiferol təyin edilir. Gerekirse, hiperplastik paratiroid bezlərinin cərrahi çıxarılması həyata keçirilir.
Enterosorbentlər bağırsaqdakı zəhərli məhsulları bağlayan və bədəndən çıxaran maddələrdir. Xroniki böyrək çatışmazlığı halında enterosorbentlərin hərəkəti bir tərəfdən uremik toksinlərin qandan bağırsağa daxil olmasına və digər tərəfdən bağırsaqdan qana bağırsaq toksinlərinin axınının azaldılmasına yönəldilmişdir. Enterosorbents olaraq aktivləşdirilmiş karbon, povidon (məsələn, enterodez), minisorb, ion dəyişdirici qatranlardan istifadə edə bilərsiniz. Enterosorbents əsas dərman qəbul etdikdən 1,5-2 saat sonra yemək arasında qəbul edilməlidir. Sorbentlərlə müalicə edərkən, bağırsaq fəaliyyətinin müntəzəmliyini izləmək lazımdır, zəruri hallarda laksatiflər təyin etmək və ya təmizləyici lavmanlar aparmaq lazımdır.
Xroniki böyrək çatışmazlığının terminal mərhələsində diabetik nefropatiyanın müalicəsi
Amerika Birləşmiş Ştatları və bir sıra Avropa ölkələrində (İsveç, Finlandiya, Norveç) şəkərli diabet ekstrakorporeal terapiya tələb edən böyrək xəstəliklərinin ümumi quruluşunda birinci yerə çıxdı. Eyni zamanda, belə xəstələrin sağ qalma dərəcəsi xeyli artdı. Diabetes mellitusda xroniki böyrək çatışmazlığının ekstrakorporeal müalicəsi üçün ümumi göstərişlər digər böyrək xəstəlikləri olan xəstələrə nisbətən daha erkən görünür. Şəkərli diabetli xəstələrdə dializ üçün göstərişlər GFR-in 15 ml / dəq qədər azalması və serum kreatinin səviyyəsinin 600 mkmol / l-dən çox olmasıdır.
Hal-hazırda, son mərhələli xroniki böyrək çatışmazlığı olan xəstələr üçün əvəzedici terapiyanın üç üsulundan istifadə olunur - hemodializ, peritoneal hemodializ və böyrək transplantasiyası.
Davamlı dializin üstünlükləri:
- qan təmizlənməsinin aparat üsulu həftədə 3 dəfə (gündəlik deyil) həyata keçirilir,
- tibb işçiləri tərəfindən mütəmadi monitorinq (həftədə 3 dəfə),
- görmə qabiliyyətini itirmiş (özünə qulluq qabiliyyəti olmayan) xəstələr üçün metodun mövcudluğu.
Davamlı dializin çatışmazlıqları:
- damar girişi təmin etməkdə çətinlik (zədələnmiş damarların kövrəkliyi səbəbindən),
- hemodinamik pozğunluqların ağırlaşması,
- sistematik qan təzyiqini idarə etməkdə çətinlik,
- ürək-damar xəstəliklərinin sürətli inkişafı,
- retinopatiyanın irəliləməsi,
- glisemi idarə etməkdə çətinlik çəkir,
- xəstəxanaya daimi qoşma.
Hemodializdə şəkərli diabet xəstələrinin sağ qalma səviyyəsi 1 ildən sonra 82%, 3 ildən sonra 48% və 5 ildən sonra 28% təşkil edir.
Peritoneal dializin faydaları:
- stasionar müalicə tələb etmir (ev şəraitinə uyğunlaşdırılmışdır),
- sistemli və böyrək hemodinamikasının daha sabit göstəricilərini təmin edir,
- zəhərli orta molekulların yüksək təmizliyini təmin edir,
- insulini daxildə idarə etməyə imkan verir,
- damar girişi tələb olunmur
- Hemodializdən 2-3 dəfə ucuzdur.
Peritoneal dializin çatışmazlıqları:
- gündəlik prosedurlar (gündə 4-5 dəfə),
- görmə qabiliyyətini itirdiyi təqdirdə prosedurları müstəqil həyata keçirə bilməməsi;
- təkrarlanan peritonit riski,
- retinopatiyanın irəliləməsi.
Amerika Birləşmiş Ştatları və Avropaya görə, peritoneal diyalizdə şəkərli diabet xəstələrinin sağ qalma səviyyəsi hemodializdən aşağı deyil və şəkərli diabet xəstələrində hemodializdən istifadə zamanı daha yüksəkdir. Bir il ərzində daimi ambulator peritoneal diyaliz (CAPD) şəkərli diabet xəstələrinin sağ qalma səviyyəsi 92%, 2 il - 76%, 5 il - 44%.
Böyrək transplantasiyasının faydaları:
- transplantasiya dövründə böyrək çatışmazlığının tam müalicəsi;
- retinopatiyanın sabitləşməsi,
- polinevatiyanın tərs inkişafı,
- yaxşı reabilitasiya
- qənaətbəxş yaşamaq.
Böyrək transplantasiyasının çatışmazlıqları:
- əməliyyata ehtiyac
- nəqli imtina riski,
- steroid dərmanları qəbul edərkən metabolik nəzarəti təmin etmək çətinliyi,
- Sitostatiklərin istifadəsi səbəbindən yoluxucu ağırlaşmaların yüksək riski,
- köçürülmüş böyrəkdə diabetik qlomerulosklerozun yenidən inkişafı.
Böyrək nəqli olan xəstələrin 1 il yaşaması 94%, 5 il - 79%, 10 il - 50%.
Qarışıq böyrək və mədəaltı vəzi nəqli
Belə birləşmiş əməliyyatın ideyası xəstənin tam klinik reabilitasiya imkanı ilə əsaslandırılır, çünki uğurlu orqan nəqli böyrək çatışmazlığının və böyrək patologiyasına səbəb olan şəkərli diabetin təzahürlərinin aradan qaldırılmasını əhatə edir. Eyni zamanda, bu cür əməliyyatlardan sonra şəkərli diabet və nəqli olan xəstələrin sağ qalma səviyyəsi təcrid olunmuş böyrək nəqli ilə müqayisədə daha aşağıdır. Bu, əməliyyatın aparılmasında böyük texniki çətinliklərlə əlaqədardır. Buna baxmayaraq, 2000-ci ilin sonlarına qədər Amerika Birləşmiş Ştatlarında 1000-dən çox birləşmiş böyrək və mədəaltı vəzi nəqli edildi. Xəstələrin üç illik sağ qalması 97% idi. Xəstələrin həyat keyfiyyətinin əhəmiyyətli dərəcədə yaxşılaşması, şəkərli diabetdə hədəf orqanların zədələnməsinin dayandırılması və insulinin müstəqilliyi xəstələrin 60-92% -ində aşkar edilmişdir. Tibbdə yeni texnologiyalar inkişaf etdikcə, gələcək illərdə bu əvəzedici terapiyanın aparıcı mövqe tutması mümkündür.
Nefropatiyanın səbəbləri
Böyrəklər 24 saat ərzində qanımızı toksinlərdən süzür və gün ərzində bir çox dəfə təmizləyir. Böyrəklərə daxil olan mayenin ümumi həcmi təxminən 2 min litrdir. Bu proses böyrəklərin xüsusi quruluşu sayəsində mümkündür - hamısı mikrokapillarlar, borular, qan damarları şəbəkəsi ilə nüfuz edir.
Əvvəla, qana daxil olan kapilyarların toplanması yüksək şəkərdən qaynaqlanır. Bunlara böyrək glomeruli deyilir. Qlükoza təsiri altında onların fəaliyyəti dəyişir, glomeruli içərisindəki təzyiq artır. Böyrəklər sürətlənmiş bir rejimdə işləməyə başlayır, süzülməyə vaxtı olmayan zülallar indi sidik daxil olur. Sonra kapilyarlar məhv olur, yerlərində birləşdirici toxuma böyüyür, fibroz meydana gəlir. Glomeruli ya işlərini tamamilə dayandırır, ya da məhsuldarlığını əhəmiyyətli dərəcədə azaldır. Böyrək çatışmazlığı baş verir, sidik axını azalır və bədən sərxoş olur.
Hiperglisemiya səbəbiylə artan təzyiq və damar məhvinə əlavə olaraq, şəkər metabolik proseslərə də təsir göstərir və bir sıra biokimyəvi pozuntulara səbəb olur. Proteinlər qlikozilləşdirilir (qlükoza, şəkərli maddələrlə reaksiya verir), o cümlədən böyrək membranlarının içərisində, qan damarlarının divarlarının keçiriciliyini artıran fermentlərin fəaliyyəti, sərbəst radikalların əmələ gəlməsidir. Bu proseslər diabetik nefropatiyanın inkişafını sürətləndirir.
Nefropatiyanın əsas səbəbi - qanda həddindən artıq miqdarda qlükoza, elm adamları xəstəliyin ehtimalına və sürətinə təsir göstərən digər amilləri də müəyyənləşdirirlər:
- genetik meyl.Diyabetik nefropatiyanın yalnız genetik mənşəli şəxslərdə ortaya çıxdığına inanılır. Bəzi xəstələrdə uzun müddət diabet xəstəliyi üçün kompensasiya olmaması halında böyrəklərdə dəyişiklik olmur,
- yüksək təzyiq
- sidik yollarının infeksiyaları
- piylənmə
- kişi cinsi
- siqaret çəkmək
İsteğe bağlıdır: Diabetik angiopatiya böyrək funksiyasının pozulduğu bir damar xəstəliyidir.
DN meydana gəlməsinin simptomları
Diabetik nefropatiya çox yavaş inkişaf edir, uzun müddət bu xəstəlik diabetli bir xəstənin həyatına təsir etmir. Semptomlar tamamilə yoxdur. Böyrəklərin glomeruliyasındakı dəyişikliklər yalnız bir neçə il şəkərli diabetdən sonra həyat başlayır. Nefropatiyanın ilk təzahürləri yüngül intoksikasiya ilə əlaqədardır: letarji, ağızdakı xoşagəlməz dad, zəif iştaha. Gündəlik sidik həcmi artır, sidikləmə daha çox olur, xüsusən də gecə. Sidikdə xüsusi çəkisi azalır, bir qan testi aşağı hemoglobini, artan kreatinin və üreyi göstərir.
İlk işarədə xəstəliyi başlamamaq üçün bir mütəxəssislə məsləhətləşin!
Diabetik nefropatiyanın simptomları xəstəliyin mərhələsi ilə artır. Açıq, aydın klinik təzahürlər yalnız 15-20 ildən sonra, böyrəklərdə dönməz dəyişikliklər kritik həddə çatdıqda baş verir. Onlar yüksək təzyiq, geniş ödem, bədənin ağır intoksikasiyası ilə ifadə olunur.
Diaqnostik tədbirlər
Ciddi fəsadların qarşısını almaq və patologiyanı vaxtında müəyyənləşdirmək üçün 1 və 2 tip diabetli xəstələr üçün ildə ən azı bir dəfə hərtərəfli diaqnozdan keçmək lazımdır.
Belə diaqnostikaya aşağıdakılar daxildir:
- ümumi və biokimyəvi qan testi,
- sidik ümumi və biokimyəvi analiz,
- Zimnitsky metoduna görə sidik analizi,
- Reberg görə sidik analizi,
- Böyrək damarlarının ultrasəsi.
Glomerular filtrasiya dərəcəsi və mikroalbuminuriya inkişafın ən başlanğıcında diabetik nefropatiyanı aşkar etmək üçün istifadə edilə bilən əsas göstəricilərdir.
Proteinuriya mərhələsi, əlaqəli simptomları (yüksək qan təzyiqi, şişlik və s.) Nəzərə almasanız da, sidikdə zülal varlığında aşkar edilə bilər. Xəstəliyin son mərhələsi diaqnoz qoymaq çətin deyil, filtrasiya dərəcəsi və açıq proteinuriyanın əhəmiyyətli dərəcədə azalmasına əlavə olaraq digər patologiyalar da qoşulur (hiperfosfatemiya, hipokalsemiya, azotemiya, anemiya, qan kreatinin səviyyəsinin artması, şişlik və s.).
Xəstə digər böyrək patologiyalarından (glomerulonefrit, pyelonefrit və s.) Əziyyət çəkirsə, onlarla əlaqəli əlavə diaqnostik prosedurlar aparılır, məsələn:
- Böyrəklərin ultrasəsi
- mikroflorası üçün sidik analizi,
- ifraz olunan uroqrafiya,
- biopsiya (xüsusilə xəstəliyin kəskin irəliləməsi ilə).
Əvvəlcə böyrəklərdəki diabet problemlərini həll edərkən mümkün qədər az duz istehlak etməlisiniz. Bu ödemi azaltmağa, qan təzyiqini aşağı salmağa və xəstəliyin inkişafını ləngitməyə kömək edir. Normal təzyiq altında gündə 6 qramdan çox olmayan duz yeyə bilərsiniz. Hipertoniksinizsə - 2 qramdan çox deyil.
Mütəxəssislər diabet üçün balanslı bir pəhriz saxlamağı və nefropatiya ilə - protein səviyyəsini minimuma endirməyi məsləhət görürlər. Ət, süd məhsulları, un, yağlı yemək qadağandır.
Pəhrizin məqsədi bədəni lazımi miqdarda karbohidrat və orta miqdarda duz istehlakı ilə təmin etməkdir. Xəstə çox miqdarda su içməlidir, çünki bədəndən artıq toksinlərin çıxarılması ilə.
Çox sayda diyetdən biri: səhər yeməyi üçün süd və ya vinaigrette ilə yulaf ezmesi, bəzən də kələm kəsmikləri yeyə bilərsiniz. Nahar üçün - tərəvəz salatı və ya ət olmadan şorba. Yemək üçün - çörək qırıntılarında gül kələm, alma pastası. Gecədə kefir içməyə icazə verilir.
Çörək 300 qramdan çox, şəkər - 30 qramdan çox olmamalıdır. Yeməklər duz olmadan hazırlanır.Çay (müntəzəm və ya limonla) və ya süd ilə qəhvə içə bilərsiniz.
Dad üstünlüklərindən və xəstənin adi pəhrizindən asılı olaraq daim bitki mənşəli zülal üstünlük təşkil edən diyetlərdən istifadə etmək mümkün deyil. Bəzən həftədə üç-dörd dəfə kifayətdir.
Yalnız həkimlərin bütün tövsiyələrinə əməl etmək qan şəkərini azaltmağa və sağlamlığınızı yaxşılaşdırmağa imkan verəcəkdir.
Hər mərhələdə diabetik nefropatiyanın müalicəsi fərqlidir.
Diabet qurulduğu andan damarlarda və böyrəklərdə patoloji dəyişikliklərin qarşısını almaq üçün kifayət qədər profilaktik müalicənin ilk və ikinci mərhələlərində. Bədəndə sabit bir şəkər səviyyəsi də səviyyəsini azaltan dərmanların köməyi ilə qorunur.
Mikroalbuminuriya mərhələsində müalicənin məqsədi qan təzyiqini, eləcə də qan qlükoza normallaşdırmaqdır.
Mütəxəssislər angiotensinə çevrilən ferment inhibitorlarına (ACE inhibitorları) müraciət edirlər: Enalapril, Lisinopril, Fosinopril. Bu dərmanlar qan təzyiqini sabitləşdirir, böyrək funksiyasını sabitləşdirir. Gündə bir dəfədən çox alınmayan uzunmüddətli effektə malik dərmanlara ən çox tələbat var.
Zülal normasının 1 kq xəstə çəkisi üçün 1 mq-dan çox olmaması lazım olduğu bir pəhriz də təyin edilmişdir.
Geri dönməyən proseslərin qarşısını almaq üçün böyrək patologiyasının ilk üç mərhələsində qlikemiya, dislipidemiya və qan təzyiqini ciddi şəkildə nəzarət etmək lazımdır.
Proteinuriya mərhələsində ACE inhibitorları ilə birlikdə kalsium kanal blokerləri təyin olunur. Diuretiklərin köməyi ilə (Furosemide, Lasix, Hypothiazide) və içmə rejiminə uyğun olaraq ödemlə mübarizə aparırlar. Daha sərt bir diyetə müraciət edin. Bu mərhələdəki müalicənin məqsədi böyrək çatışmazlığının qarşısını almaq üçün qan təzyiqi və qan qlükoza səviyyəsini normallaşdırmaqdır.
Diabetik nefropatiyanın son mərhələsində müalicə köklüdür. Xəstəyə dializ (qanı toksinlərdən təmizləmək. Xüsusi cihazdan istifadə etməklə) və ya böyrək nəqli lazımdır.
Dializator toksinlərin qanını təmizləməyə imkan verir
Diyabetik nefropatiya üçün qidalanma, diabetli insanın optimal sağlamlığını qorumaq üçün az proteinli, balanslı və əsas qida maddələri ilə doymuş olmalıdır. Böyrəklərdəki patoloji prosesin müxtəlif mərhələlərində fəsadların kompleks müalicəsinə daxil olan xüsusi az proteinli diyetlər 7P, 7a və 7b istifadə olunur.
Bir həkimlə məsləhətləşdikdən sonra alternativ metodlardan istifadə etmək mümkündür. Müstəqil bir müalicə kimi çıxış edə bilməzlər, lakin dərman müalicəsini mükəmməl şəkildə tamamlayırlar:
Böyrək problemlərinin diabet müalicəsinə necə təsir edəcəyi
Bir xəstəyə diabetik nefropatiya diaqnozu qoyulubsa, onda diabetin müalicə üsulları əhəmiyyətli dərəcədə dəyişir. Çünki bir çox dərmanın ləğvi və ya dozasının azaldılması lazımdır. Glomerular filtrasiya dərəcəsi əhəmiyyətli dərəcədə azaldılırsa, insulinin dozası azaldılmalıdır, çünki zəif böyrəklər onu daha yavaş xaric edir.
Unutmayın ki, tip 2 diabetli metformin üçün məşhur dərman (siofor, qlükofaj) yalnız 60 ml / dəq / 1.73 m2-dən yuxarı glomerular filtrasiya dərəcələrində istifadə edilə bilər. Xəstənin böyrək funksiyası zəiflədiyi təqdirdə, çox təhlükəli bir komplikasyon olan laktik asidoz riski artır. Belə vəziyyətlərdə metformin ləğv olunur.
Xəstənin təhlillərində anemiya varsa, onda müalicə etmək lazımdır və bu diabetik nefropatiyanın inkişafını ləngidir.Xəstəyə eritropoezi, yəni sümük iliyində qırmızı qan hüceyrələrinin istehsalını stimullaşdıran dərmanlar təyin olunur. Bu, yalnız böyrək çatışmazlığı riskini azaltmır, ümumiyyətlə ümumiyyətlə həyat keyfiyyətini yaxşılaşdırır. Diyabet xəstəsi hələ dializdə deyilsə, dəmir əlavələri də təyin edilə bilər.
Diabetik nefropatiyanın profilaktik müalicəsi kömək etmirsə, böyrək çatışmazlığı inkişaf edir. Bu vəziyyətdə xəstə diyalizdən keçməlidir və mümkünsə bir böyrək nəqli edin. Böyrək nəqli ilə bağlı ayrıca bir məqaləmiz var və aşağıda hemodializ və peritoneal dializ barədə qısa məlumat verəcəyik.
Sürətli inkişaf üçün risk faktorları
Hiperglisemiya (yüksək qlükoza) nefropatiyanın əsas fon prosesidirsə, risk faktorları onun görünüşünün dərəcəsini və şiddətini təyin edir. Ən sübut olunmuşlar:
- böyrək patologiyası üçün ağır irsiyyət,
- arterial hipertansiyon: yüksək təzyiqdə, əvvəlində filtrasiya artır, sidikdə protein itkisi artır və sonra glomeruli əvəzinə çapıq toxuması (glomerulosclerosis) görünür, böyrəklər sidik filtrini dayandırır,
- qanın lipid tərkibinin pozulması, damarlarda xolesterol komplekslərinin çökməsi səbəbindən piylənmə, yağların böyrəklərə birbaşa zərərli təsiri,
- sidik yollarının infeksiyaları
- siqaret çəkmək
- ət protein və duz yüksək pəhriz,
- böyrək funksiyasını pisləşdirən dərmanların istifadəsi,
- böyrək arteriyalarının aterosklerozu,
- otonom neyropatiya səbəbiylə kisənin aşağı tonu.
Glomerular zirzəmi seçiciliyinin bərpası
Diyabetik nefropatiyanın inkişafında glomerular zirzəmi membranının bir hissəsi olan və şarj seçici böyrək filtrini təmin edən qlikosaminoglikan heparan sulfatın sintezinin mühüm rol oynadığı məlumdur. Damar membranlarında bu birləşmənin ehtiyatlarının artırılması, pozulmuş membran keçiriciliyini bərpa edə bilər və sidikdə protein itkisini azalda bilər. Diabetik nefropatiyanın müalicəsi üçün glikosaminoglikanlardan istifadə etmək üçün ilk cəhdlər G. Gambaro et al. (1992) streptozotosin diabeti olan siçovullarda. Müəyyən edilmişdir ki, onun erkən təyin edilməsi - şəkərli diabetin debütündə böyrək toxumasında morfoloji dəyişikliklərin inkişafına və albuminuriyanın yaranmasına mane olur. Uğurlu eksperimental tədqiqatlar diabetik nefropatiyanın qarşısının alınması və müalicəsi üçün glikozaminoglikanları olan dərmanların klinik sınaqlarına keçməyə imkan verdi. Bu yaxınlarda, Rusiya dərman bazarında Alfa Wassermann (İtaliya) Vesel Due F (INN - sulodexid) adlı bir glikosaminoglikan dərmanı ortaya çıxdı. Dərman iki qlikosaminoglikan ehtiva edir - aşağı molekulyar çəkili heparin (80%) və dermatan (20%).
Elm adamları, diabetik nefropatiyanın müxtəlif mərhələləri olan 1-ci tip şəkərli diabet xəstələrində bu dərmanın nefrotektiv fəaliyyətini araşdırdılar. Mikroalbuminuriya xəstələrində, sidik albumin ifrazı müalicənin başlanmasından 1 həftə sonra əhəmiyyətli dərəcədə azaldı və dərman dayandırıldıqdan sonra 3–9 ay ərzində əldə edilən səviyyədə qaldı. Proteinuriya xəstələrində, müalicənin başlamasından 3-4 həftə sonra sidikdə protein xaric olması əhəmiyyətli dərəcədə azalmışdır. Əldə olunan effekt, dərman qəbul etdikdən sonra da davam etdi. Müalicə ağırlaşmaları qeyd edilmədi.
Beləliklə, glikozaminoglikanlar qrupundan olan dərmanlar (xüsusən, sulodexid) təsirli, heparinin yan təsirindən məhrum və diabetik nefropatiyanın patogenetik müalicəsində istifadəsi sadə sayıla bilər.
Pəhriz və qarşısının alınması
Diabetik nefropatiyanın müalicəsi və qarşısının alınması gələcəkdə qan təzyiqinin normallaşdırılması və sabit saxlanılmasından ibarətdir. Bu, kiçik böyrək damarlarının zədələnməsinin qarşısını alacaqdır.Bu, aşağı karbohidratlı qidalar istehlak etməklə edilə bilər.
Diabet xəstəsi qidası aşağı karbohidrogenlərə əsaslanmalıdır. Çox fərdi. Bununla birlikdə, diabetik nefropati olan bütün xəstələrin dinləməli olduğu tövsiyələr var. Beləliklə, bütün xəstələr ət, süd, un, qızardılmış qidalar və duzun istifadəsini istisna edən diabetik nefropatiya üçün bir pəhriz izləməlidirlər. Məhdud bir duz suqəbuledici qan təzyiqində qəfil atlanmaların qarşısını alacaqdır. Protein miqdarı gündəlik kalorilərin 10% -dən çox olmamalıdır.
 Bir pəhrizdə sürətli karbohidratlar çox olan qidalar olmamalıdır. Qadağan olunmuş məhsulların siyahısına şəkər, çörək məhsulları, kartof, makaron daxildir. Bu məhsulların mənfi təsiri çox sürətli və güclüdür, buna görə də bunların qarşısını almaq lazımdır. Gündə istehlak edilən karbohidrat miqdarını 25 qrama endirmək də lazımdır. Meyvə və bal kimi məhsullar qəti qadağandır. İstisna, tərkibində az şəkər olan bir neçə növ meyvədir: alma, armud, sitrus meyvələri.
Bir pəhrizdə sürətli karbohidratlar çox olan qidalar olmamalıdır. Qadağan olunmuş məhsulların siyahısına şəkər, çörək məhsulları, kartof, makaron daxildir. Bu məhsulların mənfi təsiri çox sürətli və güclüdür, buna görə də bunların qarşısını almaq lazımdır. Gündə istehlak edilən karbohidrat miqdarını 25 qrama endirmək də lazımdır. Meyvə və bal kimi məhsullar qəti qadağandır. İstisna, tərkibində az şəkər olan bir neçə növ meyvədir: alma, armud, sitrus meyvələri.
Üçlü bir diyetə riayət etməlisiniz. Bu, mədəaltı vəzi üçün əhəmiyyətli bir yükdən qaçınacaqdır. Yalnız xəstə həqiqətən ac olduqda yeməlisiniz. Köklənməyə ciddi icazə verilmir. Əks təqdirdə, şəkər səviyyəsində kəskin atlamalar mümkündür, bu da xəstənin rifahına mənfi təsir göstərir.
Üç yemək üçün eyni miqdarda karbohidrat və zülal paylamaq lazımdır, məhsullar tamamilə fərqli ola bilər. Əsas odur ki, xəstənin hissələrində eyni miqdarda protein və karbohidratlar müşahidə edin. Karbohidrogenli bir diyetə riayət etmək üçün yaxşı bir seçim, bir həftə ərzində bir menyu yaratmaq və sonra ciddi şəkildə həyata keçirməkdir.
 Patologiyanın inkişafının qarşısının alınması, endokrinoloq-diabetoloq tərəfindən xəstələrin sistematik müşahidəsi, terapiyanın vaxtında korreksiyası, qan şəkərinin səviyyəsinin daimi özünü monitorinqi, iştirak edən həkimin göstəriş və tövsiyələrinə əməl olunmasıdır.
Patologiyanın inkişafının qarşısının alınması, endokrinoloq-diabetoloq tərəfindən xəstələrin sistematik müşahidəsi, terapiyanın vaxtında korreksiyası, qan şəkərinin səviyyəsinin daimi özünü monitorinqi, iştirak edən həkimin göstəriş və tövsiyələrinə əməl olunmasıdır.
Xəstəliyin bütün mövcud mərhələləri arasında, adekvat terapevtik taktikaların təyin edilməsi şərtilə, yalnız mikroalbuminuriya geri qaytarılır. Proteinuriya mərhələsində vaxtında diaqnoz və müalicə ilə xəstəliyin CRF-yə keçməsinin qarşısı alınır. Yenə də CRF yaranıbsa (statistikaya görə, bu I tip diabetli xəstələrin 50% -də və II tip diabetin 10% -də baş verir), onda bütün hallarda 15% -də bu hemodializ və ya böyrək transplantasiyasına ehtiyac ola bilər.
Xroniki böyrək çatışmazlığının ağır halları ölümlə nəticələnir. Xəstəliyin terminal mərhələsinə keçməsi ilə həyatla uyğun olmayan bir vəziyyət meydana gəlir.
Buna görə xəstəliyin müalicə edilə biləcəyi zaman erkən mərhələdə aşkarlanması çox vacibdir.
Yekaterinburqdakı ən yaxşı terapevtlər
PuntsagNarantuya2reviews
Irina GeorgievnaSaydukova1 baxış
Valentina NikolaevnaSpirina16 baxış
Marina AnatolievnaLogacheva54 görüşlər
Alla GarrievnaKichigina4reviews Yekaterinburqun bütün terapevtləri (49)
Endokrinoloq, endokrin sisteminin patologiyasının diaqnozu, qarşısının alınması və müalicəsi sahəsində ixtisas almış bir həkimdir.
Mürəkkəb farmakoterapiya ilə proqnoz nisbətən əlverişlidir: hədəf qan təzyiqi səviyyəsinin 130/80 mm Hg-dən çox olmamasına nail olmaq. Sənət qlükoza səviyyəsinə ciddi nəzarət ilə birlikdə nefropatiyaların sayının 33% -dən çox, ürək-damar ölümünün 1/4, bütün hallarda ölüm hallarının 18% azalmasına səbəb olur.
Yetkinlərdə və uşaqlarda simptomlar
Ən tez-tez, birinci tip şəkərli diabet ilə, klassik mərhələlərə uyğun olaraq nefropatiyanın tipik bir inkişafı müşahidə olunur. Sidik filtrasiyasında ilkin artım - sürətli və bol sidikləmə, adətən qan şəkərinin kifayət qədər idarə edilməməsi ilə ortaya çıxır.
Sonra xəstənin vəziyyəti bir qədər yaxşılaşır, orta dərəcədə protein sekresiyası saxlanılır. Bu mərhələnin müddəti qlükoza, qan xolesterolu və qan təzyiqinin göstəricilərinin nə qədər yaxın olduğuna bağlıdır. Tərəqqi ilə mikroalbuminuriya proteinuriya və böyrək çatışmazlığı ilə əvəz olunur.
Sidik protein protein zolaqları
İkinci diabet tipində, əksər hallarda yalnız iki mərhələni ayırd etmək olar - latent və açıq. Birincisi simptomlarla özünü büruzə vermir, ancaq sidikdə proteinləri xüsusi testlərlə aşkar edə bilərsiniz, sonra xəstə şişkinləşir, təzyiq yüksəlir və antihipertenziv dərmanlarla azalmaq çətindir.
Nefropatiya vaxtı xəstələrin böyük əksəriyyəti yaşlı yaşdadır. Buna görə klinik mənzərədə şəkərli diabetin (retinopatiya, otonomik və periferik neyropatiya) ağırlaşma əlamətləri, həmçinin həyatın bu dövrünə xas olan xəstəliklər - hipertansiyon, angina pektoriyası, ürək çatışmazlığı var. Bu fonda xroniki böyrək çatışmazlığı tez bir ölümcül nəticəsi olan beyin və koronar dövranın kəskin pozğunluqlarına səbəb olur.
Mərhələ diabetik nefropatiya. Testlər və diaqnostika
Demək olar ki, bütün diabet xəstələri böyrəklərin fəaliyyətini izləmək üçün hər il sınaqdan keçirilməlidir. Diyabetik nefropatiya inkişaf edərsə, xəstə hələ simptomlar hiss etmədiyi halda, onu erkən mərhələdə aşkar etmək çox vacibdir. Diabetik nefropatiya üçün daha erkən müalicə başlayır, müvəffəqiyyət şansı daha yüksəkdir, yəni xəstənin dializ və ya böyrək transplantasiyası olmadan yaşaya bilməsi.
2000-ci ildə Rusiya Federasiyasının Səhiyyə Nazirliyi diabetik nefropatiyanın mərhələlərə görə təsnifatını təsdiqlədi. Buraya aşağıdakı formulalar daxil edilmişdir:
- mikroalbuminuriya mərhələsi,
- qorunan azot ifraz edən böyrək funksiyası ilə proteinuriya mərhələsi,
- xroniki böyrək çatışmazlığı mərhələsi (dializ və ya böyrək transplantasiyası ilə müalicə).
Daha sonra mütəxəssislər diabetin böyrək ağırlaşmalarının daha ətraflı xarici təsnifatını istifadə etməyə başladılar. Bunda 3 deyil, diabetik nefropatiyanın 5 mərhələsi fərqlənir. xroniki böyrək xəstəliyinin mərhələlərini inkar edin. Müəyyən bir xəstədə diabetik nefropatiyanın hansı mərhələsi onun glomerular filtrasiya dərəcəsindən asılıdır (necə təyin olunduğu ətraflı təsvir edilmişdir). Bu, böyrək funksiyasının nə qədər yaxşı qorunduğunu göstərən ən vacib göstəricidir.
Diabetik nefropatiya diaqnozu mərhələsində, böyrəyin diabetdən və ya digər səbəblərdən təsirləndiyini müəyyənləşdirmək vacibdir. Diabetik nefropatiyanın digər böyrək xəstəlikləri ilə fərqli bir diaqnozu qoyulmalıdır:
- xroniki piyelonefrit (böyrəklərin yoluxucu iltihabı),
- böyrək vərəm,
- kəskin və xroniki glomerulonefrit.
Xroniki pielonefrit əlamətləri:
- intoksikasiya əlamətləri (zəiflik, susuzluq, ürəkbulanma, qusma, baş ağrısı),
- təsirlənmiş böyrəyin yan tərəfindəki aşağı arxa və qarındakı ağrı,
- yüksək təzyiq
- ⅓ xəstələr - sürətli, ağrılı idrar,
- testlər sidikdə ağ qan hüceyrələri və bakteriyaların olduğunu göstərir,
- böyrəklərin ultrasəsi ilə xarakterik şəkil.
Böyrək tüberkülozunun xüsusiyyətləri:
- sidikdə - lökositlər və mikobakterium vərəmləri,
- ifraz olunan uroqrafiya ilə (kontrast mühitin venadaxili tətbiqi ilə böyrəklərin rentgenoqrafiyası) - xarakterik bir şəkil.
Diabetin böyrəklərə təsiri
Diyabetik nefropatiyanın inkişafının əsas fərziyyəsi böyrəklərin glomeruli bölgəsində yerləşən kapilyarların bir neçə amilə mənfi təsir göstərdiyini iddia edir, o cümlədən protein qlikasiyası, trombositlərlə qan həddindən artıq qan dövranı, qan damarlarında qan laxtasının meydana gəlməsi və protein antikorları. Xəstəliyin ilk mərhələsində kapilyarlarda mənfi elektrik yükünün gücünün azalması müşahidə olunur.
Bu dəyişikliklərin fonunda, olduqca kiçik bir ölçülü mənfi yüklü protein birləşmələri qandan sidik daxil olur, bunlardan biri də albumin adlanır.Testlər bir insanın qanında varlığını ortaya çıxarsa, bu xəstənin mikroalbuminuriyaya başladığını göstərir. Ürək xəstəliyinin və sonrakı vuruşların, həmçinin böyrək çatışmazlığının yaranma şansları kəskin şəkildə artır.
Zülallar qlükoza ilə birlikdə böyrəklərin kapilyar məsamələrindən sağlam bir insana nisbətən daha sürətli və asan keçir. Qan təzyiqi əhəmiyyətli dərəcədə yüksəlir, xəstənin qanında insulin hormonlarının çox olması böyrəklərin süzgəc qabiliyyətini sürətləndirməyə kömək edir və bu da öz növbəsində filtrlərdən daha çox zülal sızmasına imkan verir. Bəziləri - qlükoza ilə əlaqəli olanlar yol boyu gecikir və mezangiuma (kapilyarları bağlayan toxuma) yapışırlar.
Mezangiya və qan damarlarında, antikorları olan glikləşdirilmiş zülallara rast gəlinir. Bu birləşmələr yavaş-yavaş böyüyür və getdikcə böyüyür, nəticədə mezangium qalınlaşır və kapilyarlar sıxılır. Onlar genişlənməyə başlayır və böyük zülallar maneəsiz onlara keçir.
Böyrəklərin məhv olması, çox miqdarda glyatated zülalların mezangiuma yapışması və qalınlaşması səbəbindən irəliləyir. Nəticədə, skar toxuması böyrək glomerulusunun funksionallığını pozan mesangium və kapilyarları əvəz etmək üçün gəlir. Sağlamlığına laqeyd yanaşan və şəkər səviyyəsini yaxından izləməyən diabet xəstələrində bu cür dağıdıcı proseslər analizlərdə zəhərli zülalların tapıldığı andan xeyli əvvəl baş verir.
Diabetik nefropatiya üçün qidalanma
Xəstəlik üçün müəyyən qidaların istifadəsi bir nefroloq və qidalanma mütəxəssisinin tövsiyələrinə əsasən aparılmalıdır. Həkim tövsiyə edə bilər:
- zülal qəbulunu məhdudlaşdırın,
- diyetə çox doymamış və çox doymamış yağlar əlavə edin,
- pəhrizdən yağ və doymuş yağ turşularının istehlakını istisna edin,
- natrium qəbulunu 1500 ilə 2000 mq / dl və ya daha aza endirin,
- kalium qəbulunu məhdudlaşdırın və buna uyğun olaraq banan, avokado və ispanaq pəhrizdən xaric olun,
- qatıq və ya süd kimi yüksək fosforlu qidalar qəbulunu məhdudlaşdırın.
İnkişaf mexanizmi
Diabetik nefropatiyada metabolik, hemodinamik və genetik bölünən bir neçə patogenez nəzəriyyəsi var.
Hemodinamik və metabolik versiyalara görə, bu komplikasiyanın başlanğıc istiqaməti hiperglisemiyadır, karbohidrat metabolizmasındakı patoloji proseslərin kifayət qədər kompensasiya edilməsidir.
Hemodinamik. Hiperfiltrasiya baş verir, daha sonra böyrək filtrasiyası işində azalma və birləşdirici toxuma artımı var.
Metabolik. Uzun müddət davam edən hiperglisemiya böyrəklərdə biokimyəvi pozğunluqlara yol açır.
Hiperglisemiya aşağıdakı disfunksiyalarla müşayiət olunur:
Hiperglisemiya ilə protein kinaz C fermenti aktivləşir, bu da toxuma yayılmasına və sitokinlərin meydana gəlməsinə səbəb olur. Mürəkkəb zülalların - proteoglikanların və endotelin zədələnməsinin pozulması var.
Hiperglisemiya ilə, intrarenal hemodinamika pozulur, böyrəklərdə sklerotik dəyişikliklərin səbəbi olur. Uzun müddətli hiperglisemiya intrakranial hipertenziya və hiperfiltrasiya ilə müşayiət olunur.
Arteriolların anormal bir vəziyyəti, hüceyrədaxili hipertansiyon səbəb olur: genişlənmiş bir rulman və tonlanmış efferent. Dəyişiklik sistemli bir xarakter alır və pozulmuş böyrək hemodinamikasını ağırlaşdırır.
Kapilyarlarda uzun müddət davam edən təzyiq nəticəsində damar və parenximal böyrək quruluşları pozulur. Bodrum membranlarının lipid və zülal keçiriciliyi artır. Zülalların və lipidlərin interkapillarar məkanda çökməsi, böyrək borular atrofiyası və glomeruli sklerozu müşahidə olunur. Nəticədə sidik lazımi səviyyədə süzülmür. Hipofiltrasiya, proteinuriyanın irəliləməsi ilə hiperfiltrasiyada dəyişiklik var. Son nəticə böyrəklərin ifrazat sisteminin pozulması və azotermiyanın inkişafıdır.
Hiperlikemiya aşkar edildikdə, genetiklər tərəfindən hazırlanmış bir nəzəriyyə, genetik amillərin böyrəklərin damar sisteminə xüsusi təsirini təklif edir.
Glomerular mikroangiopatiya də səbəb ola bilər:
Xəstəliyin formaları
Diabetik nefropatiya bir neçə xəstəlik şəklində baş verə bilər:
- diabetik qlomeruloskleroz,
- xroniki glomerulonefrit,
- jade
- böyrək arteriyalarının aterosklerotik stenozu,
- tubulointerstitial fibroz və s.
Morfoloji dəyişikliklərə uyğun olaraq böyrək zədələnməsinin aşağıdakı mərhələləri (sinifləri) fərqləndirilir:
- sinif I - elektron mikroskopiya ilə aşkar edilən böyrək damarlarında tək dəyişikliklər,
- sinif IIa - mesangial matrisanın yumşaq genişlənməsi (həcminin 25% -dən az hissəsi) (böyrəyin damar glomerulusunun kapilyarları arasında yerləşən birləşdirici toxuma strukturlarının məcmusu),
- sinif IIb - ağır mezangial genişlənmə (həcmin 25% -dən çoxu),
- III sinif - düyünlü qlomeruloskleroz,
- IV sinif - böyrək glomerulinin 50% -dən çoxunda aterosklerotik dəyişikliklər.
Diabetik nefropatiyada patoloji hadisələrin inkişaf ardıcıllığı
Bir çox xüsusiyyətlərin birləşməsinə əsaslanan nefropatiyanın irəliləməsinin bir neçə mərhələsi var.
1. Mərhələ A1, preklinik (xüsusi simptomlarla müşayiət olunmayan struktur dəyişiklikləri), orta müddəti - 2 ildən 5 ilə qədər:
- mesangial matrisin həcmi normal və ya bir qədər artmış,
- zirzəmi membranı qalınlaşdı,
- glomeruli ölçüsü dəyişdirilmir,
- glomerulosclerosis əlamətləri yoxdur,
- yüngül albuminuriya (gündə 29 mq-a qədər),
- proteinuriya müşahidə edilmir
- glomerular filtrasiya dərəcəsi normal və ya artmışdır.
2. Mərhələ A2 (böyrək funksiyasının ilkin azalması), müddəti 13 ilə qədər:
- mesangial matrisanın həcmində və müxtəlif dərəcələrdə zirzəmi membranının qalınlığında artım var,
- albuminuriya gündə 30-300 mq-a çatır,
- glomerular filtrasiya dərəcəsi normal və ya bir az azalmış,
- proteinuriya yoxdur.
3. Mərhələ A3 (böyrək funksiyasının tədricən azalması), bir qayda olaraq, xəstəliyin başlanğıcından 15-20 il sonra inkişaf edir və aşağıdakılarla xarakterizə olunur:
- mezenximal matrisin həcmində əhəmiyyətli dərəcədə artım,
- zirzəmi membranının hipertrofiyası və böyrəyin glomeruli,
- sıx glomerulosclerosis,
- proteinuriya.
Diabetik nefropatiya diabetin gec komplikasiyasından ibarətdir.
Yuxarıda göstərilənlərə əlavə olaraq, 2000-ci ildə Rusiya Federasiyasının Səhiyyə Nazirliyi tərəfindən təsdiq edilmiş diabetik nefropatiyanın bir təsnifatı istifadə olunur:
- diabetik nefropatiya, mərhələ mikroalbuminuriya,
- diabetik nefropatiya, böyrəklərin qorunan azot ifraz edən funksiyası olan proteinuriya mərhələsi,
- diabetik nefropatiya, xroniki böyrək çatışmazlığı mərhələsi.
Diabetdə nefropatiyanın müalicəsi
Xəstəliyin inkişaf dərəcəsindən asılı olaraq, diabetik nefropatiya müalicəsi dəyişəcəkdir.İlkin mərhələlərdən danışırıqsa, böyrəklərdə dönməz dəyişikliklərin inkişafının qarşısını almaq üçün profilaktik tədbirlər görmək kifayətdir. Bu fəaliyyətlərə aşağıdakılar daxildir:
- qan şəkərini azaltmaq
- normal qan təzyiqi saxlamaq
- bədəndəki metabolik pozğunluqların (karbohidrat, lipid, zülal, mineral) tənzimlənməsi və kompensasiyası,
- duzsuz bir diyetə riayət etmək.
Dərman müalicəsi
Beləliklə, böyrəklərin fəaliyyətini və qan təzyiqini sabitləşdirən ARA-ACE inhibitorları ən çox təyin olunur. Bunların arasında Enalapril, Fosinopril, Lisinopril, Trandolapril, Ramipril (ACE), Valsaran, İrbesartan və Losartan (ARA) kimi dərmanlar var.
Xəstəliyin dördüncü mərhələsində proteinuriya görünməyə başlayanda inhibitorlarla birlikdə kalsium antaqonistləri təyin olunur.
Həddindən artıq şişkinliklə mübarizə aparmaq üçün hipotiyazid, Furosemid, Lasix və başqaları kimi diuretiklər əlavə olunur. Bundan əlavə, daha sərt bir pəhriz masası təyin edilir, içmə rejimi izlənilir.
Diyabetik nefropatiya son mərhələyə çatdıqda, mümkün olan bütün müalicə radikal terapiya, dializ (qanı xüsusi bir aparat istifadə edərək toksinlərdən təmizləmək) və ya böyrək transplantasiyasına gəlir.
Diyabetik nefropatiya üçün pəhriz
Pəhriz qidası xəstəliyin mərhələsindən asılı olmayaraq mümkün qədər balanslı olmalıdır. Beləliklə, mikroalbuminuriya mərhələsindən başlayaraq protein qidalarının (heyvan zülalının) qəbulunu məhdudlaşdırmaq tövsiyə olunur:
- Ət və bağlama,
- Balıqlar (kürü də daxil olmaqla) və dəniz məhsulları,
- Yumurta
- Turş süd məhsulları.
Bundan əlavə, bu mərhələdə yüksək qan təzyiqi düzəltmək üçün duzsuz bir diyetə riayət etmək lazımdır, yəni hər hansı bir duzun pəhrizdən xaric edilməsi. Bu qayda aşağıdakı kimi məhsullara da şamil olunur:
- turşu və pomidor,
- kərə yağı,
- duzlu və turşu göbələk,
- konservləşdirilmiş balıq və ət,
- qazlı və mineral içkilər.
Xroniki böyrək çatışmazlığı mərhələsində hiperkalemiyanın inkişafı halında, tərkibindəki zəngin qidaları kaliumun dəfələrlə az olduğu qidalarla əvəz etməklə kalium qəbulunu məhdudlaşdırmaq tövsiyə olunur.
İcazə verilən aşağı kalium qidalarının siyahısı:
- xiyar
- şirin bibər
- ağ kələm
- soğan,
- qarpız
- qovun
- qulançar
- albalı gavalı
- lingonberry
- armud
- balqabaq
- çiyələk
- göyərti
- lingonberry
- göyərti
- zoğal
- dogrose.
Orta dərəcədə istehlak edilə bilən orta miqdarda kalium olan məhsullar: gül kələm, badımcan, balqabaq, yaşıl soğan və pırasa, yaşıl noxud, kahı, şalgam, turp, çuğundur, yerkökü, pomidor, xurma, albalı, albalı, gavalı, alma, qreypfrut, portağal, bibər, moruq, böyürtkən, qırmızı qarağat.
Hiperkalemiya qadağan edilmiş yüksək kalium qidalarının siyahısı: Brüssel və qırmızı kələm, kartof, sarı noxud, qoz-fındıq, turp, ispanaq, rhubarb, otqulaq, quru ərik, gavalı, kişmiş, şaftalı, ərik, banan, ananas, zoğalı, tut, xurma, qara qarağat.
Fosfor-kalsium metabolizmasının tənzimlənməsində aparıcı rollardan biri böyrəklərə verilir. İşlərinin pozulması və xroniki böyrək çatışmazlığının inkişafı nəticəsində hiperfosfatemiya və hipokalsemiya kimi şərtlər yarana bilər. Patoloji məlumatlarını düzəltmək üçün, tərkibində fosfor olan qidaları məhdudlaşdırmaqla, kalsiumla zəngin qidalar yemək lazımdır.
Yüksək kalsium qidalarının siyahısı:
- quru ərik
- günəbaxan toxumu
- quru meyvələr (əsasən alma),
- portağal
- kişmiş
- əncir
- badam
- fıstıq
- küncüt toxumu
- kələm
- salat
- rüku
- kərəviz
- zeytun
- lobya
- çovdar və buğda çörəyi.
Lazımi miqdarda kalsiumu (gündə təxminən 1500 mq) doldurmaq üçün bir pəhriz kifayət etməyəcək, buna görə həkimlər əlavə olaraq kalsium duzlarının bədənə (laktat, karbonat, qlükonat) daxil olmasını təyin edirlər.
Bundan əlavə, CRF-nin inkişaf dərəcəsindən asılı olaraq, Qidalanma RAMS İnstitutu tərəfindən xüsusi olaraq hazırlanmış, az protein tərkibli (7a, 7b, 7P) 3 növ diyet mövcuddur. Həm protein qidalarının, həm də kalium və fosforun lazımi tərkibi olan qidaların istifadəsini açıq şəkildə tənzimləyirlər.
Diyabetik nefropatiyanın müalicəsində, xüsusilə proteinuriya və xroniki böyrək çatışmazlığı vəziyyətində pəhriz qidası müsbət meyvələrə malikdir və böyrək quruluşlarında dönməz proseslərin inkişafına qarşı mübarizədə olduqca təsirli bir metoddur. Ancaq xəstəliyin klinik mənzərəsinin çox müxtəlif olduğunu unutma. Hər bir xəstənin bədəninin fərdi xüsusiyyətlərini nəzərə almaq və az proteinli bir pəhriz istifadə etməklə yanaşı, qan təzyiqi səviyyəsini və karbohidrat mübadiləsini təmin etmək də vacibdir.
Xalq müalicəsi
Bir əlavə terapiya olaraq və yalnız həkiminizlə məsləhətləşdikdən sonra ənənəvi tibb üsullarına müraciət edə bilərsiniz. Beləliklə, dərmanlar dərman müalicəsi və ya müalicədən sonra böyrəklərin bərpasını təmin edə bilər.
Zədələnmiş böyrək funksiyasını bərpa etmək üçün çobanyastığı, zoğal, lingonberries, çiyələk, gül itburnu, plantain, satır meyvələri kimi müxtəlif dərman bitkilərinin infuziyaları və həlimləri istifadə olunur.
Xüsusilə xəstəliyin başlanğıc mərhələlərində diabetik nefropatiya ilə mübarizədə kömək edə biləcək bəzi məşhur reseptlər:
- Balqabaq budaqları birdən beşə nisbətində su tökün, qaynatın, süzün, sonra gündə 3 dəfə yeməkdən əvvəl dörddə bir fincan istifadə edin.
- Yarım litr qaynar su ilə 10-15 ədəd dəfnə yarpağı tökün, iki saat israr edin, sonra yeməkdən əvvəl gündə 3 dəfə yarım stəkan götürün.
- Bir litr qaynar su ilə 50 qram quru lobya yarpaqları tökün, 3 saat israr edin, ay ərzində gündə bir dəfə yarım stəkan istehlak edin.
- Bir stəkan su ilə iki yemek kaşığı ağcaqayın qönçəsi tökün və bir qaynadək gətirin, yarım saat israr edin və sonra iki həftə yeməkdən əvvəl iki xörək qaşığı isti formada istehlak edin.
Dializ və orqan nəqli
Xəstəliyin son mərhələlərində, böyrəklərdə dönməz dəyişikliklər baş verdikdə, bir dializ proseduru və ya tam böyrək transplantasiyası göstərilir. Dializ prosedurundan istifadə edərək qan böyrəklər əvəzinə aparatlarla təmizlənir.
Bu prosedurun iki çeşidi var:
- hemodializ
- peritoneal dializ.
Hemodializ ilə birbaşa arteriyada kateterizasiya baş verir. Bu üsul yalnız xoşagəlməz nəticələrə (qan zəhərlənməsi, təzyiqin kəskin azalması) görə yalnız bir xəstəxanada həyata keçirilə bilər.
Peritoneal dializ ilə kateter daxil edilməsi arteriyada deyil, qarın boşluğunda olur. Bu prosedur hər gün aparılmalıdır, evdə mümkündür, ancaq borunun giriş nöqtələrində hələ də infeksiya riski var.
Böyrək çatışmazlığının inkişafına təsir edən glomerular filtrasiya dərəcəsi, həmçinin mayenin tutulması şəkərli diabetdə digər böyrək patologiyalarına nisbətən daha sürətli baş verdiyinə görə, belə xəstələrin dializinə keçid daha erkəndir.
Dializ yeni bir böyrək köçürülməsindən əvvəl istifadə olunan müvəqqəti bir tədbirdir.
Bir orqan köçürülməsindən sonra və sonrakı fəaliyyət dövründə xəstənin vəziyyəti xeyli yaxşılaşır, xroniki böyrək çatışmazlığı və xəstəliyin digər həyati təhlükəli təzahürləri aradan qalxır. Nefropatiyanın sonrakı kursu tamamilə xəstənin xəstəliyə qarşı daha da mübarizə aparmaq istəyindən asılıdır.
Enzimatik olmayan glikozilləşdirilmiş zülallara təsir
Hiperglisemiya şəraitində glomerular zirzəmi membranının fermentativ olmayan glikozilləşdirilmiş struktur zülalları, onların konfiqurasiyasının pozulmasına və zülallara normal selektiv keçiriciliyinin itirilməsinə səbəb olur. Diabetin damar fəsadlarının müalicəsində perspektivli bir istiqamət, ferment olmayan qlikozillama reaksiyasını kəsə bilən dərmanların axtarışıdır. Maraqlı bir eksperimental tapıntı, asetilsalisil turşusunun glikosilləşdirilmiş zülalları azaltma qabiliyyəti idi. Bununla birlikdə, glikozilasyon inhibitoru kimi təyin edilməsi geniş klinik paylama tapmadı, çünki dərmanın təsir etdiyi dozalar kifayət qədər böyük olmalıdır və bu yan təsirlərin inkişafı ilə əlaqəlidir.
Təcrübə tədqiqatlarında 20-ci əsrin 80-ci illərinin sonundan bəri ferment olmayan qlikozilləşdirmə reaksiyasını kəsmək üçün, bu prosesi dayandıraraq, geri dönüşlü qlikozilizasiya məhsullarının karboksil qrupları ilə qarşısıalınmaz reaksiya göstərən aminoguanidin dərmanı uğurla istifadə edilmişdir. Bu yaxınlarda, piridoksamin qlikozilləşdirmə son məhsullarının meydana gəlməsinin daha xüsusi bir inhibitoru sintez edilmişdir.
Diabet və təzyiq artımları keçmişdə qalacaq
Diabet bütün vuruşların və amputasiyaların 80% -nin səbəbidir. 10 nəfərdən 7-si ürək və ya beynin tıxanmış damarları səbəbindən ölür. Demək olar ki, bütün hallarda bu dəhşətli sonun səbəbi eynidır - yüksək qan şəkəri.
Şəkər yıxıla bilər və olmalıdır, əks halda heç bir şey yoxdur. Ancaq bu xəstəliyin özünü müalicə etmir, ancaq araşdırmanın qarşısını almağa kömək edir və xəstəliyin səbəbi deyil.
Şəkər xəstəliyinin müalicəsi üçün rəsmi olaraq tövsiyə olunan və endokrinoloqlar tərəfindən işlərində istifadə olunan yeganə dərman budur.
Standart üsula görə hesablanmış dərmanın effektivliyi (müalicə alan 100 nəfər qrupunda xəstələrin ümumi sayına bərpa olunan xəstələrin sayı):
- Şəkərin normallaşdırılması - 95%
- Damar trombozunun aradan qaldırılması - 70%
- Güclü bir ürək döyüntüsünün aradan qaldırılması - 90%
- Yüksək qan təzyiqindən xilas olmaq - 92%
- Günün güclənməsi, gecə yuxusunun yaxşılaşdırılması - 97%
İstehsalçılar kommersiya təşkilatı deyildir və dövlət dəstəyi ilə maliyyələşdirilir. Buna görə indi hər bir sakinin imkanı var.
Hiperglisemiya səbəbiylə artan təzyiq və damar məhvinə əlavə olaraq, şəkər metabolik proseslərə də təsir göstərir və bir sıra biokimyəvi pozuntulara səbəb olur. Proteinlər qlikozilləşdirilir (qlükoza, şəkərli maddələrlə reaksiya verir), o cümlədən böyrək membranlarının içərisində, qan damarlarının divarlarının keçiriciliyini artıran fermentlərin fəaliyyəti, sərbəst radikalların əmələ gəlməsidir. Bu proseslər diabetik nefropatiyanın inkişafını sürətləndirir.
Nefropatiyanın əsas səbəbi - qanda həddindən artıq miqdarda qlükoza, elm adamları xəstəliyin ehtimalına və sürətinə təsir göstərən digər amilləri də müəyyənləşdirirlər:
- Genetik meyl. Diyabetik nefropatiyanın yalnız genetik mənşəli şəxslərdə ortaya çıxdığına inanılır. Bəzi xəstələrdə uzun müddət diabet xəstəliyi üçün kompensasiya olmaması halında böyrəklərdə dəyişiklik olmur,
- Yüksək qan təzyiqi
- Sidik yollarının infeksiyaları
- Piylənmə
- Kişi cinsi
- Siqaret çəkmək.
Pəhriz ehtiyacı
İlkin mərhələlərin nefropatiyasının müalicəsi, bədənə qida ilə daxil olan qida və duzun miqdarından çox asılıdır. Diyabetik nefropatiya üçün pəhriz heyvan zülallarının istifadəsini məhdudlaşdırmaqdır. Pəhrizdəki proteinlər şəkərli diabet xəstəsinin ağırlığından asılı olaraq hesablanır - hər kiloqram üçün 0,7 ilə 1 q arasında. Beynəlxalq Diabet Federasiyası zülal kalorilərinin qidanın ümumi qida dəyərinin 10% -ni təşkil etməsini tövsiyə edir. Xolesterolu azaltmaq və qan damarlarının işini yaxşılaşdırmaq üçün yağlı qidaların miqdarını azaltmağa da dəyər.
Diyabetik nefropatiya üçün qidalanma altı qat olmalıdır ki, pəhriz qidasından olan karbohidratlar və zülallar bədənə daha bərabər şəkildə daxil olsun.
- Tərəvəz - pəhrizin əsasını təşkil edən maddələr, ən azı yarısı olmalıdır.
- Aşağı GI giləmeyvə və meyvələr yalnız səhər yeməyi üçün mümkündür.
- Taxıllardan qarabaşaq yarması, arpa, yumurta, qəhvəyi düyü üstünlük verilir. İlk yeməklərə qoyulur və tərəvəz ilə yan yeməklərin bir hissəsi kimi istifadə olunur.
- Süd və süd məhsulları. Yağ, xama, şirin qatıq və püresi kontrendikedir.
- Gündə bir yumurta.
- Paxlalı bitki qabı və məhdud miqdarda şorbalarda. Bitki zülalı heyvan zülalına nisbətən pəhriz nefropatiyası ilə daha təhlükəsizdir.
- Az yağlı ət və balıq, tercihen gündə 1 dəfə.
4-cü mərhələdən başlayaraq və hipertansiyon varsa, əvvəllər duzun məhdudlaşdırılması tövsiyə olunur. Yemək, duzlu və turşu tərəvəz, mineral su əlavə etməyi dayandırır. Klinik tədqiqatlar duz qəbulunun gündə 2 g (yarım çay qaşığı) qədər azalması, təzyiq və şişkinliyin azaldığını göstərir. Belə bir azalmaya nail olmaq üçün mətbəxinizdən yalnız duzu çıxartmaq deyil, hazır yarı bitmiş məhsullar və çörək məhsulları almağı da dayandırmaq lazımdır.
- Yüksək şəkər bədənin qan damarlarının məhv edilməsinin əsas səbəbidir, buna görə də bilmək vacibdir.
- - hamısı öyrənilib aradan qaldırılsa, müxtəlif fəsadların görünüşü uzun müddət təxirə salına bilər.
Öyrənməyinizə əmin olun! Düşünürsən ki, həb və insulinin ömrü boyu qəbulu şəkərin nəzarətdə saxlanmasının yeganə yoludur? Düz deyil! Onu istifadə etməyə başladaraq özünüzü təsdiq edə bilərsiniz.
Nefropatiya böyrəklərin fəaliyyətinin pozulduğu bir xəstəlikdir.
Diabetik nefropatiya - Bunlar diabet nəticəsində inkişaf edən böyrək lezyonlarıdır. Böyrək lezyonları böyrək toxumalarının sklerozundan ibarətdir ki, bu da böyrək qabiliyyətinin itirilməsinə səbəb olur.
Bu diabetin ən tez-tez və təhlükəli ağırlaşmalarından biridir. Bu insulindən asılı (40% hallarda) və insulindən asılı olmayan (hallarda 20-25%) şəkərli diabet növləri ilə baş verir.
Diabetik nefropatiyanın bir xüsusiyyəti onun tədricən və demək olar ki, asemptomatik inkişafıdır. Xəstəliyin inkişafının ilk mərhələləri heç bir xoşagəlməz duyğulara səbəb olmur, buna görə də baş verən dəyişiklikləri müalicə etmək demək olar ki mümkün olmadıqda, əksər hallarda diabetik nefropatiyanın son mərhələlərində həkimə müraciət olunur.
Buna görə vacib bir vəzifə diabetik nefropatiyanın ilk əlamətlərinin vaxtında müayinə və müəyyənləşdirilməsidir.
Diabetik nefropatiyanın səbəbləri
Diyabetik nefropatiyanın inkişafının əsas səbəbi şəkərli diabetin dekompensasiyasıdır - uzunmüddətli hiperglisemiya.
Hiperglisemiyanın nəticəsi yüksək təzyiqdir, böyrəklərin işinə də mənfi təsir göstərir.
Yüksək şəkər və yüksək qan təzyiqi ilə böyrəklər normal fəaliyyət göstərə bilmir və böyrəklər tərəfindən çıxarılmalı olan maddələr nəticədə bədəndə toplanır və zəhərlənməyə səbəb olur.
İrsi amil diabetik nefropatiyanın inkişaf riskini də artırır - əgər valideynlər böyrək funksiyasının pozulmuşdusa, risk də artır.
Diabetik nefropatiyanın simptomları və əlamətləri
Diabetik nefropatiyanın klinik diaqnostik əlaməti şəkərli diabet xəstəsində proteinuriya / mikroalbuminuriya. Yəni klinik praktikada diabetik nefropatiyanın diaqnozu üçün albüminuriyanın tədqiqi kifayətdir. Proteinuriya və mikroalbuminuriya ilə yanaşı, nefrotik bir miqdarda zülal ifrazı da ifraz olunur:> 3500 mq / g kreatinin və ya> 3500 mq / gün və ya> 2500 mq / dəq.
Beləliklə, yuxarıda deyilənlərə əsasən, bu vəziyyətdə klinik diaqnozun qurulması məntiqi aşağıdakı kimidir. Diabetli bir xəstədə xroniki böyrək xəstəliyinin hər hansı bir əlaməti varsa, onda CKD var, ancaq mikroalbuminuriya / proteinuriya aşkar edilərsə, onda CKD diaqnozu diabetik nefropatiya diaqnozu ilə birləşdirilir. Və tərs qaydada: şəkərli diabetli bir xəstədə mikroalbuminuriya / proteinuriya yoxdursa, onda diabetik nefropatiya yoxdur, ancaq proteinuriyadan başqa xroniki böyrək xəstəliyinin əlamətləri varsa.
Bundan əlavə, xəstədə CKD-nin laborator və ya instrumental diaqnostik əlamətləri aşkar edildikdə, glomerular filtrasiya dərəcəsinə (GFR) görə CKD mərhələlərinin ümumi qəbul edilmiş təsnifatından istifadə edərək böyrək çatışmazlığı dərəcəsi təyin olunur. Bəzi hallarda, GFR-nin pozulması ilk və bəzən yeganə diaqnostik əlamət ola bilər, çünki diabetik bir xəstənin planlaşdırıldığı kimi müayinə edildiyi qan kreatinin səviyyəsinin müntəzəm bir araşdırmasına əsasən asanlıqla hesablanır (aşağıda hesablama formullarına baxın) .
CKD-nin irəliləməsi ilə azalan glomerular filtrasiya dərəcəsi (GFR) 90 ml / dəq / (1.73 kv / m bədəndən) başlayaraq 5 mərhələyə bölünür və 30-dan III mərhələyə və 15 pillə ilə - III pillədən başlayır. son, V mərhələ.
GFR müxtəlif üsullarla hesablana bilər:
- Cockcroft-Gault düsturu (standart bədən səviyyəsinə 1.73 m 2 azaldılmalıdır)
Məsələn (qadın 55 yaş, çəkisi 76 kq, kreatinin 90 μmol / l):
GFR = x 0.85 = 76 ml / dəq
GFR (ml / dəq / 1.73 m 2) = 186 x (serum kreatininin%%) 1L54x (yaş) -0.203 x 0.742 (qadınlar üçün).
Diyabetik nefropatiyanın böyrək funksiyasının pozulma mərhələləri olmadığından bu diaqnoz həmişə CKD I-IV mərhələləri diaqnozu ilə müşayiət olunur. Yuxarıda göstərilənlərə əsasən və Rusiya standartlarına uyğun olaraq, mikroalbuminuriya və ya proteinuriya diaqnozu qoyulmuş diabetli bir xəstəyə diabetik nefropatiya (MD) diaqnozu qoyulur. Bundan əlavə, DN olan bir xəstədə CKD-nin funksional mərhələsi dəqiqləşdirilməlidir, bundan sonra bütün DN diaqnozları iki qrupa bölünür:
- diabetik nefropatiya, mikroalbuminuriya mərhələsi, CKD I (II, III və ya IV),
- diabetik nefropatiya, mərhələ proteinuriyası, CKD II (III və ya IV),
- diabetik nefropatiya, xroniki böyrək çatışmazlığı mərhələsi (böyrək funksiyasının pozulması).
Bir xəstədə mikroalbuminuriya / proteinuriya olmadıqda, diabetik nefropatiya diaqnozu olmadığı görünür. Bundan əlavə, son beynəlxalq tövsiyələr göstərir ki, şəkərli diabetli bir xəstədə, ACE inhibitorları ilə müalicəyə başladıqdan 3-4 ay sonra GFR-də 30% azalma olduqda, diabetik nefropatiya diaqnozu edilə bilər.
Diabetik nefropatiyanın səbəbləri
Diabetik nefropatiya 1-ci tip diabetli xəstələrin 35% -ə qədərini və 2-ci tip diabetli xəstələrin 30-40% -ni təsir edir. Niyə xəstələrin yalnız bir hissəsi bu patologiyanı inkişaf etdirdiyi bilinmir.
Şəkərli diabetin başlanğıcında bütün xəstələrdə GFR (hiperfiltrasiya) artmışdır və demək olar ki, hamısı böyrək parenximasının zədələnməsi ilə deyil, damar amili ilə əlaqəli olan mikroalbuminuriyaya malikdir.
Diabetik nefropatiyanın inkişafında müxtəlif patogenetik mexanizmlər iştirak edir. Böyrək zədələnməsinin hiperglisemiya və hemodinamik amillərlə müşayiət olunan metabolik pozğunluqların patoloji qarşılıqlı əlaqəsi ilə əlaqəli olduğu bildirilir. Hemodinamik amillər, nefropatiyanın inkişafına genetik meylli şəxslərdə sistem və intraglomerular təzyiqin artmasına əlavə olaraq renin-angiotensin sistemi və endotelium kimi vasoaktiv sistemlərin aktivləşməsi ilə əlaqələndirilir.
Metabolik pozğunluqlara ferment olmayan qlikozilləşdirmə, protein kinaz C aktivliyinin artması və dəyərsizləşmiş poliol qlükoza mübadiləsi kimi proseslər daxildir. Son tədqiqatlar göstərir ki, diabetik nefropatiyanın inkişafında aktiv iltihab amilləri, sitokinlər, böyümə amilləri və metaloproteazlar iştirak edə bilər.
Şəkərli diabetli bütün xəstələrdə glomerular hipertansiyon və hiperfiltrasiya müşahidə olunsa da, hamısı nefropatiya inkişaf etdirmir. Eyni zamanda, renin-angiotensin sisteminin (RAS) blokerləri olan albuminuriyası olan şəxslərdə hüceyrədaxili təzyiqin azalmasının açıq bir müsbət təsir göstərdiyi açıq-aydın görünür. Angiotensin II-nin profibrotik təsirinin yatırılması ilə bu maddələrin müsbət təsiri də əlaqələndirilə bilər.
Hiperglisemiya birbaşa matangiumun zədələnməsinə və genişlənməsinə səbəb ola bilər. Hiperglisemiyanın diabetik nefropatiyanın inkişafını stimullaşdıra biləcəyi başqa bir mexanizm, protein kinazı C və heparinaz ifadəsinin stimullaşdırılması ilə əlaqələndirilir, bu da albumin üçün zirzəmi membranının keçiriciliyinə təsir göstərir.
Sitokinlər (profibrotik elementlər, iltihab amilləri və damar endotelial artım faktoru (VEGF, damar endotelial böyümə faktoru) diabetik nefropatiyada matrix yığılmasında iştirak edə bilər.Hiperqlikemiya VEGF - diabetdə endotel ziyanının vasitəçisi ifadəsini artırır. (TFG-p) glomerulusda və matris zülallarında olur. TFG-P həm hüceyrə hipertrofiyasında, həm də DN-də müşahidə olunan kollagen sintezinin artmasında iştirak edə bilər. sonra TFG-P və ACE inhibitorlarına antikorların birləşmiş administrasiyası diabetik nefropati olan siçovullarda proteinuriyanı tamamilə aradan qaldırdı.Qlomerulosklerozun və tubulo-bağırsaq ziyanının tərs inkişafı da müşahidə edildi.Yeri gəlmişkən qeyd edirəm ki, bəzi yaxşı öyrənilmiş fermentlərə və digər zülallara antikorların gətirilməsi. patoloji prosesin biokimyəvi səviyyəsində, bu gün xəstəliklərin müalicəsinə əsaslı yeni yanaşmalardan biri yalnız diabetologiya sahəsində deyil. Bu müalicə metodunu təklif etmək üçün patologiyanın biokimyasını ətraflı öyrənmək lazım idi və müalicə seçimi indi adi "sınaq və səhv" metoduna deyil, subcellular biokimyəvi səviyyədə xəstəliyə yönəldilmiş təsir səviyyəsinə düşür.
Plazma proreninin artan aktivliyinin diabetik nefropatiyanın inkişafı üçün bir risk faktoru olduğu göstərilmişdir. Qeyd edək ki, ACE inhibitorları proreninin artmasına səbəb olur, lakin eyni zamanda diabetik nefropatiyanın gedişinə müsbət təsir göstərir.
Protein podositlərində vacib olan böyrəkdəki nefrinin ifadəsinin diabetik nefropatiyası olan xəstələrdə azaldığı aşkar edildi.
Risk faktorları və diabetik nefropatiyanın tipik gedişi
DN-nin inkişaf riski yalnız diabet, hipertansiyon və hiperglisemiyaya nəzarət keyfiyyəti ilə tam izah edilə bilməz və buna görə də DN-nin patogenezində həm xarici, həm də genetik amillər nəzərə alınmalıdır. Xüsusilə, diabetli bir xəstənin ailəsində diabetik nefropatiyası olan xəstələr (valideynlər, qardaşlar və ya bacılar) olubsa, onda həm T1DM, həm də T2DM ilə xəstədə onun inkişaf riski əhəmiyyətli dərəcədə artır. Son illərdə diabetik nefropatiya üçün genlər də aşkar edilmişdir ki, bu da xüsusən xromosomların 7q21.3, Jupp 15.3 və başqalarında təsbit edilir.
Prospektiv tədqiqatlar əvvəlcədən diaqnoz qoyulmuş arterial hipertansiyonlu şəxslərdə DN-nin daha yüksək olduğunu göstərdi, lakin hipertansiyonun DN inkişafını sürətləndirdiyini və ya böyrəklərin patoloji prosesə daha aydın şəkildə qoşulmasının bir markeri olub olmadığı hələ də məlum deyil.
DN-nin inkişafında glisemik nəzarət effektivliyinin rolu DM1-də ən yaxşı şəkildə göstərildi - intensiv insulin terapiyası fonunda, glomerular hipertrofiyanın və hiperfiltrasiyanın tərs inkişafı müşahidə edildi, mikroalbuminuriya daha sonra inkişaf etdi, proteinuriya sabitləşdi və hətta azaldı, xüsusilə yaxşı glisemik nəzarəti ilə 2 ildən çoxdur. Glisemik nəzarətin effektivliyinin əlavə təsdiqi, qlisemi normallaşdırmağa imkan verən pankreas hüceyrələrinin transplantasiyasından sonra diabetli xəstələrdə əldə edildi. Təcrübəli histoloji (!), 10 il boyunca evlikemiya qorunduğu zaman diabetik nefropatiya əlamətlərinin inkişafını müşahidə etdilər. Bu nəticələrin təqdim olunduğu mühazirəyə qatıldım və aydın bir inkişafın nümayiş olunan histoloji əlamətlərinin, şəkərli diabet üçün 5 il mükəmməl kompensasiya və üstəlik, şəkərli diabet nodüler glomeruloskleroz üçün tipik olan müşahidə olunmağa başlaması xüsusilə vacibdir. . Buna görə də, yalnız profilaktikanın deyil, həm də DN-nin ən inkişaf etmiş mərhələsinin tərs inkişafının açarı metabolizmanın uzunmüddətli, daimi normallaşmasıdır.Şəkərli diabet xəstələrinin böyük əksəriyyətində hələ də əlçatmaz olduğundan, diabet ağırlaşmalarının qarşısını alma və müalicə üçün alternativ üsullar nəzərdən keçirilir.
DN tez-tez piylənmə fonunda inkişaf edir və obez bədən çəkisinin azalması proteinuriyanı azaldır və böyrəklərin fəaliyyətini yaxşılaşdırır. Lakin bu təsirlərin karbohidrat mübadiləsini yaxşılaşdırmaq və piylənmədə kilo itkisi ilə əlaqəli qan təzyiqini azaltmaqdan müstəqil olub olmadığı məlum deyil.
T1DM ilə xəstələrin təxminən 25% -i 15 illik xəstəlikdən sonra mikroalbuminuriya inkişaf etdirir, ancaq
Poliol qlükoza mübadiləsinə təsir
Aldoz redüktaz fermentinin təsiri altında polyol yolu boyunca artan qlükoza mübadiləsi sorbitolun (bir osmotik aktiv maddə) insulin asılı olmayan toxumalarda toplanmasına gətirib çıxarır ki, bu da şəkərli diabetin gec komplikasiyasının inkişafına kömək edir. Bu prosesi dayandırmaq üçün, klinikada aldoz redüktaz inhibitorları qrupundan (tolrestat, statil) dərmanlar istifadə olunur. Bir sıra tədqiqatlar aldoz redüktaz inhibitorlarını qəbul edən 1 tip diabetli xəstələrdə albuminuriyanın azaldığını göstərmişdir. Bununla birlikdə, bu dərmanların klinik effektivliyi diabetik nöropatiya və ya retinopatiyanın müalicəsində, diabetik nefropatiyanın müalicəsində daha az nəzərə çarpır. Bəlkə də bu, qlükoza mübadiləsinin polyol marşrutu, diabetik böyrək zədələnməsinin patogenezində digər insulinə bağlı olmayan toxumaların damarlarına nisbətən daha az rol oynayır.
Endotel hüceyrə fəaliyyətinə təsir
Təcrübə və klinik tədqiqatlarda endotelin-1-in diabetik nefropatiyanın inkişafında vasitəçi rolu aydın şəkildə müəyyən edilmişdir. Buna görə bir çox əczaçılıq şirkətinin diqqəti bu amilin artan istehsalını maneə törədə biləcək dərmanların sintezinə yönəldildi. Hal-hazırda, endotelin-1 üçün reseptorları bloklayan dərmanların təcrübi sınaqları. İlk nəticələr bu dərmanların ACE inhibitorları ilə müqayisədə daha az effektivliyini göstərir.
Müalicənin effektivliyinin qiymətləndirilməsi
Diabetik nefropatiyanın qarşısının alınması və müalicəsinin səmərəliliyinin meyarlarına şəkərli diabetin effektiv müalicəsinin ümumi meyarları, həmçinin diabetik nefropatiyanın klinik baxımdan ifadə olunan mərhələlərinin qarşısının alınması və böyrək filtrasiya funksiyasının yavaş azalması və xroniki böyrək çatışmazlığının inkişafı daxildir.
Diabetes mellitus, endokrin sistemin olduqca yaygın bir xəstəliyidir. Belə bir xəstəlik insulinin mütləq və ya nisbi çatışmazlığı - mədəaltı vəzinin hormonu ilə inkişaf edir. Xəstələrdə belə bir çatışmazlıq ilə hiperglisemiya meydana gəlir - bədəndə qlükoza miqdarının daim artması. Belə bir xəstəliyin tamamilə öhdəsindən gəlmək qeyri-realdır, yalnız xəstənin vəziyyətini nisbi bir qaydada saxlaya bilərsiniz. olduqca tez-tez müxtəlif fəsadların inkişafına səbəb olur, bunların arasında diabetik nefropatiya, simptomları və müalicəsi barədə indi veb saytında nəzərdən keçirəcəyik, həmçinin xəstəliyin mərhələləri və əlbəttə ki, belə bir xəstəlik üçün istifadə olunan dərmanlar.
Diabetik nefropatiya, böyrəklərdə diabetin ağırlaşması olan olduqca ciddi bir xəstəlikdir.
Diabetik nefropatiyanın simptomları
Nefropatiya xəstəliyi xəstəliyin mərhələsindən asılı olaraq müxtəlif yollarla özünü göstərə bilər. Belə ki, belə bir patologiyanın ilkin mərhələsində xəstədə aşkar bir xəstəlik əlamətləri olmur, lakin laboratoriya müayinələri sidikdə zülalın olduğunu göstərir.
İlkin dəyişikliklər rifah halında hər hansı bir pozğunluq yaratmır, lakin böyrəklərdə aqressiv dəyişikliklər başlayır: damar divarlarının qalınlaşması, hüceyrələrarası boşluğun tədricən genişlənməsi və glomerular filtrasiyanın artması var.
Növbəti mərhələdə - pre-nefrotik vəziyyətdə - qan təzyiqində artım var, laboratoriya müayinələrində gündə otuzdan üç yüz miliqrama qədər dəyişə bilən mikroalbuminuriya göstərilir.
Xəstəliyin inkişafının növbəti mərhələsində - nefroskleroz (uremiya) ilə qan təzyiqində davamlı artım baş verir. Xəstədə daimi ödem var, bəzən sidikdə qan olur. Tədqiqatlar glomerular filtrasiya azaldığını, üre və kreatinin artımını göstərir. Zülal gündə üç qrama qədər artır, qanda isə miqdar böyüklüyə görə azalır. Anemiya meydana gəlir. Bu mərhələdə böyrəklər artıq insulin ifraz etmir və sidikdə qlükoza yoxdur.
Xəstəliyin inkişafının ilkin mərhələsindən xəstəliyin ağır bir formasının başlamasına qədər on beş ildən iyirmi beş ilədək davam edə biləcəyini qeyd etmək lazımdır. Sonda xəstəlik xroniki mərhələyə keçir. Bu vəziyyətdə xəstə həddindən artıq zəiflik və yorğunluqdan narahatdır, iştahı azalır. Həm də xəstələrin quru ağzı var, çox arıqlayır.
Xroniki diabetik nefropatiya da tez-tez baş ağrısı, xoşagəlməz ammonyak nəfəsi ilə özünü göstərir. Xəstənin dərisi qaralır və quruyur, bütün daxili orqanların fəaliyyəti pozulur. Patoloji proseslər qanın, eləcə də bütün vücudun zəhərli maddələr və çürümə məhsulları ilə ciddi şəkildə çirklənməsinə səbəb olur.
Diabetik nefropatiya - mərhələlər
Rusiya Federasiyasının Səhiyyə Nazirliyi diabetik nefropatiyanın bölünməsini qəbul etdi üç mərhələ . Bu təsnifata görə, diabetik nefropatiyanın mərhələləri mikroalbuminuriya, böyrəklərin azot ifraz edən fəaliyyətinin qorunması ilə proteinuriya mərhələsidir, həmçinin xroniki böyrək çatışmazlığı mərhələsidir.
Başqa bir təsnifata görə, nefropatiya bölünür 5 mərhələ glomerular filtrasiya dərəcəsindən asılıdır. Əgər onun ifadəsi doxsan ml / dəq / 1.73 m2-dən çoxdursa, böyrək zədələnməsinin ilk mərhələsindən danışırlar. Glomerular filtrasiya nisbətinin altmışdan doxsanadək azalması ilə böyrək funksiyasının bir az pozulmasına hökm verilə bilər və otuzdan əlli doqquzadək azalması ilə böyrəklərə orta dərəcədə ziyan dəyir. Bu göstərici on beşdən iyirmi doqquzadək azalırsa, həkimlər açıqca pozulmuş böyrək funksiyası və on beşdən az azalma ilə - xroniki böyrək çatışmazlığı barədə danışırlar.
Diabetik nefropatiya - müalicə, dərmanlar
Diyabetik nefropatiyası olan xəstələrin qanda şəkər səviyyəsini altı yarımdan yeddi faizədək qlisasiya edilmiş hemoglobinə qədər normallaşdırması son dərəcə vacibdir. Qan təzyiqinin optimallaşdırılması da vacibdir. Həkimlər xəstələrdə lipid metabolizmasını yaxşılaşdırmaq üçün tədbirlər görürlər. Diyabetik nefropati olan xəstələrin diyetdə protein miqdarını məhdudlaşdıraraq bir diyetə riayət etməsi son dərəcə vacibdir. Əlbəttə ki, spirtli içki istehlakından imtina etməlidirlər.
Xəstənin gündəlik dietində yalnız bir qram protein olmalıdır. Yağ qəbulunu azaltmaq da lazımdır. Pəhriz az proteinli, balanslı və kifayət qədər miqdarda sağlam vitamin ilə doymuş olmalıdır.
Diabetik nefropatiya necə müalicə olunur, hansı dərmanlar təsirli olur?
Diyabetik nefropati olan xəstələrə adətən qan təzyiqinin artmasına nəzarət edən böyrəkləri və ürəyi qoruyan ACE inhibitorları (və ya Fosinopril) təyin edilir. Seçim dərmanları tez-tez gündə bir dəfə alınması lazım olan uzunmüddətli dərmanlardır. Bu cür dərmanların istifadəsi yan təsirlərin inkişafına səbəb olduqda, onlar angiotensin-II reseptor blokerləri ilə əvəz olunur.
Diyabetik nefropati olan xəstələrə ümumiyyətlə lipidlərin miqdarını, həmçinin bədəndəki xolesterolu azaldan dərmanlar təyin olunur.Bu ya simvastatin ola bilər. Onlar ümumiyyətlə uzun kurslarda istifadə olunur.
Bədəndəki qırmızı qan hüceyrələrinin, eləcə də hemoglobinin sayını effektiv şəkildə bərpa etmək üçün xəstələrə Ferroplex, Tardiferon və Erythropoietin tərəfindən təqdim olunan dəmir preparatları təyin olunur.
Diyabetik nefropatiyada şiddətli şişkinliyi düzəltmək üçün diuretiklər adətən, məsələn, Furosemide də istifadə olunur.
Diyabetik nefropatiya böyrək çatışmazlığının inkişafına səbəb olarsa, hemodializ zəruridir.
Diabetik nefropati olan xəstələrə təkcə dərmanlar deyil, həm də dərman bitkiləri əsaslanan dərmanlar kömək ediləcəkdir. Belə bir alternativ müalicənin məqsədəuyğunluğu həkiminizlə müzakirə edilməlidir.
Beləliklə, belə bir pozuntu ilə bərabər nisbətdə yarıq çəmən, anawort, oregano, ot quşu və calamus rizomlarından ibarət bir kolleksiya kömək edə bilər. Bütün komponentləri doğrayın və bir-birinə qarışdırın. Yaranan kolleksiyanın üç yüz mililitr qaynar su ilə bir neçə yemek kaşığı tökün. Su banyosunda dörddə bir saat istilənin, sonra sərinləmək üçün iki saat buraxın. Gərgin dərmanlar, gündə üç dəfə, yeməkdən yarım saat əvvəl bir stəkanın dörddə birinə çəkin.
Diabetik nefropatiyada hipertansiyonun öhdəsindən gəlmək bataqlıq öskürək dərmanına kömək edəcəkdir. On qram quru otu yalnız bir stəkan qaynadılmış su ilə tökün. Məhsulu israr etmək üçün qırx dəqiqə buraxın, sonra süzün. Gündə üç dəfə yeməkdən dərhal əvvəl bir kaşığı içərisində götürün.
Diabetik nefropati olan xəstələr də əsaslanan bir dərmandan faydalanacaqlar. Üç yüz mililitr qaynar su ilə bir neçə xörək qaşığı belə xammal tökün. Məhsulu minimum gücə malik bir atəşə qoyun, bir qaynağa gətirin və bir termosa tökün. Yarım saat israr etdikdən sonra dərmanı süzün və iki həftə yeməkdən dərhal əvvəl əlli mililitr içər.
Çiyələk yarpaqları və giləmeyvə əsasında dərman qəbul etmək nefropati xəstələrinə də kömək edə bilər. Onları bərabər nisbətdə birləşdirin, bir stəkan qaynar su tökün və on dəqiqə qaynatın. Bitmiş dərmanı gündə üç dəfə iyirmi qram qəbul edin.
Nefropatiya ilə ənənəvi tibb mütəxəssisləri bir qarğıdalı çiçəyinin bir hissəsini, eyni sayda ağcaqayın qönçəsini, iki hissəsini ayı ağacının və üç yarpaqlı bir saatın dörd hissəsini qarışdırmağı məsləhət görürlər. Yalnız bir stəkan qaynadılmış su ilə əldə edilən kolleksiyanı qaşıqlayın və aşağı istilikdə on-on iki dəqiqə qaynatın. Hazırlanmış bulyonu süzün və bir gündə üç bölünmüş dozada için.
Nefropatiyası olan xəstələr digər otlardan istifadə edə bilərlər. Məsələn, otuz qram St John's wort otunu iyirmi beş qram coltsfoot, eyni sayda yarrow çiçəyi və iyirmi qram gicitkən ilə birləşdirə bilərlər. Bütün komponentləri doğrayın və yaxşıca qarışdırın. Qırx qram belə xammal bir stəkan qaynar su tökür. Bir pivə qoyun, sonra süzün və iki bölünmüş dozada için. Bu dərmanı iyirmi beş gün çəkin.
Diabetik nefropatiya həmişə özünü hiss etdirməyən diabet mellitusun olduqca ciddi bir komplikasiyasından ibarətdir. Belə bir xəstəliyin vaxtında aşkarlanması üçün şəkərli diabet xəstələri sistematik şəkildə yoxlanılmalıdır. Diabetik nefropatiya üçün terapiya həkim nəzarəti altında aparılmalıdır.
- Əziz oxucularımız! Zəhmət olmasa tapılmış yazılı işarəni qeyd edin və Ctrl + Enter düymələrini basın. Orada nəyin səhv olduğunu bizə yaz.
- Zəhmət olmasa şərhinizi aşağıda yazın! Xahiş edirik! Fikirinizi bilmək bizim üçün vacibdir! Təşəkkür edirəm! Təşəkkür edirəm!
Diabetik nefropatiyanın inkişaf riski 1 tip diabet və 2 tip diabet üçün eynidır. Diabetik nefropatiyanın epidemiologiyası T1DM-də daha yaxşı öyrənilmişdir, çünki diabetin başlanğıcını kifayət qədər dəqiq bilirlər. Mikroalbuminuriya 15 il tip 1 diabetdən sonra xəstələrin 20-30% -də inkişaf edir.Görünən nefropatiya əlamətlərinin başlaması T1DM başlanandan 10-15 il sonra qeyd olunur. Proteinuriyası olmayan xəstələrdə nefropatiya 20-25 il ərzində inkişaf edə bilər, baxmayaraq ki, bu vəziyyətdə onun inkişaf riski azdır və ildə -1% təşkil edir.
T2DM ilə 10 illik xəstəlikdən sonra mikroalbuminuriya tezliyi (gündə 30-300 mq) 25%, makroalbuminuriya (> 300 mq / gün) isə 5% -dir.